Dětská onkologie je medicínský obor zabývající se diagnostikou a léčbou solidních nádorů a hematologických zhoubných onemocnění u dětí od 0 do 15 let věku a u mladistvých ve věku od 15 do 19 let věku. Vznik dětské onkologie byl podmíněn poznáním zásadních rozdílů mezi nádory dospělého a dětského věku.
Dětská onkologie je medicínský obor zabývající se diagnostikou a léčbou solidních nádorů a hematologických zhoubných onemocnění u dětí od 0 do 15 let věku a u mladistvých ve věku od 15 do 19 let věku. Vznik dětské onkologie byl podmíněn poznáním zásadních rozdílů mezi nádory dospělého a dětského věku.
Historie oboru dětská onkologie
Zhoubné nádory se neobjevily pouze v posledním století, ale jsou tak staré jako samo lidstvo. První informace o zhoubných nádorech, které se v těle šíří „jako nohy kraba nebo raka“ popsal již Hippocrates 400 let před Kristem a později Avicenna (Ibn Sina).
Přesto je dětská onkologie oborem relativně mladým, její začátky sahají do konce padesátých a začátku šedesátých let 20. století. Vznik dětské onkologie byl podmíněn poznáním zásadních rozdílů mezi nádory dospělého a dětského věku, a to nejen v
incidenci (výskytu), ale i v
etiologii, biologii, klinickém chování, léčbě a jejich výsledcích.
Specifika nádorů u dětí, rozdíly mezi dětskou onkologií a onkologií dospělého věku
Tzv. dětské typy nádorů se od nádorů dospělého věku liší ve třech hlavních oblastech:
1) Nemocné dítě
Dítě není zmenšený dospělý, u kterého je patrný nejen růst těla, ale pokračuje i funkční vývoj a zrání jednotlivých orgánů. Tento fakt významně limituje použití a radikalitu některých léčebných metod (např. radioterapie mozku u malých dětí pod 3 roky věku, radikalitu chirurgického zákroku atd), které mohou vést k závažným pozdním následkům. Na druhé straně představuje pro onkologa jisté výhody (dítě nemá žádné komorbidity, všechny orgány jsou zdravé, probíhá mnohem rychlejší hojení ran), tolerance agresivní chemoterapie je mnohem lepší ve srovnání s dospělým pacientem.
2) Samotný nádor
a) Spektrum histologických typů
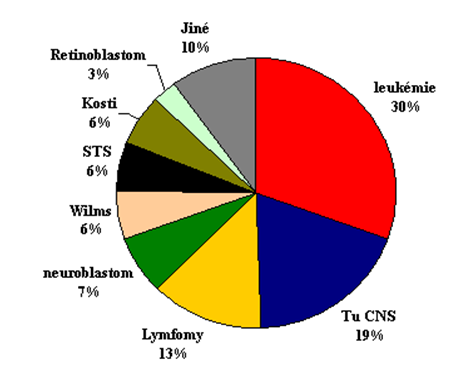
V dětské onkologii se zásadně liší především zastoupení jednotlivých typů nádorů od nádorů dospělého věku.
Nádory typické pro dospělý věk (karcinomy) jsou u dětí raritní a tvoří méně než 2% ze všech typů solidních nádorů.
b) Etiologie a patogeneze
Příčiny vzniku většiny dětských solidních nádorů zůstává nejasná. Faktory zevního prostředí mají jenom nepřímou úlohu, u drtivé většiny dětských nádorů je výskyt sporadický, bez známé prokazatelné příčiny.
Geneticky (hereditárně) podmíněné nádory tvoří u dospělých cca 5-10%, u dětí se předpokládá vyšší počet nádorů způsobený hereditárními faktory (cca 18-20%). Familiární výskyt nádorů u dětí je u přibližně 5 -10% nádorů. Je popsáno kolem 200 hereditárních nádorových predispozičních syndromů.
c) Epidemiologie
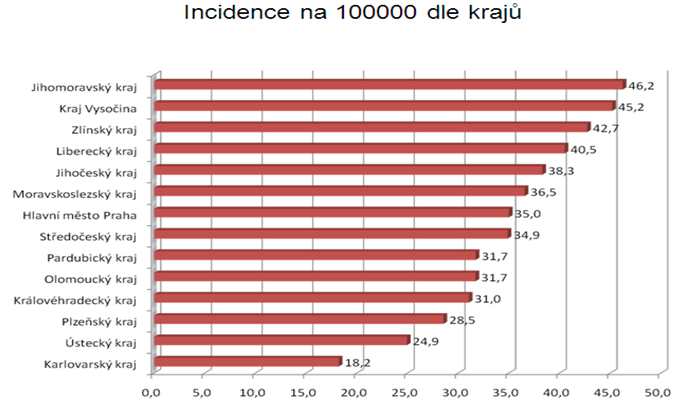
Zhoubná onemocnění u dětí a solidní nádory patří mezi vzácné nemoci, ze všech malignit v populaci tvoří asi 1 – 1.5%. Incidence je 130 – 140 : 1 milion, ale má kontinuálně stoupající trend, meziroční vzestup je kolem 1% za rok. Nádorem v Čechách tedy onemocní 1 ze 600 dětí pod 15 let věku a celkem kolem 350 – 400 dětí za rok.
d) Věkové rozložení
U dospělých stoupá počet onkologicky nemocných s věkem. U mladé generace jsou 2 vrcholy výskytu. První vrchol je ve věku 0 – 5 let s převažujícími embryonálními typy nádorů, druhý vrchol je v období dospívání, kde převažují sarkomy kostí a měkkých tkání, nádory mozku, varlat a maligní lymfomy.
e) Biologické chování nádoru
Biologicky jsou dětské typy nádoru vysoce agresivní s rychlým růstem, časnou diseminací a tvorbou
metastáz. Růstová frakce a
proliferační aktivita je velmi vysoká. Čas potřebný ke zdvojnásobení počtu nádorových
buněk (tzv. doubling time) je u dětských malignit řádově v hodinách a dnech ( např. u
Burkittova non Hodgkinova lymfomu pouhých 12 – 72 hodin). Proto je jedním z nejdůležitějších faktorů čas a na maligní nádory u dětí je nutné se dívat jako na akutní nemoci. Na druhé straně vysoká růstová aktivita vede k vysoké citlivosti dětských nádorů na
chemoterapii a
radioterapii.
Na rozdíl od nádorů dospělého věku se premaligní stav (tzv. karcinom nebo nádor in situ) u dětských typů nádorů nevyskytuje.
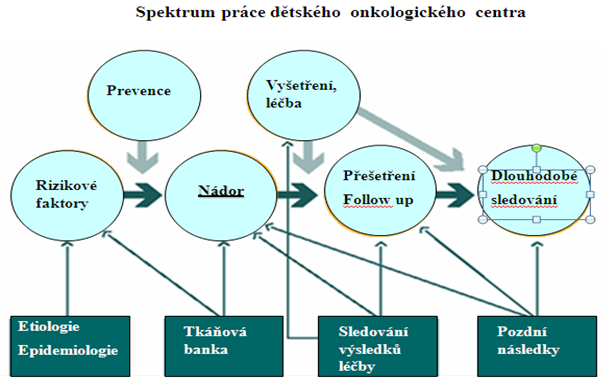
3) Organizace a centralizace péče v dětské onkologii
Vzhledem k biologii nádorů dětského věku je zásadním principem v dětské onkologii
kurativní přístup k pacientovi, a to i s diseminovaným onemocněním a přítomností metastáz. Iniciálně
paliativní přístup je volen výjimečně, a to vždy po domluvě s rodiči.
Relativní vzácnost a specifika dětských nádorových onemocnění vedly k požadavkům adekvátní centralizace péče o onkologicky nemocné děti. Rovnováha mezi dostatečnou koncentrací pacientů a zdravotnických sil a prostředků na straně jedné a odpovídající dostupnost této vysoce specializované péče na straně druhé se hledala obtížně. V současnosti se považuje za optimální existence jednoho pediatrického onkologického centra poskytujícího komplexní péči v plném rozsahu pro oblast se 4 – 5 miliony obyvatel.
V podmínkách České republiky je onkologická péče o děti a dospívající odborně garantována Pediatrickou sekcí České onkologické společnosti a pacienti se solidními nádory jsou centralizováni ve 2
komplexních centrech dětské onkologie (Praha, Brno).
Klinické příznaky a diagnostika nádorů u dětí
Klinické příznaky závisí od věku dítěte, typu nádoru, jeho velikosti a rychlosti růstu, od lokalizace nádoru a od přítomnosti a lokalizace metastáz. Žádný z příznaků není specifický pro maligní nádor a může být způsoben řadou jiných příčin. Všeobecně lze říct, že jakýkoliv příznak neodpovídající na adekvátní léčbu a trvající po dobu delší než 2-3 týdny, pro který není jiné vysvětlení, musí vyvolat podezření na zhoubné onemocnění jako vyvolávající příčinu. Mezi nejčastější klinické příznaky patří:

Často je zhoubný nádor nalezen náhodně při koupání dítěte nebo při preventivní prohlídce. Nejdůležitějším faktorem je čas – při podezřelém nálezu je nutné dítě okamžitě odeslat na specializované pracoviště, protože časná diagnóza může zachránit jeho život.
Léčba a léčebné výsledky
Dětská onkologie dosáhla v posledních třiceti letech dramatických výsledků s poklesem mortality onkologicky nemocných dětí o více než 50%. V současnosti pět let přežívá více než 85% dětských onkologických pacientů. V léčbě solidních nádorů u dětí se používají především tři základní terapeutické modality – chirurgie, radioterapie a chemoterapie. Chirurgické odstranění nádoru a radioterapie zabezpečují lokální kontrolu růstu nádoru. Zásadní obrat v přežívání byl dosažen především zavedením chemoterapie a multimodální léčby na základě přesně definovaných léčebných protokolů platných na mezinárodní úrovni. V nemalé míře se na zlepšení přežívání podílí i organizace péče o dětské onkologické pacienty s centralizací do dětských onkologických center.
Každé nádorem nemocné dítě by mělo být léčeno s ohledem na individuálně stanovenou míru rizika nepříznivého průběhu onemocnění, které kromě klasické histologie a rozsahu nemoci (klinické stadium) bude maximálně zohledňovat biologické vlastnosti onemocnění určené za pomoci různých molekulárně biologických metod (tzv. risk adapted léčby).
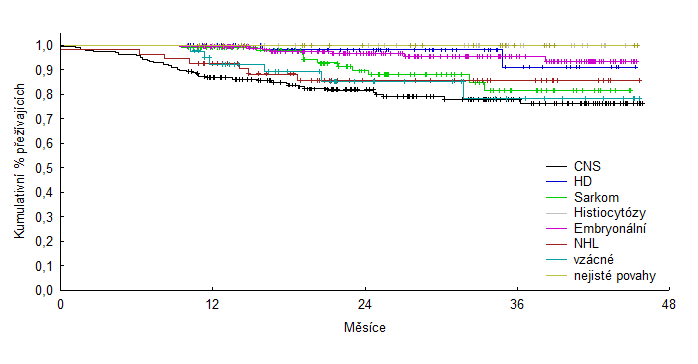
Křivka přežívání u pacientů se solidním nádorem v České republice
Dosažené úspěchy v léčbě mohou vést k domněnce, že v dětské onkologii není nutné hledat nové možnosti a způsoby léčby. Nicméně po období dramatických úspěchů a prudkém vzestupu křivky přežívání bylo v posledních deseti letech dosaženo určité plateau a stále existuje 15-20% dětí, u kterých nedokážeme zvrátit nepříznivý průběh jejich nemoci. Pro tyto pacienty je nutné hledat nové možnosti a strategie léčby.
Limitujícím faktorem efektivní cytotoxické chemoterapie a radioterapie v dětské onkologii zůstává její závažná pozdní
toxicita (ovlivnění růstu, orgánová toxicita, endokrinopatie, neurokognitivní změny, poruchy fertility a v neposlední řadě sekundární malignity). Tyto faktory mohou vést nejen ke snížení kvality života, ale i k pozdním (přesto předčasným) úmrtím u „vyléčeného“ dětského onkologického pacienta.
Pokroky v poznání biologie nádorů a technické pokroky vedly k prudkému rozvoji tzv.
biologické léčby. U dětí má použití této léčby zpoždění několik let, a to z několika důvodů. Jednak jsou dětské nádory vzácné , jednak je standardní léčba vysoce efektivní a tedy počet pacientů indikovaných k použití biologické léčby je velmi málo. Podmínkou pro možnost podání biologické léčby je možnost adekvátního vyšetření
bioptického vzorku nádoru.
V řadě situací není v současné dětské onkologii optimální terapeutický postup jednoznačně determinován, a proto je nevyhnutné zapojování pacientů do
randomizovaných klinických studií na mezinárodní úrovni. Návaznost na velké evropské a severoamerické struktury dětské onkologie je dnes standardem v obou českých centrech dětské onkologie.
Součástí léčby a péče o dětského onkologického pacienta je i léčba podpůrná a léčba komplikací (léčba bolesti, nutriční péče, psychologická podpora, léčba infekčních nebo krvácivých komplikací atd), která je stejně významná jako samotná protinádorová léčba.
Neméně významnou zůstává léčba terminální a péče po umírajícího dětského onkologického pacienta. V současnosti se rozšiřuje počet dětských lůžek v hospicech, variantou je tzv home care, kdy lékař event. specializovaná sestra z onkologického centra dojíždí za pacientem domů.
Role rodiny v péči o nádorem nemocné dítě
Další oblastí, která zaznamenala výrazný vývoj v posledních letech, je role rodiny u onkologicky nemocného dětského pacienta. Víc než v jiných medicínských oblastech platí, že s dítětem je „nemocná“ prakticky celá rodina, jeho nemoc ovlivní vztah rodičů a dětí, vztah rodičů navzájem i vztah mezi sourozenci.
Výrazně se v poslední dekádě změnila role a vliv rodičů na rozhodování o možnostech a způsobech léčby. Rodiče se aktivně účastní procesu rozhodování o použití léčebných modalit. Rodiče jsou dnes se svým nemocným dítětem v nemocnici prakticky trvale. Tento fakt je nutno hodnotit jednoznačně pozitivně, a to i navzdory tomu, že k rodičům otevřenější systém péče klade na ošetřující personál větší nároky, a to i přesto, že existují výjimečné situace, kdy přítomnost a vliv rodiče nemusí být vždy pro dítě přínosem (náboženské důvody – Svědci Jehovovy, preference alternativních metod léčby atd).
Rodičovské sekce jsou v současnosti důležitou složkou všech velkých setkání a sjezdů dětské onkologie. Sdružení rodičů onkologicky nemocných dětí V České republice je hned několik:
Možnosti prevence nádorů u dětí
Primární
prevence dětských nádorů je obtížně definovatelná, zvláště u kojenců a batolat, u kterých lze těžko obviňovat ze vzniku nádoru nezdravý životní styl či špatné návyky. Aktivní vyhledávání, tj
skríning nádorových onemocnění u dětí, se pro svou finanční náročnost a malé procento záchytu maligních nádorů rutinně neprovádí nikde na světě. Jedním z důvodů je fakt, že nedokážeme jednoznačně definovat rizikovou skupinu. Tou jsou v podstatě všechny děti.
Existuje výjimka, a to u dětí s genetickými k nádorům predisponujícími syndromy ( napr. Li Fraumeni syndrom, syndrom familiární adenomatosní polyposy, děti s neurofibromatosou typu I a II, Gardnerův syndrom, Lynchův syndrom, Wiedemann-Beckwithův syndrom, tuberosní skleróza a mnohé další syndromy), které by měli být po geneticky prokázaném syndromu dispenzarizovány a pravidelně sledovány na odborném pracovišti dětské onkologie.
U dospívajících děvčat je možností prevence pozdějšího rozvoje karcinomu děložního čípku očkování vakcínou proti
HPV před zahájením aktivního pohlavního života (vakcína hrazena ve věku 14 let).
Jedinou všeobecně platnou dlouhodobou prevencí je vedení dětí ke zdravému životnímu stylu a návyky v rodině, vzor rodičů pro své děti. Mimořádně důležité (a to nejenom z onkologického hlediska) jsou pravidelné preventivní prohlídky u svého dětského lékaře.
Závěr
Nádorová onemocnění u dětí jsou různorodou skupinou diagnóz se specifickou věkovou vazbou. Přestože pro lékaře i nelékařské zdravotní pracovníky, kteří se dětskou onkologií přímo nezabývají, je kontakt s onkologicky nemocným dítětem relativně vzácný, jde vždy o kontakt nesmírně důležitý vzhledem k výše popsaným specifikům nádorů dětského věku. Všeobecná povědomost a znalost diferenciální diagnostiky těchto stavů, spolu s časným odesláním dítěte s podezřením na nádorové onemocnění do specializovaného dětského onkologického centra, se mohou stát jedním z významných pilířů mostu, po kterém mohou nádorem nemocné děti bezpečně projít.
Komplexní centra dětské onkologie v České republice:
Literatura
- Pizzo PA, ,Poplack DG: Principles and practice of pediatric oncology, 6th edition, Lippincott Comp, Philadelpia, 2012
- Koutecký J et al: Dětská onkologie pro praxi, Triton Praha, 2002
- Bajčiová V: Úvod do onkologie dětského věku, str 349 – 352 v Adam Z, Krejčí M, Vorlíček J: Speciální onkologie. Příznaky, diagnostika a léčba maligních chorob, Galen 2010, ISBN 978-80-7262-648-9
- Bajčiová V: Úvod do dětské onkologie, Vorlíček J a spol: Repetitorium onkologie, 2012, ISBN 978-80-7387-603-6
Autor: MUDr Viera Bajčiová,CSc
Klinika dětské onkologie FN Brno
 Dětská onkologie je medicínský obor zabývající se diagnostikou a léčbou solidních nádorů a hematologických zhoubných onemocnění u dětí od 0 do 15 let věku a u mladistvých ve věku od 15 do 19 let věku. Vznik dětské onkologie byl podmíněn poznáním zásadních rozdílů mezi nádory dospělého a dětského věku.
Dětská onkologie je medicínský obor zabývající se diagnostikou a léčbou solidních nádorů a hematologických zhoubných onemocnění u dětí od 0 do 15 let věku a u mladistvých ve věku od 15 do 19 let věku. Vznik dětské onkologie byl podmíněn poznáním zásadních rozdílů mezi nádory dospělého a dětského věku.