Konference: 2005 XXIX. Brněnské onkologické dny a XIX. Konference pro sestry a laboranty
Kategorie: Onkologická rizika a prevence
Téma: Programy organizace onkologické péče
Číslo abstraktu: 003
Autoři: MUDr. Bohumil Skála, Ph.D.
Jedině dětští lékaři ještě svou autoritou a vypracovaným systémem preventivních prohlídek mají šanci působit hlavně na rodiče a edukovat je v zdravém způsobu života. Zdravém, tedy pestrém, nesvazujícím zákazy a příkazy, ale plnohodnotném,kdy dospělý jedinec zná rizika a dovede se jich přiměřeně vyvarovat. Opakovaně je nutné zdůraznit přiměřeně – jedná se tedy o takový způsob života který je veden s maximálním vědomím a uvědomováním si co největší míry rizikových aktivit. V této oblasti se již obtížně pracuje s dospělým. Pacienti, klienti praktického lékaře pro dospělé jsou tedy poněkud znevýhodněni již fixací svých zlozvyků, ale to praktického lékaře nezbavuje povinnosti pravidelně na rizika upozorňovat, vzhledem ale k věku pacienta, tak již více cíleně dle znalostí anamnesy nemocí, sociálního na pracovního prostředí pacienta.
Sekundární prevence onkologický onemocnění je vcelku více deklarována, než prováděna. Systém preventivních prohlídek dle zdravotního řádu je naprosto nedostačující – jak pro prevenci onkologických onemocnění, tak jiných tzv. civilizačních onemocnění – v to i nemocí pohybového aparátu.
Sekundární prevence jako jeden z nástrojů používá screeningová vyšetření. Onkologická onemocnění jsou svou etiologií velice různorodá, což také použití klasických a jednoduchých screeningových metod limituje.
Screeningové vyšetření by mělo
a) být relativně levné
b) dostatečně citlivé a vypovídající
c) nezatěžující pacienta ani zdravotnický personál
d) současně být tak dostupné, aby pokrylo ohroženou populaci v co nejširší míře bez větších dalších nákladů
Screeningové vyšetření má smysl, pokud je provedeno u bezpříznakového jedince.Pokud přijmeme a musíme přijmout předpoklad, že ohrožená populace, kde má smysl včasná diagnostika nádorového onemocnění je populace ve věku od 45 do 74 let tak podle statistické ročenky VZP z roku 2001 se jedná o velká čísla:
Populace ohrožená nádorovým onemocněním 45 -74 let
1 682 523 mužů
1 878 504 žen
Celkem 3 561027 obyvatel ČR
Z toho je 2 675 637 pojištěnců VZP (75 %)
Samozřejmě se nejedná o vyšetření všech, neboť mezi nimi jsou skryti ti, kteří jsou vyšetřeni cíleně, diagnosticky, neboť již příznaky onemocnění nádorem mají.
V současné době se podílí praktický lékař pro dospělé na dvou screeningových programech: na testu okultního krvácení ve stolici, na mammárním screeningu.
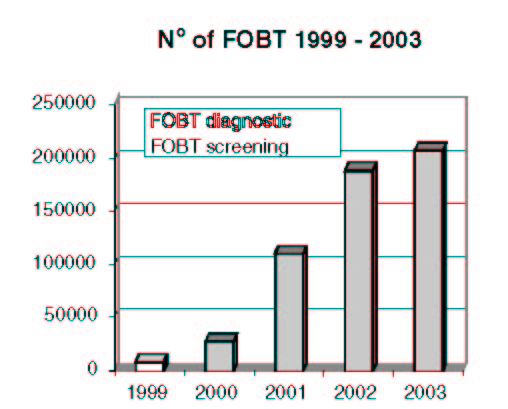
Přesto, že data, která by popisovala jednoznačně výtěžnost vyšetření testu na okultní krvácení ve stolici (TOKS) nejsou dostupná tak jak bychom si představovali – tedy tak, aby ukázali efektivitu testu – včasné odhalení nádorů tlustého střeva, přece jen následující tabulky (data VZP) ukazují nárůst kolonoskopií a polypektomií který se datuje od počátku spuštění programu |TOKS Graf ukazuje nárůst TOKS
Graf ukazuje nárůst TOKS
od roku 2001 u pojištěnců VZP.
Další tabulka ukazuje nárůst kolonoskopií a polypektomií, který lze jistě dát do souvislosti s počátkem screeningu TOKS
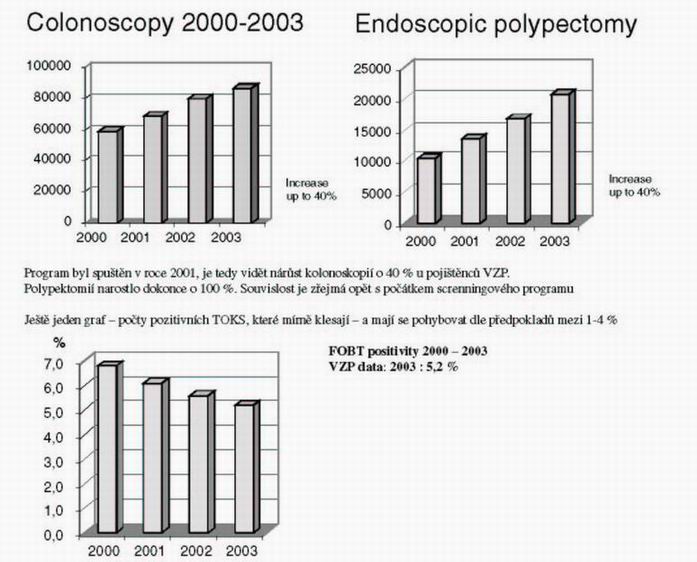
Všechna data jsou daty VZP, která je připravila pro kongres UEGW v roce 2004 a byla přednesena MUDr.Bohumilem Seifertem, vědeckým sekretářem Společnosti všeobecného lékařství ČLS JEP a garantem screeningového projektu TOKS.
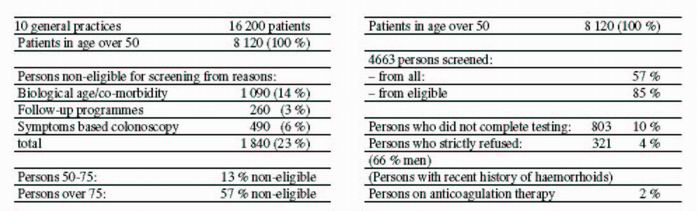
Mimo jiné ještě uvedl některé výsledky pilotní studie, kdy byly zjišťovány průběžné výsledky u 10 všeobecných lékařů:
Výsledky mammárního screeningu jsou popsány daleko přesněji. Data si vedou pracoviště, která vyšetření provádějí. Z pohledu lékařů první linie chybí větší provázanost a informovanost mezi praktickým lékařem pro dospělé a gynekologem. Přes to výsledky ukazují, že se program rozbíhá, a že pilotní studie, která byla vyhodnocena opět v gesci VZP v letech 2001 až 2002 – kdy incidence ca prsu byla 64 na 10 000 žen, jsou v plném běhu screeningového programu totožné, i zdánlivě je incidence menší : 48 nových ca prsu na 10 000 žen v roce 2003.
Důležité je, že velká většina – je uváděno 78 % jsou nádory klasifikace Tis a T1. (Svobodník A., Medical Tribune 5/2003)
Jaká jsou východiska pro primární péči. Podívat se na preventivní prohlídky a vyhledávací programy jinýma očima – pokusit se nezatížit systém, pacienta ani zdravotníka dalším vyšetřením, dalšími náklady, ale pokusit se snížit míru rizika onkologického onemocnění za pomoci v daném časovém intervalu provedených vyšetření pro jinou diagnosu.
Která vyšetření se dají využít? Tato otázka zaujala již před několika lety prof. Žaloudka a pokusil jsem se tedy některé závěry z praxe interpretovat:
Vyšetření využitelná pro možnou úvahu o nepřítomnosti nádorového onemocnění:
– Rtg plic
– Krevní obraz a diferenciální rozpočet
– ORL vyšetření (se zaměřením na dutinu ústní a horní cesty dýchací)
– Ultrazvukové vyšetření břicha (játra, žlučník, slinivka, ledviny)
– Urologické vyšetření, cystoskopie,IVU etc.
– Endoskopické vyšetření horního GITu
– Gynekologické vyšetření
– Stomatologické vyšetření
– Kožní vyšetření
Je opět zřejmé jakého počtu a v jakých číslech se pohybujeme
Výkony které je možné využít k posouzení míry rizika onkologického onemocnění v roce 2000 dle dat VZP
9 675 155
Je 5 702 155 pojištěnců VZP ve věku 20 – a v íce
Každý má za sebou 1,7 vyšetření využitelného pro interpretaci onkoprevence
Zde se samozřejmě nedá přesně rozlišit věková struktura
Pokud vyjdu z vlastní praxe, tak se dá v roce 2002 popsat takto:
Vlastní praxe
1756 registrovaných klientů VZP
Dohledaných vyšetření využitelných pro onkoprevenci v roce 2002: 500
Tedy 28, 5 % Málo? Moc
Poslední otázka je jasná: další otázkou je samozřejmě, že opět se nedá rozlišit a nebyla rozlišena věková struktura, pak by se počet změnil. Zdá se ale, že vedle již prováděných screeningových programů: TOKS, který bude muset mít jasnější vykazovací provázanost na další úkony – hlavně gastroenterologů, aby bylo možné hodnotit validitu výsledků, respektive zhodnotit po čase
1) počty pozitivních TOKS
2) počty nově zjištěných ca kolorekta a hlavně stadium nádoru
3) další osud pacientů
Otázka spolupráce mezi gynekologem a praktickým lékařem je jasná – byla zmíněna výše v otázce screeningu ca prsu. Vykazování je plně v rukou diagnostických pracovišť v návaznosti na další mammologické poradny, takže dosti přesně víme co se s pozitivním nálezem u pacientky děje.
Pohled na běžně prováděná vyšetření v kalendářním roce je zásadní, pokud přijmeme za své, že výsledky těchto vyšetření
(výše vytipovaných) jsou schopny také ukázat – samozřejmě velmi hrubě – přítomnost nebo nepřítomnost podezření na onemocnění nádorem. To nevylučuje systematické vyhledávání rizikových populací – rodinná a pracovní anamnesa, rizikových aktivit slunění, pracovní prostředí, sexuální chování), pravidelné cílené vyšetření „prostými“ metodami interní propedeutiky. Díky znalosti sociální, pracovní i rodinné anamnesy má praktický lékař největší šanci zjistit nádor včas.
Dalšími otázkami je edukace pacientů, jejich vlastní zájem, nabídka cílenějších vyšetření, na které si pacienti přispějí. I zde je rada praktického lékaře a jeho role nezastupitelná, opět pro jeho dlouhodobou znalost konkrétního pacienta – klienta.
Datum přednesení příspěvku: 26. 5. 2005





