Obsah:
- Jak vzniká nádorové onemocnění
- Růst nádoru
- Druhotné (metastatické) zhoubné onemocnění jater
- Játra
- Projevy nádorového onemocnění jater
- Jak se stanoví diagnóza nádoru jater?
- Jak se zhoubné onemocnění jater léčí?
- Jaké jsou nežádoucí účinky léčby?
- Jak probíhá další sledování po léčbě?
- Podpora onkologických nemocných
Jak vzniká nádorové onemocnění
Zhoubné onemocnění je definováno nekontrolovaným dělením pozměněných buněk. Tento pochod vede obvykle ke vzniku tumoru. Zhoubné onemocnění je přímým důsledkem poškození buněčné DNA. Nádorová buňka má schopnost růstu a rychlého dělení. Pokud tyto vlastnosti nemá, zaniká nebo zůstává v klidu různě dlouhou dobu. Setká-li se buňka s činitelem, který podporuje její růst, dojde k postupnému vzniku nádorové hmoty. Takový nádor má obdobné potřeby jako zdravá tkáň, proto odebírá kyslík a živiny normálním buňkám. Dochází pak k jeho nekontrolovanému růstu a nepříznivému ovlivnění činnosti postižených orgánů.
Skutečná příčina vedoucí ke změně či poškození genetického materiálu není přesně objasněna, byly však nalezeny některé významné faktory (určité dědičné dispozice, životospráva, kouření, stres apod.), jež podporují vznik nádorového onemocnění.
Ze známých příčin vedoucích ke vzniku primárního nádoru jater (nádor vznikající z jaterních buněk, tzv.hepatocytů – hepatocelulární karcinom) patří určité dlouhodobě probíhající chronické onemocnění. Nejvýznamnější je jaterní cirhóza (cirhóza vzniká jako následek žloutenky typu B nebo C či nadměrné konzumace alkoholu). V průběhu pravidelného sledování pro toto postižení jater je možno zachytit počínající nádorové onemocnění. Jindy přivedou nemocného k lékaři příznaky onemocnění, například váhový úbytek, bolesti pod pravým obloukem žeberním, zežloutnutí kůže, nechutenství).
Nádory jater patří mezi vzácná onemocnění. Častěji se objevuje u mužů, kde je výskyt až dvojnásobný. V roce 2020 takto onemocnělo v České republice 904 lidí (incidence 8,4 na 100 tisíc obyvatel).
Růst nádoru
Růst tumoru je doprovázen novotvorbou sítě krevních cév, které pomáhají zásobovat nádorové buňky potřebnými živinami. Klinicky zjistitelný nádor má hmotnost minimálně 1 gram je tvořen minimálně 1 miliardou buněk. Nádorové metastázy vznikají oddělením buněk od původního tumoru a jejich průnikem do krve, do lymfatického systému nebo přímým šířením do okolí.
Druhotné (metastatické) zhoubné onemocnění jater
Kromě vlastního zhoubného onemocnění představují játra časté místo metastáz nejrůznějších zhoubných nádorů, například rakoviny plic, prsu, tlustého střeva a konečníku. Játra bývají postižena poměrně často vzhledem k tomu, že jimi protéká krev ze zažívacího traktu. Zhoubné buňky se oddělí od původního nádoru, proniknou do krevního nebo lymfatického oběhu a začnou růst nezávisle na vlastním nádoru. Přesný mechanismus tohoto procesu není doposud znám. Prostředí jaterní tkáně je pravděpodobně vhodné pro růst a množení určitých typů buněk. Nádor nebo metastáza rostoucí v játrech získává výživu z jaterní tepny.
V následujícím textu bude popsána fyziologická funkce jater v těle, diagnostika nádorového onemocnění, možnosti léčby a bude i zmínka proč je nutné sledování pacienta po dokončené léčbě.
Játra
Játra představují největší žlázu lidského těla, mají hmotnost přibližně 1500 gramů a nacházejí se v pravém horním kvadrantu břicha, pod pravým žeberním obloukem. Mají tmavě červenou barvu, která je podmíněna bohatým krevním zásobením. Přibližně 25% objemu krve vydaného srdcem protéká játry. Tento orgán má mnoho důležitých funkcí:
- vychytávání, skladování a zpracovávání živin (bílkovin, cukrů a tuků), léčiv a jedovatých látek,
- tvorbu bílkovin (nezbytných například pro srážení krve) a metabolizmus látek vznikajících v organizmu.
Anatomie
Přední plocha jater má trojúhelníkovitý vzhled, je tvořena 2 laloky. Pravý lalok je větší. Vazivové struktury spojují povrch jater s bránicí a břišní stěnou, dále se žaludkem a dvanáctníkem. Žlučník se nachází na spodní straně pravého laloku jaterního. Mezi sousední orgány patří tračník, tenké střevo a pravá ledvina.
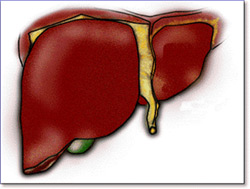
Obrázek 1: játra
Při vyšetření jaterní tkáně pod mikroskopem je patrná struktura tvořená sítí jednotek, které se nazývají jaterní lalůčky. Jaterní lalůček je malý a má vzhled šestihranného cylindru. Je obklopen pojivovou tkání a na okrajích je spojen s cévními strukturami. Tyto cévy zahrnují větve portální žíly, jaterní tepny a žlučové kanálky. Středem lalůčku prochází centrální žíla, která je obklopena pruhy jaterních buněk, jež se paprskovitě rozbíhají na všechny strany. Mezi těmito pruhy se nachází široké tenkostěnné cévy. Veškerá krev z jater se sbírá do jaterní žíly, která se napojuje do krevního oběhu organizmu.
Krev přitéká do jater jaterní tepnou (obsahuje okysličenou krev ze srdce) a portální žilou (krev s živinami vstřebanými ze střeva), dále proudí do jaterních sinusoid a do centrální žíly, odtud pak ven z jater.
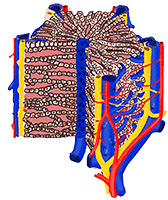
Obrázek 2: Struktura jaterního lalůčku (zvětšeno 1 000x)
Podíl jater na trávení
Uvádí se, že játra představují velkou chemickou továrnu organizmu, vytvářejí, regulují a skladují nejrůznější substance využívané trávicím traktem a mají některé důležité funkce při trávení živin.
Základní trávicí šťávou produkovanou v játrech je žluč. Během jídla je žluč vylučována jaterními buňkami a proudí systémem žlučových kanálků a žlučových cest do tenkého střeva, kde se podílí na štěpení tuků.
Mezi jídly se žluč skladuje ve žlučníku. Další funkcí žluče je zneškodnění jedovatých látek, které se vstřebávají z krve do jater.
Játra se rovněž podílejí na řízení hladiny krevního cukru. Syntetizují, rozpouštějí a skladují aminokyseliny, bílkoviny a tuky. Vytvářejí zásoby několika důležitých vitamínů, například vitamínu B12 a vitamínu A. V játrech probíhá odstraňování buněčného odpadu a metabolismus škodlivin, jako je alkohol.
Podíl jater na krevním oběhu
Játra jsou součástí trávicího systému, podílejí se však významným způsobem na krevním oběhu. Shromažďují a zpracovávají krev z celého zažívacího traktu přiváděnou portální žílou a převádějí ji do pravé části srdce. Do jater proudí krev dvěma cévními systémy - portální žilou a jaterní tepnou.
Projevy nádorového onemocnění jater
Časná stádia nádorového onemocnění mohou být bezpříznaková po celou řadu měsíců či let. Pokud dojde k růstu tumoru, projeví se to nejčastěji jako bolest, která je lokalizována v oblasti horní části břicha nebo vpravo pod žeberním obloukem.
Bolest doprovázející zhoubná onemocnění je důsledkem pronikání nebo poškozování normální tkáně nádorovými buňkami; roztahování tkání následkem růstu nádoru; tlakem nádoru na daný orgán nebo infekcí podmíněnou přítomností rakoviny.
Mezi ostatní příznaky patří ztráta chuti k jídlu, nevolnost, váhový úbytek, horečka, slabost končetin a podobně.
U pokročilých stavů dochází k rozvoji žloutenky - zežloutnutí kůže a očí. Průběh onemocnění závisí na mnoha různých faktorech, jako například rozsah onemocnění, biologická povaha nádoru.
Jak se stanoví diagnóza nádoru jater?
Během prvního vyšetření se lékař nejprve podrobně ptá na pacientovu rodinnou a osobní anamnézu, pak provede celkové vyšetření a laboratorní testy.
Podle nálezu pak doporučí další metody k určení rozsahu původního onemocnění v játrech a eventuální přítomnost dalších ložisek nádoru (metastázy) v těle. Stanovení celkového rozsahu onemocnění v těle se nazývá staging. Na výsledcích vyšetření záleží rozhodnutí o léčebném postupu.
Vyšetření nádorových markerů z krve: Jedná se o látky, které jsou vylučovány do oběhu nádorovou tkání, přitom pro jednotlivé druhy nádorů jsou typické určité typy markerů. U hepatocelulárního karcinomu se stanovuje AFP, jehož zvýšená hodnota může vypovídat o rozsahu onemocnění a biologické povaze nádoru a lze jej využít ke sledování efektivity léčby, rovněž tak nová aktivita nemoci se často projeví vzestupem AFP dříve, než zjistíme nějaké postižení jinými vyšetřovacími metodami. Na hodnoty nádorových markerů se však nelze jednoznačně spoléhat, spíše doplňují ostatní vyšetřovací metody. Není-li jejich hladina v krvi zvýšena, nevylučuje tato skutečnost přítomnost zhoubného onemocnění.
Rentgenové vyšetření hrudníku: Je nezbytné pro stanovení eventuální přítomnosti nádorových ložisek v plicích či tekutiny v dutině hrudní, zvýšeného stavu bránice na pravé straně (vyskytuje se v případě zvětšení objemu jater). Toto vyšetření nás rovněž informuje o celkových poměrech v hrudníku a o stavu plic a srdce.
Ultrazvukové (sonografické) vyšetření jater: Jedná se o vyšetření, které doplňuje ostatní metody a umožňuje nám rozlišit útvary s obsahem tekutiny, nezhoubné nádory tvořené cévními strukturami, zánětlivá ložiska a podobně. Toto vyšetření je možno provádět i v průběhu samotného operačního výkonu na játrech, kdy sondu přikládáme přímo na povrch jater - rozliší přesný počet ložisek v jaterní tkáni, jejich velikost, ohraničení, vztah k cévním strukturám, což v určitých případech usnadňuje rozhodnutí o způsobu vedení operačního výkonu.
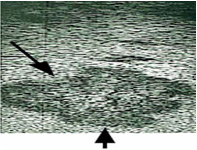
Obrázek 3: Ultrazvukový nález nádoru jater (označen šipkami)
CT vyšetření břicha: Jedná se o speciální vyšetření pomocí rentgenových paprsků, cílených na zkoumanou oblast, jejíž obraz je převáděn do počítačové podoby. Podává nám podrobné informace o vyšetřovaných orgánech, velikosti nádorových ložisek, jejich vztahu k jiným strukturám. Před vyšetřením či během něj se podává také kontrastní látka a to ve formě roztoku, který se popíjí nebo se kontrastní látka podává do žíly.
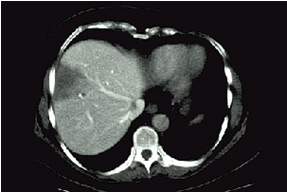
Obrázek 4: Játra v CT obraze, tmavší oválné ložisko vlevo je nádor.
Magnetická rezonance jater: Tato vyšetřovací metoda funguje na principu zobrazení tkání a orgánů pomocí magnetického pole. S její pomocí je možno zobrazit struktury v játrech a cévní struktury ještě přesněji než pomocí CT vyšetření.
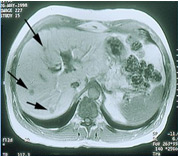
Obrázek 5: Játra s nádorovými ložisky (označenými šipkami) při vyšetření magnetickou rezonancí.
Angiografické vyšetření jater: Jedná se o zobrazení průtoku krve játry a ložisky v jaterní tkáni pomocí kontrastní látky podané katetrem zavedeným do cévního řečiště přes tříslo. Během několika následujících minut se pomocí CT přístroje snímá průtok kontrastu játry, což nám umožňuje zjistit počet ložisek, jejich krevní zásobení a vztah k cévním strukturám. Po vyšetření je nutná 24hodinová hospitalizace, během níž je možno zachytit případné komplikace.
Jaterní biopsie: Je jednou ze základních metod používaných ke stanovení diagnózy zhoubného onemocnění jater. Pomocí tenké jehly zavedené pod kontrolou ultrazvuku nebo CT přístroje přímo do ložiska v játrech se odebere kousek tkáně k histologickému vyšetření (vyšetření pod mikroskopem pomocí speciálního barvení - rozliší přítomnost nádorových buněk).
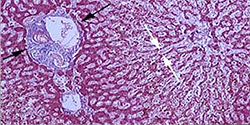
Obrázek 6: Zhoubný nádor jater (označen šipkami) při mikroskopickém vyšetření
Laparoskopie: Jedná se o speciální vyšetřovací metodu, která se využívá hlavně v případech, kdy nám výše popsané postupy neumožní jednoznačně stanovit diagnózu zhoubného onemocnění. Provádí se v celkové anestezii, z malých řezů se zavádí přístroj s kamerou a osvětlením, což chirurgovi umožňuje přehlédnout dosažitelnou část dutiny břišní a odebírat vzorky k histologickému vyšetření.
Zhoubné nádory vycházející z jaterní tkáně se rozdělují na několik typů: nejčastější je nádor vycházející přímo z jaterních buněk (tzv. hepatocelulární nádor). Další variantou je tumor vznikající nádorovou přeměnou buněk žlučových cest (tzv. cholangiocelulární nádor). Existuje také smíšená forma nádoru, jež je kombinací obou výše zmíněných typů.
Pro stanovení přesného rozsahu onemocnění sledujeme také postižení mízních uzlin a přítomnost metastatických ložisek v jiných orgánech.
Jak se zhoubné onemocnění jater léčí?
Léčbu je nutno přizpůsobit každému pacientovi individuálně. Obecně pak závisí na velikosti a lokalizaci nádoru, stádiu onemocnění, celkovém stavu pacienta a přidružených chorobách, na funkčním stavu jater (tj. míra postižení jaterní tkáně nádorem, rozsah a stav zdravé části jater, eventuálně přítomnost jaterní cirhózy) apod.
Rakovinu jater léčíme různými chirurgickými metodami, patří sem resekce postižené jaterní tkáně nebo transplantace jater. V případě, že je nádorové onemocnění lokalizované jen na játra, a nelze uplatnit chirurgickou léčbu, například pro závažní interní nemoci, horší výkonnostní stav pacienta používá se chemoembolizace (TACE), radiofrekvenční ablace (RFA) nebo aplikace alkoholu do jater (PEI). V poslední době se uplatňují i tzv. cílené léky. U každého pacienta připadá v úvahu jedna nebo více uvedených léčebných metod.
Chirurgické řešení (tzv. resekce jater) je metoda, která znamená možnost odstranění celého nádorového ložiska či ložisek z těla. V některých případech představuje chirurgie jediný léčebný přístup. Druh operace závisí na umístění, velikosti nádoru a počtu ložisek, odstranění nádorové tkáně se provádí s lemem zdravé tkáně v rozsahu 1-2 cm.
Existuje několik možných variant chirurgického zákroku, který se obvykle řídí anatomickými poměry: odnětí jednoho či více jaterních segmentů - tzv. segmentektomie nebo celého laloku (pravého či levého). V průběhu operačního výkonu je možno zavést speciální cévku do jaterní tepny k následné pooperační léčbě chemoterapií.
Odstraňují se i okolní lymfatické uzliny, jejich histologické vyšetření umožní určit stadium nemoci.
Tento přístup však není možno provést u všech pacientů. Jednou z příčin je umístění ložiska v blízkosti důležitých cév, které neumožňují radikální odstranění celého nádoru. Dále to může být větší počet ložisek, jejich nepříznivé umístění v jaterní tkáni a podobně. Jiným důvodem je pak přítomnost vzdálených metastáz či celkově špatný stav pacienta, pro nějž by byl takový náročný operační výkon příliš rizikový.

Obrázek 7: Část jaterní tkáně s nádorem po chirurgickém odstranění.
Chemoembolizace: embolizace je metoda, během níž se do cévního řečiště nádoru pomocí speciálního katétru zavedeného přes tříslo injikuje substance zabraňující dalšímu přívodu krve (a tím i výživy) do nádorového ložiska. Nedostatek kyslíku a výživných látek vede k odumření buněk a celé zhoubné tkáně s jejím následným opouzdřením. Tento účinek je posilován současným přívodem cytostatik do nádoru (proto chemoembolizace). Celý proces je kontrolován pomocí rentgenového přístroje, zákrok se provádí za krátkodobé hospitalizace.
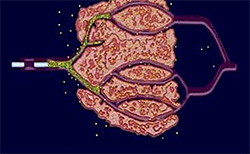
Obrázek 8: Průběh chemoembolizace - do jaterního cévního řečiště se zavede cévka se speciální látkou, která zabraňuje přívodu krve do jater.
Injekce 100% alkoholu: 100% ethanol je pro nádorovou tkáň velmi toxický. Vede k vysušení nádorových buněk a jejich následnému odumření. Alkohol se injikuje přes kůži do středu nádorového ložiska pod kontrolou CT nebo ultrazvuku či přímo do tumoru během operačního výkonu, není-li možno provést jeho chirurgické odstranění. Tato metoda se dnes používá spíše výjimečně.
Radiofrekvenční ablace (RFA): Jedná se o metodu, která ke zničení nádorové tkáně využívá vysoké teploty (80-100°C). Vhodné jsou tumory do 5 cm Při RFA se do nádorového ložiska se zavede sonda, . K vlastní likvidaci tumoru dochází teplem, které vzniká při vibraci elektronů uvnitř tkáně. Výkon se provádí v celkové anestezii, trvá asi 15 minut a není doprovázen výraznějšími nežádoucími účinky.
Cílená biologická léčba: Pokud pacientovi nelze nabídnout chirurgické odstranění nádoru jater, je v současné době dle klinických studií doporučována biologická léčba. Z testovaných látek se jako nejúčinnější osvědčil sorafenib či lenvatinib. Jedná se o tzv malé molekuly s protinádorovými a antiangiogenními účinky. Vlivem těchto léků se tlumí růst krevních kapilár, což vede k omezení přísunu živin k rychle roustoucím tkáním - nádorovým buňkám. Tyto pak zpomalují svůj růst a zanikají. Cílená biologická léčba nevede k vyléčení nádoru jater. Mluvíme o tzv. paliativní léčbě. Můžeme však zpomalit průběh nádorového onemocnění a tím prodloužit přežití.
Chemoterapie v minulosti užívaná k léčbě pokročilého onemocnění či jako zajišťovací léčba po operaci neprokázala v klinických studiích výsledky ve zlepšení přežití a upouští se od jejího používání.
Transplantace jater: má svá přísná kritéria a omezení. Jedná se o agresivní léčebnou metodu, její možnosti se zvažují individuálně u každého pacienta a používá se zcela výjimečně. Rozhodnutí závisí na celé řadě faktorů, onkologové spolupracují s transplantačním centrem.
Klinické studie: Někteří pacienti mohou být léčeni v rámci klinických studií. Jedná se o způsob, při kterém se ověřují nové možnosti léčby, které jsou odlišné od dosud zavedených postupů. Prvním krokem před zařazením do studie je pohovor s vaším lékařem, který objasní potřebné detaily a umožní prostudovat si text takzvaného informovaného souhlasu, ve kterém je vše podrobně vysvětleno. Rozhodnete-li se studie účastnit, je nezbytné tento informovaný souhlas podepsat. Ze studie můžete kdykoliv vystoupit, aniž by to mělo nějaké důsledky na další léčebný postup navržený lékařem.
Jaké jsou nežádoucí účinky léčby?
Každá protinádorová léčba má své nežádoucí účinky, protože v různém rozsahu ovlivňuje i zdravé tkáně. V současné době neexistuje přístup, který by ničil pouze nádorovou tkáň a nezasáhl ostatní orgány, mimo léčbu chirurgickou.
Nežádoucí účinky se liší v závislosti na typu léčby, jsou individuální u každého pacienta. Při volbě nejvhodnějšího přístupu se lékaři snaží nepříjemné následky minimalizovat tak, že jim vhodným způsobem předcházejí a důsledně je léčí.
Chirurgie
Operační řešení karcinomu jater může vést k přechodným problémům s vyprazdňováním (průjem či zácpa). Tyto obtíže lze zvládnout dietními opatřeními nebo pomocí léků. Pooperační bolesti jsou zcela běžným jevem a dostatečná dávka analgetik je může úplně odstranit. Krátce po operaci je potřeba dodržovat šetřící tělesný režim, aby se rána mohla dobře zahojit.
Chemoembolizace
V několika následujících dnech po výkonu (obvykle 3-5 dní) se mohou vyskytnou bolesti břicha, nevolnosti, zvracení, nechutenství či zvýšená teplota. Příznaky pak zcela odezní.
Injekce 100% alkoholu
Nežádoucí účinky jsou mírné a dočasné, patří mezi ně bolesti břicha, pocit mírné opilosti, nevolnosti. Během několika desítek minut odezní.
Biologická léčba
Vedlejší účinky cílené biologické terapie jsou ve srovnání s chemoterapií méně závažné. Přesto však jsou vyznačeny. Jedná se především o možnost vytvoření kožní vyrážky, slabost, nechutenství, bolestivé otlaky na ploskách a dlaních, poruchy krevního obrazu.
Jiné nežádoucí účinky
Zhoubné onemocnění jako takové může být příčinou nechutenství nebo změny chuti na jídlo (odpor k masu či ke sladkým jídlům). K tomu přispívají nežádoucí účinky protinádorové léčby jako je nevolnost, zvracení, zánět v dutině ústní, které ztěžují příjem potravy. Vhodná výživa, kterou rozumíme dostatek základních živin a kalorií, je pro onkologického pacienta nezbytná, neboť napomáhá předcházet úbytku hmotnosti, obnovuje tělesné síly a podporuje regeneraci zdravých tkání. Pacienti, kteří mají v průběhu léčby dostatečný příjem potravy se cítí lépe a mají více energie, lépe zvládají nepříjemné nežádoucí účinky terapie. O vhodném způsoby výživy se můžete poradit se svým lékařem, který Vám případně doporučí i dietní doplňky.
Jak probíhá další sledování po léčbě?
Pacienti, kteří byli léčeni pro zhoubné onemocnění jater musí být sledováni po celý zbytek života v pravidelných intervalech. Zhoubný nádor se může opět objevit v původním místě nebo vytvořit metastázy jinde v těle a pravidelné kontroly umožní lékaři včasný zásah a řádnou léčbu případně nové aktivity nemoci. Dle rozsahu recidivy onemocnění se volí nejvhodnější způsob léčby podobně jako u primárního onemocnění.
Pravidelné kontroly zajišťuje obvykle onkologická ambulance nemocnice, kde byl pacient léčen a sestávají se z klinického vyšetření, laboratorního vyšetření - včetně nádorových markerů (AFP), rentgenového snímku hrudníku, ultrazvukového nebo CT vyšetření břicha.
U pacientů po radikální léčbě provádíme v prvních dvou letech kontroly jedenkrát za 3 měsíce, poté dvakrát ročně. Pacienty v průběhu paliativní léčby sledujeme v intervalu dva měsíce.
Podpora onkologických nemocných
Život s nádorovým onemocněním není lehký. Kromě zdravotních problémů se pacienti často setkávají se sociálními obtížemi např. v zaměstnání, v rodině nebo při běžných denních aktivitách. Lékaři a ostatní zdravotnický personál může nemocným poradit s denním režimem, pracovním nasazením. Důležitou roli mají také sociální pracovníci a psychologové, kteří mohou být v mnohém velmi nápomocní nejen pacientům, ale také jejich rodinným příslušníkům. Cennou podporou pro nemocné jsou i jejich rodiny a přátelé, popřípadě různé skupiny nebo společnosti, které sdružují onkologické pacienty. Mnoho rad a informací lze nalézt na internetových stránkách se zdravotnickou tématikou, k dispozici je široké spektrum serverů v češtině i jiných jazycích. K dispozici jsou i četné publikace pro pacienty - viz http://www.mou.cz, mnoho z nich lze zakoupit také v knihkupectvích.
