Konference: 2005 XII. Jihočeské onkologické dny
Kategorie: Nádory hlavy a krku
Téma: Konference bez tematických celků
Číslo abstraktu: 032
Autoři: doc. MUDr. Marie Ludvíková, Ph.D.
Neoplazie štítné žlázy představují velmi heterogenní skupinu.
Jejich klasifikace je založena na různých hlediscích, především na
biologickém chování, histogeneze a cytomorfologii nádorových buněk
(Rosai et al 1992). Stávající klasifikace je průběžně modifikována
v souladu s novými imunohistochemickými, molekulárně biologickými a
elektronmikroskopickými poznatky, jak je také uvedeno v nejnovější
verzi WHO klasifikace nádorů štítné žlázy z roku 2004 (Hedinger et
al 1988, Fletcher 2000, DeLellis et al 2004). Pooperační
diagnostika tyreoidálních nádorů vychází především ze standardního
histologického vyšetření, které bývá ve vybraných případech
doplněno imunoanalýzou tkáň ových nádorových markerů.
Primární nádory štítné žlázy se dělí podle histogeneze na nádory epitelové a non-epitelové (mezenchymové, neuroektodermové aj.). Epitelové nádory jsou nejčastějšími primárními neoplaziemi v této lokalizaci. Jsou reprezentovámy nádory vycházejícími
a/ z folikulárních buněk
b/z C-buněk (medulární karcinomy).
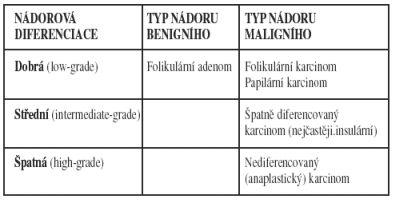
Vzhledem k tomu, že nádory z folikulárních buněk představují nejfrekventovanější a zároveň diagnosticky nejproblematičtější skupinu, je další text zaměřen pouze na tyto nádorové proliferace a jejich základní klasifikace je shrnuta v
Tab.1.
Dobře diferencované nádory z folikulárních buněk a jejich vybrané varianty jsou blíže uvedeny v následujícím přehledu:
Papilokarcinom (PC) je zhoubný nádor vyrůstající z folikulárních buněk. Tento tumor reprezentuje asi 75% všech maligních nádorů štítné žlázy a vyskytuje se v každém věku. Vyznačuje se časným metastazováním do krčních lymfatických uzlin (Rosai et al 1997). Kromě sporadických případů se vyskytují rovněž agresivnější familiární formy (Harach 1994, Schlumberger et Paccini 1999). Rizikovými faktory pro vznik PC je ozáření hlavy a krku (z terapeutických i náhodných důvodů), Gravesova choroba, Hashimotova tyreoiditis či familiární adenomatózní polypóza nebo Cowdenova choroba (Schlumberger et Pacini 1999). Klíčovou molekulární změnou prokazatelnou asi ve 40% papilárních karcinomů je aktivace protoonkogenu RET/PTC chromozomální translokací (Santoro et al 1992). Histologicky je PC charakterizován typickým vzhledem jader nádorových buněk, který spočívá ve světlém vzhledu, ve výskytu jaderných zářezů a intranukleárních inkluzí (Schéma 1). Ve stromatu nádoru bývají přítomna tzv. psamomatozní tělíska, což jsou mikrokalcifikace odumřelých nádorových buněk. Všechny vyjmenované znaky jsou klíčové pro diagnózu tyreoidálního PC, ale nemusí být přítomny současně ve všech nádorových buň kách (Rosai et al 1992, DeLellis et al 2004). Paradoxně podmínkou pro diagnózu PC není přítomnost papil, navzdory tomu, že od nich byl odvozen název tohoto tumoru. Jsou totiž známy i varianty PC, které mají folikulární architektoniku a charakteristické jaderné znaky (tzv. folikulární varianta PC)(Baloch et al 1999). Přítomnost pouzdra není rozhodující pro diagnózu PC. Termín papilární karcinom je tedy nutné chápat jako nozologický, označující nesourodou skupinu nádorů štítné žlázy se shodnou patogenezí a stejným nebo podobným klinickým chováním.
Schéma 1:
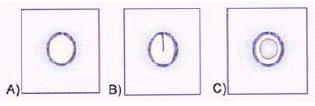
Jaderné změny typické pro papilokarcinom
A) světlá hypochromní jádra;
B) jaderné zářezy;
C) intranukleární inkluze
Z dosud popsaných variant PC zmiň ujeme pouze následující:
A: Papilární mikrokarcinom
Do této skupiny nádorů jsou zařazovány papilokarcino-
my, jejichž průměr dosahuje maximálně 1 cm. Vyskytují se až u 30% populace a jejich biologická potence není
zcela jasná. Část těchto tumorů zpravidla regreduje, část zůstává stacionární a pouze část progreduje Hawk et Hazard 1976, Rosai et al 1992).
B: Folikulární (makrofolikulární) varianta PC
Tumor složený převážně nebo výhradně z různě velkých foliklů lemovaných buň kami s typickými nukleárními charakteristikami papilokarcinomu. Oprávně nost zařazení tohoto nádoru do skupiny PC (a nikoliv mezi folikulární nádory) je podpořena příznivým biologickým chováním a lymfogenním způsobem metastazování. Cytologická a peroperační diagnoza je velmi obtížná a často nemožná a tumor je obvykle zaměněn za benigní normofolikulární nebo makrofolikulární uzel nebo chybně diagnostikován jako folikulární karcinom méně příznivého biologického chování (Chen et Rosai 1997, Baloch et al 1999).
C: Warthin-like PC
Představuje nově popsanou zvláštní variantu PC, charakterizovanou onkocytárním vzhledem nádorových buněk, jadernými charakteristikami a hojnou lymfocytární infiltrací ve stromatu. Pro svoji podobnost s Warthinovým tumorem slinné žlázy se také nazývá Warthin-like PC. ento nádor se obvykle vyskytuje ve štítných žlázách s obrazem chronické lymfocytární thyroiditidy, ale není to pravidlem. Dříve byl zaměňovám s další variantou PC – agresivním tall cell karcinomem, od něhož se však liší příznivějším biologickým chováním srovnatelným s klasickým PC (Ludvíková et al 2001).
D: Solidní a kribriformní PC
Harach v roce 1994 poprvé referoval o zvláštním histologickém vzhledu tyreoidálního karcinomu asociovaného s FAP. Tyto tumory se vyskytují zpravidla u pacientů mladších 30 let (převážně u žen), jsou dobře ohraničené, často opouzdřené, solitární nebo mnohotné. Histologicky jsou charakterizované variabilním mikroskopickým obrazem s převahou komponenty solidní a kribriformní. Jaderné charakteristiky PC bývají řídce zastiženy. Na základě molekulárně genetického vyšetření aktivace RET-onkoproteinu se potvrzuje, že tumor je variantou papilokarcinomu. Prognoza je všeobecně velmi příznivá. Z klinického hlediska je důležité podotknout, že tento typ PC je často prvním projevem FAP a že u těchto pacientů by měl vždy být proveden familiární screening.
E: Sklerosující varianta PC
V difusní podobě poprvé popsána Vickerem a spol. v roce
1985 je charakterizována:
• Difuzním postižením jednoho nebo obou laloků
• Malými papilárními formacemi ve stromálních lymfatických štěrbinách
• Velkým počtem psamomat
• Ostrůvky metaplastických dlaždicových buněk
• Prominentní fibrosou a lymfocytárním infiltrátem
• Prevalencí u mladších žen
• Větší incidencí metastáz v cervikálních lymfatických uzlinách (25%) a v plicích
Klinicky tento tumor simuluje tyreoiditis. Totální tyreoidektomie je nutná. Tato vzácna varianta PC dle literárních údajů představuje až 10 % všech karcinomů vzniklých po roce 1986 v souvislosti s černobylskou havárií (Carcangiu et Biachi 1989).
Folikulární adenom (FA) patří vedle hyperplastických uzlů k nejčastějším příčinám tyreoidálních nodozit. FA je benigní nádor z folikulárních buněk, který je vždy dobře ohraničen a opatřen jemným vazivovým zcela intaktním pouzdrem. Folikulární adenomy se vyznačují velkou variabilitou histologického vzhledu od mikro-, normo nebo makrofolikulárního uspořádání až po stavbu trabekulární nebo solidní. Na podkladě histologického vyšetření bylo popsáno několik zvláštních variant, z nichž dvě níže uvedené mají i speciální klinický význam vzhledem k existujícím pochybostem o jejich biologickém chování:
A: Hyalinizující trabekulární tumor (HTT)
Tento tumor popsaný Carneyem a spolupracovníky v roce 1987 pod názvem hyalinizující trabekulární adenom se histologicky vyznačuje trámci a shluky paralelně uspořádaných protáhlých folikulárních buněk a výraznou hyalinizací stromatu (Carney et al 1987). Vzhledem k některým morfologickým (jaderné charakteristiky PC, psamomata) i molekulárně genetickým (RET gen) nálezům a relativně často popisované koexistenci s papilokarcinomem je v poslední době zpochybňována benigní povaha tohoto nádoru (Fonseca et al 1997). Proto se začal používat termín hyalinizující trabekulárn tumor (HTT). Protože některé z dosud publikovaných nádorů recidivovaly nebo metastazovaly do lymfatických uzlin, navrhl Rosai v roce 1997 název HTT, který lépe vyjadřuje nejistotu v jejich biologickém chování. Uvažuje se, že HTT reprezentuje prognosticky příznivou variantu PC a pravděpodobně bude v budoucnosti vyčleněn ze skupiny adenomů (Maomi et al 1997, Papotti et al 1997).
B: Onkocytom (oxyfilní adenom, Hü rthleho adenom) Dobře ohraničený a opouzdřený benigní nádor složený z buněk s eosinofilní cytoplazmou podmíněnou nahromaděním mitochondrií. Jádra těchto buněk jsou často polymorfní s nápadnými jadérky. Tyto buň ky se též nazývají onkocyty, Askynazyho či Hü rtleho a vyskytují se nejen v nádorových, ale i v nenádorových lézích. Po mnoho let panuje názor, že onkocytární nádory celkově mají větší maligní potenci a agresivitu. Ve srovnání s klasickým folikulárním adenomem je proliferační aktivita onkocytomů statisticky významně vyšší, což podporuje názory o větší tendenci těchto nádorů přecházet do maligní formy (Ludvíková et al. 2002, 2005). V klinické praxi to znamená včasné chirurgické řešení onkocytárních lézí.
Folikulární karcinom(FC) představuje asi 15% všech zhoubných nádorů štítné žlázy. Jeho incidence je vyšší v oblastech endemických v souvislosti s deficitem jódu. Celkově se incidence FC v posledních desetiletích snižuje jednak v důsledku zavedené jodové profylaxe, jednak změnou patologické klasifikace, kdy část těchto tumorů byla reklasifikována jako folikulární varianta karcinomu papilárního (Rosai et al 1992). Nezanedbatelnou roli v poklesu incidence též hraje včasná sonografická a cytologická diagnostika prekurzorové léze, tj. folikulárního adenomu.
FC je maligní nádor, který vychází z folikulárních buněk a vyznačuje se prokazatelnou kapsulární a/nebo vaskulární invazí a převážně hematogenním metastazováním (Schéma 2). Podle přítomnosti či nepřítomnosti pouzdra rozlišujeme minimálně invazivní a široce invazivní varianty FC. Výskyt jaderných atypií není signifikantní pro diagnózu malignity, neboť tyto atypie v různých endokrinních nádorových i nenádorových lézích jsou spíše odrazem hyperstimulace než maligní potence. Tzv. nukleární změny charakteristické pro PC nejsou přítomny. Podle vzhledu a uspořádání nádorových folikulárních buněk existuje několik podtypů FC, z nichž se nejčastěji vyskytuje onkocytární varianta (Katoh et al 1998, Rosai et al 1992).
Schéma 2: Kritéria pro posuzování kapsulární a vaskulární invaze ve folikulárním tumoru.

Jako jednoznačnou invazi hodnotíme pouze průnik nádoru přes celé pouzdro do okolní tkáně a postižení cév uložených vně pouzdra, jak je zobrazeno v pravé polovině schématu. Růst nádoru do části pouzdra nebo do cév uložených uvnitř pouzdra se za kapsulární/vaskulární invazi nepovažuje (viz levá polovina schématu).
Onkocytární nádory se vyskytují jako varianty všech základních výše zmíněných nádorových jednotek a představují zajímavou oblast tyreoidální patologie. Tumor je považován za onkocytární, je-li složen z více než 75% onkocytů. Po mnoho let panuje názor, že onkocytární nádory mají větší maligní potenci a agresivitu. V roce 1951 dokonce American Cancer Society doporučila považovat všechny onkocytární tyreoidální nádory za maligní (Tallini et al 1992). I přesto, že se nyní onkocytární nádory z folikulárních buněk hodnotí jako varianty folikulárního adenomu a karcinomu či papilokarcinomu a užívá se klasických morfologických kritérií malignity (kapsulární a vaskulární invaze, jaderné charakteristiky), není dosud jednoznačně dořešena otázka samostatnosti této entity (Carcangiu et al 1991, Tallini 1998). Byla prokázána vyšší incidence i mortalita u onkocytárních folikulárních karcinomů než neonkocytárních folikulárních karcinomů a papilokarcinomů. Není však jednoznačně známo, zda je to důsledkem specifických biologických a proliferačních vlastností či vlivem poklesu vychytávání radioaktivního jódu a tudíž jejich horší responzibilitou na radioléčbu (Carcangiu et al 1991). K vyřešení uvedených sporných otázek by mohla přispět i analýza nejrůzně jších nádorových markerů v tě chto tumorech a jejich srovnání s odpovídajícími tumory neonkocytárními (Ludvíková et al 2005).
Familiární tumory štítné žlázy se mohou vyskytovat sporadicky nebo jako součást syndromů. Velká část tyreoidálních familiárních tumorů je zastoupena především medulárními karcinomy (syndrom MEN IIa, MEN IIb), vzácné však nejsou ani syndromy sdružené s nádory štítné žlázy z folikulárních buněk (Rosai et al 1992, Schlumberger et Pacini 1999). Papilokarcinomy se nalézají nejčastě ji v rámci syndromu familiární střevní polypózy (FAP), Gardnerova syndromu či Turcotova syndromu a vyznačují se typickým solidním a kribriformním vzhledem a geneticky prokázaným defektem APC genu (Harach et al 1994). Folikulární karcinomy (eventuelně folikulární adenomy a hyperplastická struma) mohou být součástí Cowdenovy choroby nebo Carneyova komplexu (Michaels et Shakir 1993).
Jak již bylo zmíněno v předchozím textu, histogenetická i morfologická pestrost nádorů štítné žlázy, případné arteficielní postaspirační změny ve tkáni nádoru a zvláštní kritéria malignity (kapsulární a/nebo vaskulární invaze, jaderné charakteristiky) podléhající objektivním i subjektivním vlivům při jejich posuzování činí tyreoidální neoplazie z diferenciálně diagnostického hlediska velmi problematickou skupinou (Ludvíková et al 2002). Proto na morfologické úrovni pro diagnosticky sporné dobře diferencované nádory z folikulárních buněk (nelze-li jednoznačně stanovit typ jader a/nebo přítomnost invaze) byla Williamsem v roce 2000 navržena následující terminologie (Williams 2000):
K usnadnění diagnózy ve sporných případech se proto hledají
spolehlivější markery nejen pro jednoznačné histogenetické zařazení tyreoidálních nádorů, ale zejména pro stanovení jejich biologického chování a prognózy. V tomto procesu hraje nezastupitelnou roli imunohistochemie, jejíž význam v současné době spočívá nejen v detekci markerů diagnostických, ale i v hodnocení ukazatelů prognostických, případně prediktivních (Ludvíková et al 2005).Závěrem je možné konstatovat, že nádory štítné žlázy přes všechny pokroky, kterých bylo dosaženo v klasifikaci, diagnostice i léčbě, neustále představují skupinu tumorů, u nichž je ještě stále co objevovat a skrývají v sobě mnohá tajemství a překvapení jak pro patologa, tak i pro klinika.
Literatura:
Primární nádory štítné žlázy se dělí podle histogeneze na nádory epitelové a non-epitelové (mezenchymové, neuroektodermové aj.). Epitelové nádory jsou nejčastějšími primárními neoplaziemi v této lokalizaci. Jsou reprezentovámy nádory vycházejícími
a/ z folikulárních buněk
b/z C-buněk (medulární karcinomy).
Vzhledem k tomu, že nádory z folikulárních buněk představují nejfrekventovanější a zároveň diagnosticky nejproblematičtější skupinu, je další text zaměřen pouze na tyto nádorové proliferace a jejich základní klasifikace je shrnuta v
Tab.1.

Dobře diferencované nádory z folikulárních buněk a jejich vybrané varianty jsou blíže uvedeny v následujícím přehledu:
Papilokarcinom (PC) je zhoubný nádor vyrůstající z folikulárních buněk. Tento tumor reprezentuje asi 75% všech maligních nádorů štítné žlázy a vyskytuje se v každém věku. Vyznačuje se časným metastazováním do krčních lymfatických uzlin (Rosai et al 1997). Kromě sporadických případů se vyskytují rovněž agresivnější familiární formy (Harach 1994, Schlumberger et Paccini 1999). Rizikovými faktory pro vznik PC je ozáření hlavy a krku (z terapeutických i náhodných důvodů), Gravesova choroba, Hashimotova tyreoiditis či familiární adenomatózní polypóza nebo Cowdenova choroba (Schlumberger et Pacini 1999). Klíčovou molekulární změnou prokazatelnou asi ve 40% papilárních karcinomů je aktivace protoonkogenu RET/PTC chromozomální translokací (Santoro et al 1992). Histologicky je PC charakterizován typickým vzhledem jader nádorových buněk, který spočívá ve světlém vzhledu, ve výskytu jaderných zářezů a intranukleárních inkluzí (Schéma 1). Ve stromatu nádoru bývají přítomna tzv. psamomatozní tělíska, což jsou mikrokalcifikace odumřelých nádorových buněk. Všechny vyjmenované znaky jsou klíčové pro diagnózu tyreoidálního PC, ale nemusí být přítomny současně ve všech nádorových buň kách (Rosai et al 1992, DeLellis et al 2004). Paradoxně podmínkou pro diagnózu PC není přítomnost papil, navzdory tomu, že od nich byl odvozen název tohoto tumoru. Jsou totiž známy i varianty PC, které mají folikulární architektoniku a charakteristické jaderné znaky (tzv. folikulární varianta PC)(Baloch et al 1999). Přítomnost pouzdra není rozhodující pro diagnózu PC. Termín papilární karcinom je tedy nutné chápat jako nozologický, označující nesourodou skupinu nádorů štítné žlázy se shodnou patogenezí a stejným nebo podobným klinickým chováním.
Schéma 1:

Jaderné změny typické pro papilokarcinom
A) světlá hypochromní jádra;
B) jaderné zářezy;
C) intranukleární inkluze
Z dosud popsaných variant PC zmiň ujeme pouze následující:
A: Papilární mikrokarcinom
Do této skupiny nádorů jsou zařazovány papilokarcino-
my, jejichž průměr dosahuje maximálně 1 cm. Vyskytují se až u 30% populace a jejich biologická potence není
zcela jasná. Část těchto tumorů zpravidla regreduje, část zůstává stacionární a pouze část progreduje Hawk et Hazard 1976, Rosai et al 1992).
B: Folikulární (makrofolikulární) varianta PC
Tumor složený převážně nebo výhradně z různě velkých foliklů lemovaných buň kami s typickými nukleárními charakteristikami papilokarcinomu. Oprávně nost zařazení tohoto nádoru do skupiny PC (a nikoliv mezi folikulární nádory) je podpořena příznivým biologickým chováním a lymfogenním způsobem metastazování. Cytologická a peroperační diagnoza je velmi obtížná a často nemožná a tumor je obvykle zaměněn za benigní normofolikulární nebo makrofolikulární uzel nebo chybně diagnostikován jako folikulární karcinom méně příznivého biologického chování (Chen et Rosai 1997, Baloch et al 1999).
C: Warthin-like PC
Představuje nově popsanou zvláštní variantu PC, charakterizovanou onkocytárním vzhledem nádorových buněk, jadernými charakteristikami a hojnou lymfocytární infiltrací ve stromatu. Pro svoji podobnost s Warthinovým tumorem slinné žlázy se také nazývá Warthin-like PC. ento nádor se obvykle vyskytuje ve štítných žlázách s obrazem chronické lymfocytární thyroiditidy, ale není to pravidlem. Dříve byl zaměňovám s další variantou PC – agresivním tall cell karcinomem, od něhož se však liší příznivějším biologickým chováním srovnatelným s klasickým PC (Ludvíková et al 2001).
D: Solidní a kribriformní PC
Harach v roce 1994 poprvé referoval o zvláštním histologickém vzhledu tyreoidálního karcinomu asociovaného s FAP. Tyto tumory se vyskytují zpravidla u pacientů mladších 30 let (převážně u žen), jsou dobře ohraničené, často opouzdřené, solitární nebo mnohotné. Histologicky jsou charakterizované variabilním mikroskopickým obrazem s převahou komponenty solidní a kribriformní. Jaderné charakteristiky PC bývají řídce zastiženy. Na základě molekulárně genetického vyšetření aktivace RET-onkoproteinu se potvrzuje, že tumor je variantou papilokarcinomu. Prognoza je všeobecně velmi příznivá. Z klinického hlediska je důležité podotknout, že tento typ PC je často prvním projevem FAP a že u těchto pacientů by měl vždy být proveden familiární screening.
E: Sklerosující varianta PC
V difusní podobě poprvé popsána Vickerem a spol. v roce
1985 je charakterizována:
• Difuzním postižením jednoho nebo obou laloků
• Malými papilárními formacemi ve stromálních lymfatických štěrbinách
• Velkým počtem psamomat
• Ostrůvky metaplastických dlaždicových buněk
• Prominentní fibrosou a lymfocytárním infiltrátem
• Prevalencí u mladších žen
• Větší incidencí metastáz v cervikálních lymfatických uzlinách (25%) a v plicích
Klinicky tento tumor simuluje tyreoiditis. Totální tyreoidektomie je nutná. Tato vzácna varianta PC dle literárních údajů představuje až 10 % všech karcinomů vzniklých po roce 1986 v souvislosti s černobylskou havárií (Carcangiu et Biachi 1989).
Folikulární adenom (FA) patří vedle hyperplastických uzlů k nejčastějším příčinám tyreoidálních nodozit. FA je benigní nádor z folikulárních buněk, který je vždy dobře ohraničen a opatřen jemným vazivovým zcela intaktním pouzdrem. Folikulární adenomy se vyznačují velkou variabilitou histologického vzhledu od mikro-, normo nebo makrofolikulárního uspořádání až po stavbu trabekulární nebo solidní. Na podkladě histologického vyšetření bylo popsáno několik zvláštních variant, z nichž dvě níže uvedené mají i speciální klinický význam vzhledem k existujícím pochybostem o jejich biologickém chování:
A: Hyalinizující trabekulární tumor (HTT)
Tento tumor popsaný Carneyem a spolupracovníky v roce 1987 pod názvem hyalinizující trabekulární adenom se histologicky vyznačuje trámci a shluky paralelně uspořádaných protáhlých folikulárních buněk a výraznou hyalinizací stromatu (Carney et al 1987). Vzhledem k některým morfologickým (jaderné charakteristiky PC, psamomata) i molekulárně genetickým (RET gen) nálezům a relativně často popisované koexistenci s papilokarcinomem je v poslední době zpochybňována benigní povaha tohoto nádoru (Fonseca et al 1997). Proto se začal používat termín hyalinizující trabekulárn tumor (HTT). Protože některé z dosud publikovaných nádorů recidivovaly nebo metastazovaly do lymfatických uzlin, navrhl Rosai v roce 1997 název HTT, který lépe vyjadřuje nejistotu v jejich biologickém chování. Uvažuje se, že HTT reprezentuje prognosticky příznivou variantu PC a pravděpodobně bude v budoucnosti vyčleněn ze skupiny adenomů (Maomi et al 1997, Papotti et al 1997).
B: Onkocytom (oxyfilní adenom, Hü rthleho adenom) Dobře ohraničený a opouzdřený benigní nádor složený z buněk s eosinofilní cytoplazmou podmíněnou nahromaděním mitochondrií. Jádra těchto buněk jsou často polymorfní s nápadnými jadérky. Tyto buň ky se též nazývají onkocyty, Askynazyho či Hü rtleho a vyskytují se nejen v nádorových, ale i v nenádorových lézích. Po mnoho let panuje názor, že onkocytární nádory celkově mají větší maligní potenci a agresivitu. Ve srovnání s klasickým folikulárním adenomem je proliferační aktivita onkocytomů statisticky významně vyšší, což podporuje názory o větší tendenci těchto nádorů přecházet do maligní formy (Ludvíková et al. 2002, 2005). V klinické praxi to znamená včasné chirurgické řešení onkocytárních lézí.
Folikulární karcinom(FC) představuje asi 15% všech zhoubných nádorů štítné žlázy. Jeho incidence je vyšší v oblastech endemických v souvislosti s deficitem jódu. Celkově se incidence FC v posledních desetiletích snižuje jednak v důsledku zavedené jodové profylaxe, jednak změnou patologické klasifikace, kdy část těchto tumorů byla reklasifikována jako folikulární varianta karcinomu papilárního (Rosai et al 1992). Nezanedbatelnou roli v poklesu incidence též hraje včasná sonografická a cytologická diagnostika prekurzorové léze, tj. folikulárního adenomu.
FC je maligní nádor, který vychází z folikulárních buněk a vyznačuje se prokazatelnou kapsulární a/nebo vaskulární invazí a převážně hematogenním metastazováním (Schéma 2). Podle přítomnosti či nepřítomnosti pouzdra rozlišujeme minimálně invazivní a široce invazivní varianty FC. Výskyt jaderných atypií není signifikantní pro diagnózu malignity, neboť tyto atypie v různých endokrinních nádorových i nenádorových lézích jsou spíše odrazem hyperstimulace než maligní potence. Tzv. nukleární změny charakteristické pro PC nejsou přítomny. Podle vzhledu a uspořádání nádorových folikulárních buněk existuje několik podtypů FC, z nichž se nejčastěji vyskytuje onkocytární varianta (Katoh et al 1998, Rosai et al 1992).
Schéma 2: Kritéria pro posuzování kapsulární a vaskulární invaze ve folikulárním tumoru.

Jako jednoznačnou invazi hodnotíme pouze průnik nádoru přes celé pouzdro do okolní tkáně a postižení cév uložených vně pouzdra, jak je zobrazeno v pravé polovině schématu. Růst nádoru do části pouzdra nebo do cév uložených uvnitř pouzdra se za kapsulární/vaskulární invazi nepovažuje (viz levá polovina schématu).
Onkocytární nádory se vyskytují jako varianty všech základních výše zmíněných nádorových jednotek a představují zajímavou oblast tyreoidální patologie. Tumor je považován za onkocytární, je-li složen z více než 75% onkocytů. Po mnoho let panuje názor, že onkocytární nádory mají větší maligní potenci a agresivitu. V roce 1951 dokonce American Cancer Society doporučila považovat všechny onkocytární tyreoidální nádory za maligní (Tallini et al 1992). I přesto, že se nyní onkocytární nádory z folikulárních buněk hodnotí jako varianty folikulárního adenomu a karcinomu či papilokarcinomu a užívá se klasických morfologických kritérií malignity (kapsulární a vaskulární invaze, jaderné charakteristiky), není dosud jednoznačně dořešena otázka samostatnosti této entity (Carcangiu et al 1991, Tallini 1998). Byla prokázána vyšší incidence i mortalita u onkocytárních folikulárních karcinomů než neonkocytárních folikulárních karcinomů a papilokarcinomů. Není však jednoznačně známo, zda je to důsledkem specifických biologických a proliferačních vlastností či vlivem poklesu vychytávání radioaktivního jódu a tudíž jejich horší responzibilitou na radioléčbu (Carcangiu et al 1991). K vyřešení uvedených sporných otázek by mohla přispět i analýza nejrůzně jších nádorových markerů v tě chto tumorech a jejich srovnání s odpovídajícími tumory neonkocytárními (Ludvíková et al 2005).
Familiární tumory štítné žlázy se mohou vyskytovat sporadicky nebo jako součást syndromů. Velká část tyreoidálních familiárních tumorů je zastoupena především medulárními karcinomy (syndrom MEN IIa, MEN IIb), vzácné však nejsou ani syndromy sdružené s nádory štítné žlázy z folikulárních buněk (Rosai et al 1992, Schlumberger et Pacini 1999). Papilokarcinomy se nalézají nejčastě ji v rámci syndromu familiární střevní polypózy (FAP), Gardnerova syndromu či Turcotova syndromu a vyznačují se typickým solidním a kribriformním vzhledem a geneticky prokázaným defektem APC genu (Harach et al 1994). Folikulární karcinomy (eventuelně folikulární adenomy a hyperplastická struma) mohou být součástí Cowdenovy choroby nebo Carneyova komplexu (Michaels et Shakir 1993).
Jak již bylo zmíněno v předchozím textu, histogenetická i morfologická pestrost nádorů štítné žlázy, případné arteficielní postaspirační změny ve tkáni nádoru a zvláštní kritéria malignity (kapsulární a/nebo vaskulární invaze, jaderné charakteristiky) podléhající objektivním i subjektivním vlivům při jejich posuzování činí tyreoidální neoplazie z diferenciálně diagnostického hlediska velmi problematickou skupinou (Ludvíková et al 2002). Proto na morfologické úrovni pro diagnosticky sporné dobře diferencované nádory z folikulárních buněk (nelze-li jednoznačně stanovit typ jader a/nebo přítomnost invaze) byla Williamsem v roce 2000 navržena následující terminologie (Williams 2000):
- Dobře diferencovaný karcinom(NOS) vykazuje-li nádor jednoznačnou invazi do pouzdra a sporné jaderné změny typické pro papilokarcinom
- Folikulární tumor nejisté maligní potence(FT-UMP) vykazuje-li nádor spornou invazi do pouzdra a absenci jaderných změn typických pro papilokarcinom
- Dobře diferencovaný tumor nejisté maligní potence(WDT-UMP) vykazuje-li nádor spornou nebo chybějící invazi do pouzdra a sporné jaderné změny typické pro papilokarcinom
K usnadnění diagnózy ve sporných případech se proto hledají
spolehlivější markery nejen pro jednoznačné histogenetické zařazení tyreoidálních nádorů, ale zejména pro stanovení jejich biologického chování a prognózy. V tomto procesu hraje nezastupitelnou roli imunohistochemie, jejíž význam v současné době spočívá nejen v detekci markerů diagnostických, ale i v hodnocení ukazatelů prognostických, případně prediktivních (Ludvíková et al 2005).Závěrem je možné konstatovat, že nádory štítné žlázy přes všechny pokroky, kterých bylo dosaženo v klasifikaci, diagnostice i léčbě, neustále představují skupinu tumorů, u nichž je ještě stále co objevovat a skrývají v sobě mnohá tajemství a překvapení jak pro patologa, tak i pro klinika.
Literatura:
- Baloch ZW, Gupta PK, Yu GH, Sack MJ, LiVolsi VA: Follicular variant of papillary carcinoma. Cytologic and histologic correlation. Am J Clin Pathol 1999; 111(2): 216-222.
- Carcangiu ML, Bianchi S: Diffuse sclerosing variant of papillary thyroid carcinoma. Clinicopathologic study of 15 cases. Am J Surg Pathol 1989; 13: 1041-1049.
- Carcangiu ML, Bianchi S, Savino D, Voynick IM, Rosai J:
Follicular Hü rthle cell tumors of the thyroid gland. Cancer
1991; 68: 1944-1953. - Carney JA, Ryan J, Goellner JR: Hyalinizing trabecular adenoma of the thyroid gland. Am J Surg Pathol 1987; 11:583-591.
- Chen KT, Rosai J: Follicular variant of thyroid papillary carcinoma: a clinicopathologic study of six cases. Am J Surg Pathol 1977; 1: 123-130.
- . DeLellis RA, Lloyd RV, Hertz PU, Eng C: WHO Classiffication of Tumours: Pathology and genetics of tumours of endocrine organs. IARC Press: Lyon 2004.
- Fletcher CDM: Diagnostic Histopathology of Tumors. Volume 2. 2nd edn .Churchill Livingstone, 2000, s. 959-1038.
- Fonseca E, Nesland JM, Sobrinho-Simoes M: Expression of stratified epithelial-type cytokeratins in hyalinizing trabecular adenomas supports their relationship with papillary carcinomas of the thyroid. Histopathology 1997; 31: 330-335.
- Harach HR, Williams GT, Williams ED: Familial adenomatous
polyposis associated thyroid carcinoma: a distinct type of
follicular cell neoplasm. Histopathology 1994; 25:
549-561. - Hawk WA, Hazard JB: The many appearances of papillary carcinoma of the thyroid. Cleve Clin Q 1976; 43: 207-216.
- Hedinger C, Williams ED, Sobin LH: Histological Typing ofThyroid Tumours. International Histological Classification of Tumours. 2nd edn. Geneva: WHO, 1988.
- Katoh R, Harach HR, Williams ED: Solitary, multiple, and familial oxyphilic tumours of the thyroid gland. J Pathol 1998; 186(3): 292-299.
- Ludvíková M, Ryška A, Dvořáková E: Focal sarcoid-like change of the thyroid gland. A possible consequence of aspiration cytology? Pathol Res Pract 2002; 198 (7): 479-482.
- Ludvíková M, Ryška A, Hovorková E, Pikner R: Role proliferačního markeru MIB-1 v diagnostice a stanovení prognózy nádorů štítné žlázy. Čes-slov Patol 2002; 38 (1): 4-10.
- Ludvíková M, Ryška A, Korabečná M, Rydlová M, Michal M: Oncocytic papillary carcinoma with lymphoid stroma (Warthin-like tumour) of the thyroid: a distinct entity with favourable prognosis. Histopathology 2001; 39(1):17-24.
- Ludvíková M, Holubec L jr, Ryska A, Topolčan O: Proliferative markers in diagnosis of thyroid tumors: a comparative study of MIB-1 and topoisomerase IIá immunostaining. Anticancer Research 2005; 25: 1835-1840.
- Maomi LI, Caccangiu ML, Rosai J: Abnormal intracellular and extracellular distribution of basement membrane material in papillary carcinoma and hyalizing trabecular tumors of the thyroid: implication for deregulation of secretory pathways. Hum Pathol 1997; 28: 1366-1372.
- Michaels RD, Shakir KMM: Association of multinodular goiter with breast carcinoma: Cowden#s disease. J Endocrinol Invest 1993; 16: 909-911.
- Papotti M, Riella P, Montemurro F, Pietribiasi F, Bussolati G: Immunophenotypic heterogeneity of hyalinizing trebecular tumours of the thyroid. Histopathology 1997; 31: 525-533.
- Wartofsky L: Thyroid Cancer. A comprehensive Guide to Clinical Management. Humana Press Inc, 2000, 77-83.
- Rosai J, Carcangiu ML, DeLellis RA: Atlas of Tumor Pathology, 3rd Series, Fascicle 5, Tumors of the Thyroid Gland. Armed Forces Institute of Pathology, 1992.
- Santoro M, Carlomagno F, Hay ID et al: Ret oncogene activation in human thyroid neoplasms is restricted to the papillary cancer subtype. J Clin Invest 1992; 89: 1117-1122.
- Schlumberger M, Pacini F: Prognostic factors. In ed. Thyroid tumors. Éditions Nucléon, Paris, 1999, 85-105.
- Tallini G: Oncocytic tumors. Virchows Arch 1998; 433:5-12.
- Tallini G, Carcangiu ML, Rosai J: Oncocytic neoplasms of the thyroid gland. Acta Pathol Jpn 1992; 42: 305-315.
- Williams ED: Two proposals regarding the terminology of thyroid tumors. Int J Surg Pathol 2000; 8(3): 181-183.
Datum přednesení příspěvku: 15. 10. 2005
