Konference: 2007 XIV. Jihočeské onkologické dny
Kategorie: Maligní lymfomy a leukémie
Téma: Diagnostika a léčba maligních lymfomů
Číslo abstraktu: 025
Autoři: MUDr. Jana Marková
Podle SA Rosenberga (Rosenberg SA, Kaplan HS: Int J
Radiation Oncology Biol Phys 1985, modifik.) je možno tyto
komplikace rozdělit podle závažnosti do 3 skupin (A, B, C).
A. Potenciálně smrtelné komplikace: sekundární neoplázie a
sepse.
B. Těžké komplikace: kardiotoxicita, plicní toxicita,
poruchy fertility (azoospermie, amenorhea), imunosuprese s
infekčními komplikacemi (oportunní infekce, reaktivace virových
onem, apod.). Psychosociální problémy.
C. Lehké komplikace: poruchy funkce štítné žlázy (nejčastěji
hypothyreóza), ostatní (např. neurolologické).
Pozdní následky léčby mají význam především u Hodgkinova lymfomu
(HL). Většinou onemocní mladí lidé: 70% pacientů je v době
diagnózy ve věku 20-35 let. Dlouhodobé remise dosahuje (podle
stádia a přítomnosti rizikových faktorů) 85-95% pacientů, jejich
životní naděje je v současné době 40 let.
Graf. č. 1
Long-term cause-specific mortality of patients treated for Hodgkin
disease. Adapted from Aleman BM. J Clin Oncol 2003
Data Nederlands Cancer Institut
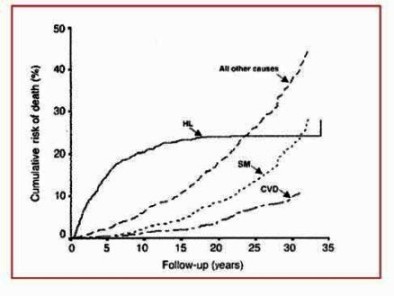
Pacienti s non-hodgkinskými lymfomy (NHL) mají výrazně vyšší
věkový průměr (incidence stoupá po 50.roce věku) a horší prognózu.
Dlouhodobé remise se týkají menšího počtu pacientů.
Jaké jsou příčiny pozdních následků léčby??
- Toxicita chemoterapie - ovlivněná intenzitou dávky, počtem cyklů a toxicita radioterapie (RT), závislá na dávce a velikosti ozařovaného pole.
- Druhým, důležitým faktorem je individuální predispozice pacienta, způsobená polymorfizmem genů, který ovlivňuje individuální variabilitu enzymů důležitých při detoxikaci cytostatik. Odlišná genetická výbava jednotlivých pacientů způsobuje rozdílnou náchylnost k těžkým pozdním následkům radioterapie.
Potenciálně smrtelné komplikace
Graf. č. 2. Sekundární neoplázie: zvýšený výskyt hematologických malignit, především akutních myeloidních leukémií u pacientů, léčených primárně chemoterapií (za 2 - 10 let), zvýšené riziko solidních tumorů po radioterapii (později), po 15 letech jejich výskyt stále stoupá.
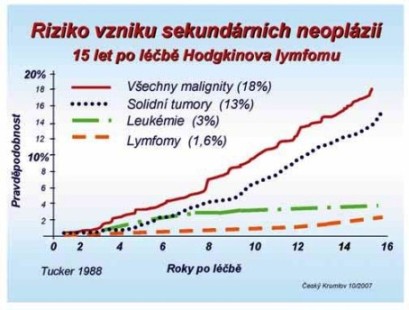
Těžké komplikace:
Kardiotoxicita je předmětem jiného sdělení.
Plicní toxicita: nejčastěji po aplikaci bleomycinu,
cytostatika s tzv. radiomimetickým účinkem (podobný účinek jako
ionizující záření - zlomy na spirále DNA)
Vylučuje se z 50% nezměněné ledvinami a 50% se
metabolizuje v tkáních (hydrolázy). Vzhledem k nízké hladině
hydroláz v plicích a kůži se v těchto orgánech projeví maximum
toxických účinků.
Patofyziologický mechanismus toxického účinku: „aktivovaný
bleomycin“ (komplex Bleomycinu s Fe 3+ a volnými radikály
02 ) působí zlomy DNA →smrt buněk. Dochází k peroxydaci
lipidů buněčných membrán endotelu cév, uvolnění cytokinů (edem,
infiltrace záňětlivými bb: makrofágy, lymfocyty, neutrofily a tím
k uvolnění proteáz. V této fázi je ještě možná reparace ad
intergrum. G - CSF potencuje plicní toxicitu a spolu
s bleomycinem indukuje produkci cytokinů. Přímé plicní
poškození způsobují proteázy z leukocytů, které pronikají
porušenými kapilárami do intersticia (infiltrace) →→postupně
vzniká ireverzibilní fibrotizace plic. Toxicita bleomycinu je
ovlivněna celkovou dávkou (> 400 mg), věkem pacienta,
kombinací s jinými cytostatiky, předcházejícím plicním a/nebo
renálním onemocněním. Kombinace chemoterapie obsahující bleomycin a
radioterapie zvyšuje výrazně riziko vzniku plicní
toxicity.
Klinické symptomy: dráždivý suchý kašel, námahová dušnost a
někdy febrilie →klidová dušnost, tachypnoe, cyanóza, fyzikální
vyšetření zjistí při obou bazích krepitace, později chrůpky a
chropy, někdy pleurální třecí šelest. Zpočátku nejsou známky
infekce. Pro časnou detekci je nutné HRCT plic (malé
lineární a subpleurální nodulární leze nejdříve v oblasti plicních
bazí). Změny plicních funkcí: pokles VC, TLC, nespecif. může být
pokles DLCO (kombinace s jinými pneumotoxickými cytostatiky).
Zásady léčby: okamžité vysazení bleomycinu, kortikosteroidy
(prednison 1mg/kg), profylaktické podání ATB, antimykotik ,
profylaxe pneumocystové infekce (PCP).
Většina pacientů má jen mírné obtíže, které během
4 - 6 měsíců vymizí, u některých pacientů se vyvíjí plicní fibróza.
Vzácnější jsou případy akutně progredující respirační insuficience
následované úmrtím pacienta, které mohou vzniknout i po prvním
podání bleomycinu. Zvládne - li se však akutní, život ohrožující
stav, může dojít k reparaci plíce ad integrum.
Poruchy fertility: velmi významné zvláště u mladých pacientů
s HL. Většina z nich nemá ještě děti. Poruchy ovariální funkce a
spermatogenezy s následnou sterilitou jsou častými následky
intenzivní chemo a radioterapie. Stupeň postižení fertility po
chemoterapii je různý a závisí na počtu cyklů a druhu použité
chemoterapie. Většina preparátů, které poškodí u muže
spermatogenezu vedou u žen též k postižení ovarií (např. alkylační
látky, cisplatina, event. + RT). U žen se objevuje přechodná nebo i
trvalá amenorhea s následnou sterilitou. Postiženy jsou nejen
zárodečné bb., ale i hormonálně aktivní tkáň ovária. Dochází k
poklesu cirkulujících estrogenů a nástupu menopauzálních symptomů
(nutnost časné hormonální substituce, cave osteoporosa). U
pacientek do 30 let je naděje na obnovení funkcí ovária významně
vyšší, než u pacientek starších (50%).
Funkce gonád obou pohlaví je velice citlivá na
radioterapii (atrofie testes, ovarií, následná sterilita -
ovaropexe, stínění testes).
U mladých mužů se provádí rutinně
kryokonzervace spermatu. Asi 80% pacientů má ale již před
léčbou spermatogenezu značně redukovanou (oligo/azoospermie) a tedy
i omezenou možnost IVF s transferem embryí. Další, mnohdy úspěšnou
metodou je intracytoplasmatická injekce spermie (ICSI) do
oocytu.
Ochrana fertility u žen: transpozice
ovarií před RT, GnRH analoga (navození pseudomenopauzy), exp.:
kryokonzervace ovariální tkáně určená k pozdější transplantaci. IVF
a embryotransfer, dárcovství oocytů, apod.
Imunosuprese: je významná u pacientů s maligními lymfomy již
před zahájením terapie. Stává se závažným problémem po
chemoterapii, event. kombinované s radioterapií. Silně
imunosupresivní je kombinace Rituximabu a chemoterapie. Nebezpečné
jsou reaktivace virů (CMV, hepatitis B i C). Nezbytné je
monitorování biochemických hodnot a virologické vyšetření
(serologie, PCR + kvantitativní hodnocení ) pacienta před terapií,
během terapie a po terapii.
- Po masivním rozšíření podávání MabThery v kombinaci s chemoterapií referovaly onkologické servery USA a Kanady 07/2004 o vzácných případech úmrtí na jaterní selhání (jedno na 10.000 léčeb). Příčinou byla fulminantní hepatitis způsobená reaktivací viru hepatitis B. U predisponovaných pac. bylo doporučeno profylaktické podávání virostatika Lamivudinu během terapie a dlouhodobě po terapii.
Psychosociální problémy: o jejich systematické sledování neměli dlouho onkologové zájem. V poslední době, díky stále se zvyšujícímu počtu dlouhodobě přežívajících pacientů s maligními lymfomy je zřejmé, že se vedle snadno hodnotitelných dlouhodobých následků léčby vyskytují komplexní, někdy i obtížně pochopitelná omezení. Studie zaměřené na sledování kvality života (QL) dlouhodobě přežívajících pacientů s maligními lymfomy (především HL) prokázaly, že proti normální populaci se u těchto jedinců vyskytuje ve zvýšené míře únava (negativně vnímaný pocit vyčerpání nazývaný v anglosaské literatuře „fatigue“). „Fatigue“ persistuje po úspěšné léčbě dlouhé roky a u některých pacientů nevymizí nikdy. Postiženy jsou různé dimenze QL: fyzická a mentální kondice, sexuální život, mění se role pacienta v životě. Toto vše omezuje výrazně pracovní rehabilitaci pacienta. V terapii se uplatňuje fyzický trénink a event. i indikace psychostimulancií (amfetamin, apod).
Poruchy funkce štítné žlázy: vysoká incidence postižení krčních uzlin u maligních lymfomů má za následek časté ozařování oblasti krku. Po 20 letech latence má až 50% pacientů poradiační hypothyreózu (vyšší % u dětí a mladých dospělých). Vzácně se jako následek radioterapie diagnostikuje hyperthyreóza. Možný je vznik sekundárních malignit. Poruchy funkce štítné žlázy jen po samotné chemoterapii jsou vzácné.
Závěr: při léčbě pacientů s maligními lymfomy je nutno vždy zvážit strategii terapie s ohledem na pozdní následky. Pacienti s maligními lymfomy (především mladí pacienti s HL) mají být léčeni v onkologických centrech, které jim jsou schopny zajistit na vysoké úrovni komplexní diagnostickou a léčebnou péči, včetně dlouhodobého sledování. Při následných dispenzárních kontrolách je nutno sledovat nejen stav remise tumoru, ale vyšetření zaměřit i na možnou diagnostiku pozdních následků (sekundárních malignit, kardiotoxicity, plicní toxicity, funkce štítné žlázy, ovariálního selhání). Vzhledem k mnohaleté latenci vzniku pozdních následků je třeba pacienty sledovat doživotně a event. včas zahájit cílenou léčbu (substituce hormonů štítné žlázy, HRT, prevence osteoporózy, apod).
Možnosti snížení toxicity léčby maligních lymfomů:
- zaměřené na pacienta:
- vytvořením strategie tzv. individualizované „tailored“ terapie (např. Involved Node RT po chemoterapii, apod)
- identifikace geneticky podmíněné náchylnosti pacienta ke vzniku akutních i dlouhodobých toxicit terapie (SNPs - single nukleotide polymorphismus způsobující variabilitu enzymů odpovědných za detoxikaci cytostatik a následků RT).
- zaměřené na tumor:
- strategie specificky cílené jen na nádorové buňky (např. monoklonální protilátky anti CD20, rituximab)
- Vývoj a testování nových, méně toxických substancí.
Snížení dlouhodobé toxicity léčby se zachováním výborných výsledků léčby je „horkým tématem“ a cílem finančně nákladného výzkumu velkých světových onkologických center.
Literatura:
- Adam Z, Vorlíček J, Koptíková J et al: Obecná onkologie a
podpůrná léčba, Grada, 2003, p. 685 -697 (in Psychologické a
psychiatrické problémy onkologických nemocných a ošetřujícího
personálu), p.711 -713. (In zhoubné nádory a
reprodukce).
- Hoppe RT, Mauch PM, Armitage JO, Diehl V, Weiss LM: Hodgkin Lymphoma, 2nd Edition , Lippincott Williams & Wilkins, 2007, in Chapter 23, Late Effects.
Datum přednesení příspěvku: 13. 10. 2007
