Dominantním histologickým typem je spinocelulární karcinom. Níže uvedená doporučení se proto týkají pouze spinocelulárního karcinomu vulvy.
U pacientek s karcinomem vulvy by před zahájením jakékoliv léčby měl být léčebný postup konzultován v rámci multidisciplinárního týmu (MDT). Pacientka by měla být znovu konzultována cestou MDT po provedení operace. Oligometastatické onemocnění (tj. maximálně 2 metastázy) má být léčeno multimodálně. Konkrétní léčebný postup u pacientek s oligometastatickým onemocněním je rovněž nezbytné konzultovat v rámci MDT. U nemocných s de novo metastatickým onemocněním (stádium IV v době diagnózy) je primárně preferovaná systémová léčba se zařazením lokální léčby podle symptomů.
Molekulární prediktivní vyšetření u karcinomu vulvy
Přichází v úvahu NGS testování, které by mělo být indikováno na základě doporučení MDT s přihlédnutím na relativně raritní diagnózu a omezené možnosti personalizované terapie.
Lokalizované onemocnění (stádium I a II)
Základem je adekvátní lokální chirurgický výkon (široká excize / hemivulvektomie / radikální vulvektomie) ± provedení biopsie SLN (nádory v největším rozměru < 4 cm, unifokální, s nesuspektními LN podle zobrazovacích vyšetření); SLN biopsie je provedena ipsilaterálně u laterálních lézí (> 1 cm od střední linie); bilaterálně u lézí přesahujících střední linii. V indikovaných případech je provedena inguino-femorální systematická lymfadenektomie (nádory v největším rozměru ≥ 4 cm, multifokální, s metastatickým postižením SLN či ostatních inguinálních LN podle zobrazovacího vyšetření nebo podle závěru histologického vyšetření biopsie SLN) ipsilaterální nebo bilaterální.
Otázka velikosti chirurgického okraje ve zdravé tkáni není dořešena. Chirurgické okraje musí být vždy minimálně bez přítomnosti tumoru, jako bezpečná se jeví vzdálenost volného resekčního okraje větší než 2–3 mm na fixovaném preparátu. Přednost je dávána zachování důležitých struktur (uretra, klitoris, anus), které by jinak byly excizí ohroženy. V případě pozitivního chirurgického okraje je metodou volby reexcize, proto je nezbytná přesná topografická orientace preparátu. Součástí operačních technik by měla být i rekonstrukční chirurgie (u časných i pokročilých stádií).
Adjuvantní léčba viz níže.
Lokálně pokročilé onemocnění (stádium III a IVA)
Zásadní je vyšetření spádových lymfatických uzlin (ultrasonograficky, radiologicky či patologickým vyšetřením uzlin po inguinofemorální lymfadenektomii). Pozitivita lymfatických uzlin je nejdůležitějším prognostickým faktorem pro celkové přežívání. V případě resekabilního onemocnění a dobrého celkového výkonnostního stavu je preferován chirurgický výkon.
Léčebné možnosti:
- primární operační výkon následovaný radioterapií nebo konkomitantní chemoradioterapií
- neoadjuvantní radioterapie nebo chemoradioterapie nebo neoadjuvantní chemoterapie následována chirurgickým výkonem
- exenterační výkon
- primární radioterapie nebo konkomitantní chemoradioterapie
Adjuvantní terapie viz níže.
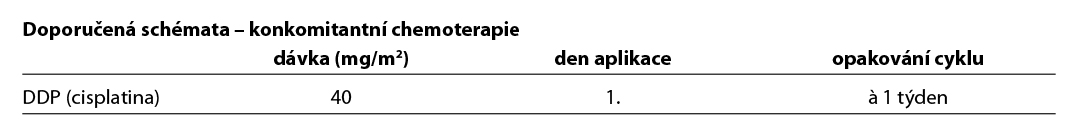
Nejčastěji užívané režimy chemoterapie v rámci konkomitance:
cisplatina v monoterapii (2A), cisplatina/fluorouracil (2A) nebo fluorouracil/mitoC (2A)
Adjuvantní léčba
V adjuvantní léčbě je používána radioterapie a chemoradioterapie.
Indikace radioterapie:
- postižení > 1 lymfatické uzliny (včetně mikrometastázy) nebo pokud je přítomno extrakapsulární šíření, pozitivní resekční okraj v případě nemožnosti chirurgické re-excize.
Indikace chemoterapie v rámci konkomitance:
- postižení 2 a více lymfatických uzlin, extrakapsulární šíření, přítomnost lymfangioinvaze s perineurálním šířením.
Lokalizované onemocnění:
Stádium IA – excizní výkon bez výkonu na lymfatických uzlinách, dále pouze sledování při negativních resekčních okrajích (v opačném případě re-excize).
Stádium IB a II – excizní výkon + biopsie SLN ev. inguinofemorální lymfadenektomie, pokud jsou negativní lymfatické uzliny a dosažen zdravý okraj resekátu, dále pouze sledování.
Při pozitivitě SLN je indikována inguinofemorální lymfadenektomie s následnou radioterapií či chemoradioterapií. V případě postižení SLN mikrometastázou (≤ 2 mm) nebo ITC je možné jako bezpečnou možnost indikovat adjuvantní radioterapii třísla/třísel bez doplnění inguinofemorální lymfadenektomie.
Lokálně pokročilé onemocnění:
Pokud je po primární konkomitantní chemoradioterapii dosaženo kompletní remise, následuje pouze sledování.
Pokud je přítomno reziduum tumoru, následuje v případě resekability operační výkon, v opačném případě je pokračováno v radioterapii, chemoradioterapii, chemoterapii či pouze BSC.
Metastatické onemocnění (stádium IVB)
Neexistují standardní doporučení pro léčbu diseminovaného spinocelulárního karcinomu vulvy.
Léčebné možnosti:
- paliativní radioterapie (lokální kontrola nemoci),
- paliativní chemoterapie (ev. chemoradioterapie),
- paliativní chirurgické výkony (derivační stomie apod.) jsou indikovány pouze v případě přímého pozitivního vlivu na kvalitu života,
- alternativní možností je BSC.
Režimy paliativní chemoterapie (založené na platinových derivátech):
Kombinovaná léčba (1. linie léčby): cisplatina/paklitaxel, karboplatina/paklitaxel, (ke zvážení k oběma režimům je přidání pembrolizumab +/- bevacizumab – data k této indikaci jsou extrapolována z léčby karcinomu děložního hrdla. Aplikace je vázaná na schválení RL)
Monoterapie (2. linie léčby): cisplatina, karboplatina, paklitaxel, erlotinib, pembrolizumab (aplikace je vázána na schválení RL)
Léčba relapsu
Neexistují standardní doporučení v léčbě relapsu onemocnění, léčba je řízena individuálně v závislosti na absolvovaných léčebných modalitách a na základě diskuse v MDT. Je-li nález resekabilní, je preferována operační léčba. Kromě chirurgické léčby se využívají všechny ostatní modality – radioterapie, chemoterapie, chemoradioterapie i BSC.
Další možností terapie je Cemiplimab. Data k této indikaci jsou extrapolována z léčby karcinomu děložního hrdla a pokročilého spinocelulárního karcinomu kůže. Aplikace tohoto preparátu je vázaná na schválení RL.
Literatura
- JEWELL, Elizabeth L. Vulvar cancer treatment protocols. [online]. [cit. 2015-01-26].
- ŠLAMPA, Pavel. Radiační onkologie v praxi. 3. aktualiz. vyd. Brno: Masarykův onkologický ústav, 2011, 319 s. ISBN 978-808-6793-191.
- OONK, MHM, et al. The European Society of Gynaecologic Oncology (ESGO) guidelines for The Management of Patients with Vulvar Cancer. Int J Gynecol Cancer 2017;27: 832-837.
- Oonk, Maaike HM, et al. Radiotherapy versus inguinofemoral lymphadenectomy as treatment for vulvar cancer patients with micrometastases in the sentinel node: Results of GROINSS-V II. J Clin Oncol 2021;39(32):3623-3632.
- Olawaiye AB, et al. Cancer of the vulva: 2021 update. Int J Gynecol Obstet. 2021;155(Suppl. 1):7–18.
- Oonk MHM, et al. European Society of Gynaecological Oncology Guidelines for the Management of Patients with Vulvar Cancer – Update 2023. Int J Gynecol Cancer 2023;0:1-21.
- NCCN Practical guidelines in oncology: Vulvar Cancer. Version 2.2026.
