Konference: 2005 XII. Jihočeské onkologické dny
Kategorie: zhoubné nádory mozku a CNS
Téma: Postery
Číslo abstraktu: P005
Autoři: MUDr. Miluše Dolečková, Ph.D.; Š. Nováčková; Ing. Dana Králová; Mgr. Petr Malecha; Mgr. Věra Zábranská Tlačilová; Daniela Velíšková; Jan Anton
Úvod
Glioblastoma multiforme (GM) je maligní nádorové onemocnění
centrálního nervového systému, jehož prognóza je velmi nepříznivá.
Standardní léčbou zůstává chirurgie s adjuvantní radioterapií s
nebo bez chemoterapie. Přežití pro pacienty s GM je však krátké a
běžné léčebné modality zajišťují omezený benefit. Po zhodnocení
prognostických faktorů byly vytipovány rizikové skupiny (Lamborn
K.R. 2004).
Skupina nejnižšího rizika: mladí pacienti s tumorem pouze ve
frontálním laloku. Skupina nízkého rizika: věk < 40 let. Skupina
středního rizika: Karnofsky performance status (KPS) >70,
subtotální nebo totální resekce, věk mezi 40 a 65 lety. Skupina
vysokého rizika: věk > 65 let a mezi 40-65 lety s KPS < 80
nebo pouze s biopsií. Další léčba, radioterapie a chemoterapie,
přináší různě velký profit pro jednotlivé rizikové skupiny.
Největší je pro pacienty s nízkým rizikem, minimální pro skupinu s
vysokým rizikem.V současné době neexistuje úspěšná léčba tohoto
onemocnění, léčebný postup je nutno volit individuálně s ohledem na
kvalitu života.
Metodika a pacienti
V letech 1990-2000 bylo na onkologickém oddělení Nemocnice České
Budějovice léčeno zářením 95 pacientů s diagnózou glioblastoma
multiforme. Část pacientů byla dále sledována na onkologickém
oddělení, část byla předána ke kontrolám do spádových onkologických
a neurologických oddělení a praktickým lékařům. K retrospektivnímu
hodnocení byly získány údaje z dokumentace pacientů na oddělení,
chybějící data od lékařů, kteří prováděli follow up formou
dotazníku. Zdravotní stav pacientů byl hodnocen ke 31. 12. 2003.
Kompletní data byla získána od 67 pacientů.
Ve sledovaném souboru bylo 37 mužů (55%) a 30 žen (45%). Průměrný
věk byl 55 let (28-76 let). U 64 pacientů (95,5%) byl histologicky
diagnostikován GM , u 3 pacientů (4,5%) gliom s nepřesným určením,
s chováním GM v CT či MR obraze a byl také tak léčen.
U 52 nemocných (77,9%) byla provedena radikální operace nádoru
mozku, u 15 pacientů (22,1%) byla operace subtotální nebo byla
provedena pouze histologická verifikace.
Celý soubor pacientů byl léčen zářením. Do r. 1999 byl velkým polem
ozařován celý mozek, po r. 1999 byl ozařován tumor nebo lůžko
tumoru s okolním edémem a s lemem 2-3 cm s aplikovanou dávkou 50
Gy/5 týdnů. Boost pouze na tumor nebo lůžko tumoru s edémem byl do
celkové dávky 60 Gy/6 týdnů (61 pacientů -91,1%). U 6 nemocných
(8,9%) s inoperabilním tumorem a věkem na 65 let bylo provedeno
paliativní ozáření tumoru, dávka 33Gy/11frakcí odpovídá 40 Gy
biologicky ekvivalentním.
U všech pacientů byla prováděna lokalizace na simulátoru (Ximatron
fy Varian). V ozařovací poloze na zádech, s hlavou ve fixačním
zařízení s klínem a s vyrobenou maskou z orfitu, byl lokalizován
cílový objem podle operačního protokolu a podle diagnostických CT
skenů event. MR vyšetření. K plánování radioterapie bylo využito CT
skenů, provedených ve stejné ozařovací poloze a s fixací hlavy. U
vybrané skupiny pacientů byla použita kontrastní látka (Telebrix) k
posouzení vzniku časné recidivy a k upřesnění zakreslení PTV
(planning target volume). Plánování se provádělo na plánovacím
systému Cadplan (fy Varian).s využitím 3D plánování.
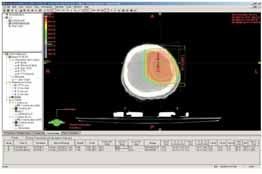
Obr. 1a Ozařovací technika 2 kolmých polí na
oblast lůžka tumoru a okolního edému s lemem: rozložení izodóz v
transverzálním CT řezu v rovině isocentrac
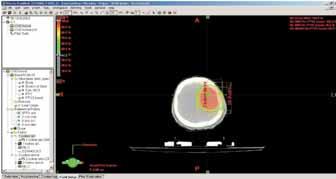
Obr. 1b Boost na lůžko tumoru, ozařovací
technika 2 kolmých polí: rozložení izodóz v transverzálním CT řezu
v rovině isocentra.
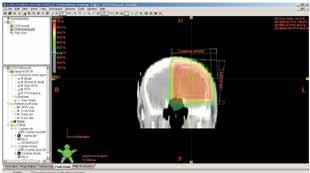
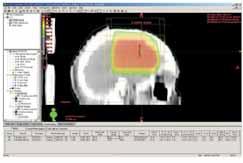
Obr. 2a Ozařovací technika 2 kolmých polí na
oblast lůžka tumoru a okolního edému s lemem: rozložení izodóz ve
frontálním CT řezu v rovině isocentra.
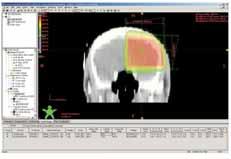
Obr. 2b Boost na lůžko tumoru, ozařovací
technika 2 kolmých polí: rozložení izodóz ve frontálním CT řezu v
rovině isocentra.
Obr. 3a Ozařovací technika 2 kolmých polí na
oblast lůžka tumoru a okolního edému s lemem: rozložení izodóz v
sagitálním CT řezu v rovině isocentra
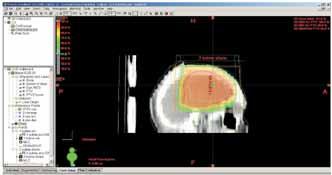
Obr. 3b Boost na lůžko tumoru, ozařovací
technika 2 kolmých polí: rozložení izodóz v sagitálním CT řezu v
rovině isocentra.
Podle lokalizace PTV a při ozařování celého mozku byla volena
technika 2 protilehlých polí (laterolaterálních), při lokálním
ozáření (obr.1a,2a,3a) a při boostu (obr.1b,2b,3b) byla většinou
volena technika 2 kolmých polí. Vždy šlo o isocentrické techniky.
Homogenita dávky v PTV a dávka v kritických orgánech byla vždy
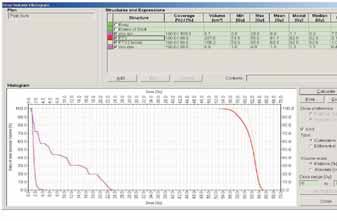
hodnocena pomocí DVH (dose volume histogram) (obr.4).
Obr.4: Dose volume histogram (DVH) zobrazuje
objemové pokrytí PTV1 (velké pole) dávkou 50 Gy (červená barva) a
PTV2 (boost) dávkou 60 Gy (zelená barva). Dávku v kritických
orgánech (oči fialová barva) v závislosti na objemu zobrazují
křivky na levé straně histogramu
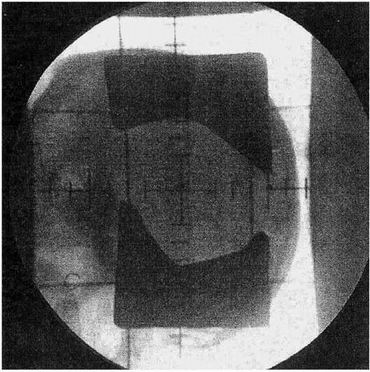
Po simulaci isodozního plánu (obr.5) a verifikačních snímcích byl
pacient ozařován na lineárním ozařovači Clinac 600 C (fy Varian) X
zářením en. 6MV.
Obr.5: Simulační snímek laterálního pole pro
boost, tvarovaného stínícími bloky, u pacienta s GM.
Z pohledu operačního řešení byl soubor pacientů rozdělen do 2
skupin, do skupiny radikálně odoperovaných a skupiny
neodoperovaných (subtotální operace nebo jen histologická
verifikace).
Skupina radikálně odoperovaných:
Soubor 52 nemocných, 26 mužů (50%) a 26 žen (50%) s průměrným věkem
55 let (28-64 let). Ozáření bylo provedeno do celkové dávky 60 Gy/
6 týdnů, u 4 pacientů (7,6%) jako samostatné pooperační ozáření, u
48 pacientů (92,4%) byla podána i chemoterapie. Aplikace BCNU byla
zahájena před začátkem radioterapie a pokračovala po jejím
ukončení. Režim PCV (Procarbasine, CCNU, Vincristin) byl aplikován
adjuvantně po ukončení radioterapie. Počet aplikací u obou
chemoterapeutických režimů byl ovlivněn stavem pacienta.
Skupina neodoperovaných:
Soubor 15 nemocných, 11 mužů (73,3%) a 4 ženy (26,7%)
s průměrným věkem 60 let (48-76).
Radioterapie samostatná byla provedena u 8 pacientů
(53,4%), z toho u 6 nemocných (40%) s inoperabilním tumorem a věkem
na 65 let bylo provedeno paliativní ozáření tumoru, dávka
33Gy/11frakcí, d.l.d. 3 Gy. U 9 nemocných (60%) bylo záření
aplikováno do celkové dávky 60 Gy/ 6 týdnů, u 7 z nich (46,6%) byla
podána i chemoterapie (BCNU). Počet aplikací byl ovlivněn stavem
pacienta.
Výsledky
Statistické zpracování získaných dat metodou podle KaplanaMeiera
provedla RNDr. M. Hladíková z Ùstavu lékařské informatiky 2.LF UK v
Praze.
Graf 1: Pravděpodobnost celkového přežití u souboru 67 pacientů
s GM, hodnoceno ve skupině nemocných po radikální operaci a ve
skupině bez operace.
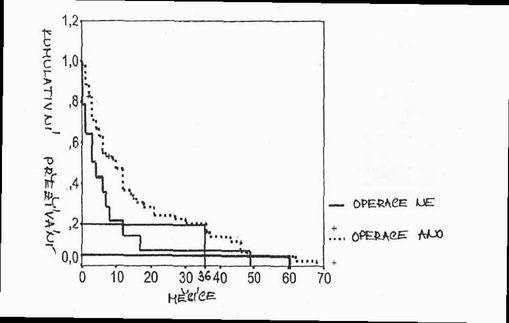
Bylo hodnoceno celkové přežívání pacientů v obou skupinách
pacientů.

Celkové přežívání v obou skupinách je nízké, 5 leté přežití je ve
skupině neoperovaných 0%. Rozdíl mezi skupinou operovaných a
neoperovaných je významný v prvních 3 letech. Vzhledem k malým
počtům pacientů v každé skupině nejsou výsledky statisticky
významné.
Závěr
Výsledky statistického hodnocení našeho souboru pacientů jsou
podobné jako výsledky udávané v literatuře. Celkové přežívání v 1
roce se pohybuje až do 58% (Lanzetta G.,2003), 40% (Sharma R.R.,
2003), významný pokles je ve 2. roce a v 5. roce většinou je
přežití nulové. Výsledky závisí nejen na složení souboru
(prognostických faktorech), ale i použití léčebných metod.
Poděkování.
Poděkování všem lékařům, kteří na studii
participovali.
Datum přednesení příspěvku: 14. 10. 2005
