Konference: 2007 XIV. Jihočeské onkologické dny
Kategorie: Maligní lymfomy a leukémie
Téma: Diagnostika a léčba maligních lymfomů
Číslo abstraktu: 023
Autoři: MUDr. Lenka Volková; doc. MUDr. Barbora Weinbergerová, Ph.D.; Prof. MUDr. Zdeněk Ráčil, Ph.D.; prof. MUDr. Jiří Mayer, CSc.
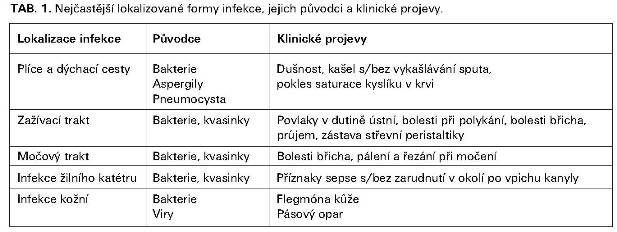
Nejčastější lokalizované formy infekce u onkologických nemocných ukazuje tabulka č.1. Mezi nimi je nejvíce frekventní pneumonie s výskytem cca 15-30% dokumentovaných infekcí.
Jestliže je však přítomna hluboká neutropenie nemusí docházet ke klasickým klinickým nebo rentgenologickým příznakům infekce a jediným projevem infekce je pak horečka nad 38°C. Stav, kdy jedinou známkou infekce u neutropenického nemocného je pouze febrilie a dostupnými vyšetřovacími postupy nebyl nalezen zdroj infekce a kultivačně nebyl prokázán žádný patogen, nazýváme febrilní neutropenií, která je absolutně nejčastější formou infekce u těchto nemocných. Infekce u neutropenického pacienta a to jak s klinickým a mikrobiologickým průkazem zdroje infekce tak i bez něho (tzn. febrilní neutropenie) může vést velice rychle (během několika hodin) ke generalizaci infekce, tzn. rozvoji sepse až septického šoku. Mortalita rozvinutého septického šoku je u neutropenických pacientů bez adekvátní antimikrobiální léčby velmi vysoká.
- Bakteriální infekce
Nejčastějšími původci infekcí u onkologických nemocných jsou infekce bakteriální. Zastoupení jednotlivých bakteriálních kmenů ovlivňují antimikrobiální profylaktická a empirická léčba stejně tak jako lokální epidemiologické faktory. Od 80. let minulého století výrazně dominují infekce grampozitivní (probíhají až na výjimky pozvolně) nad gramnegativními (probíhají velmi prudce). V posledních letech se však zdá, že se tento poměr minimálně vyrovnává a to na vrub polyrezistentních gramnegativních patogenů. Ve skupině G+ infekcí mají absolutní predominanci záchyty streptokoků, enterokoků a stafylokoků (velká část záchytů stafylokokových kmenů však představuje pouze kontaminaci). Z G- infekcí jsou nejčastějšími původci Escherichia coli, Klebsiella sp. a Pseudomonas aeruginosa. Diagnostika bakteriálních infekcí je založena na klinickém, laboratorním, zobrazovacích a mikrobiologickém vyšetření. Nejčastější lokalizace a klinické projevy bakteriálních infekcí jsou uvedeny v tabulce č. 1.
- Mykotické infekce
Mykotické infekce představují skupinu infekčních komplikací, které jsou u onkologických nemocných spojeny s velmi závažnou prognózou. Hlavními rizikovými faktory pro vznik mykotických infekcí jsou hematologická malignita, transplantace krvetvorné tkáně (hlavně alogenní), reakce štěpu proti hostiteli, neutropenie trvající déle jak 10 dní a kortikoterapie.
Podle stupně invazivity můžeme mykotické infekce rozdělit na povrchové (postihující tělesné povrchy - např. orofaryngeální kandidóza, aspergilom...) a invazivní (invadující do tkání-kandidémie, kandidová meningitida, invazivní aspergilóza plic, diseminovaná aspergilová infekce...). Invazivní infekce plic vyvolané mykotickými patogeny představují v současné době nejčastější formu oportunních infekcí u imunokompromitovaných nemocných.
Mykotické infekce mohou být způsobeny jednak vláknitými houbami (Aspergillus sp., Zygomycetes, Fusarium sp.) a jednak kvasinkami (Candida albicans a non-albicans, Cryptococcus sp.). V posledním desetiletí došlo z celé řady příčin (např. profylaxe flukonazolem, změna v transplantačních postupech) ke změně v epidemiologii invazivních mykotických infekcí u pacientů s hematologickou malignitou. Incidence invazivních kandidových infekcí se snížila a stále častěji je způsobena flukonazol rezistentními kmeny. Naopak došlo k nárůstu incidence infekcí vyvolaných plísněmi, především invazivních aspergilových infekcí, které dnes tvoří většinu z invazivních mykotických infekcí u pacientů s hematologickou malignitou. Stále častější jsou pak také infekce vyvolané vzácnými plísněmi (Fusarium sp., Mucor sp.). Z klinického pohledu tvoří jednoznačně nejvýznamnější skupinu (s výjimkou pneumocystové pneumonie) primární plicní infekce vyvolané vláknitými houbami - a to zejména kmeny aspergilů. Invazivní aspergilóza (IA) je dnes absolutně nejčastější invazivní mykózou u hematoonkologických nemocných a incidence IA u nejvíce rizikových skupin pacientů zde dosahuje až 20% (alogenní transplantace krvetvorné tkáně, akutní leukémie). Diagnóza invazivních mykotických infekcí je často velice komplikovaná a stanoví se na základě kombinace klinického vyšetření, zobrazovacích metod, mikrobiologického vyšetření (kultivační i nekultivační metody) a/nebo histologického vyšetření u nemocného s rizikovými faktory. Na základě těchto diagnostických metod můžeme pak invazivní mykotickou infekci označit jako jistou, pravděpodobnou a možnou. Příznaky IA jsou však u imunokompromitovaných nemocných s omezenou možností zánětlivé odpovědi většinou pozdní a nespecifické. Kultivační vyšetření ze sterilních materiálů je často negativní anebo pozdně pozitivní a histopatologická diagnóza, která vyžaduje invazívní proceduru k získání vzorku tkáně, je u kritických a pancytopenických pacientů jen velmi obtížně proveditelná. Standardní mikrobiologické a histologické
metody, přesto, že představují základní kámen v definitivní diagnóze IA, bohužel v běžné klinické praxi tedy selhávají. Konvenční zobrazovací metody (prostý rentgenový snímek plic) opět přináší informaci pozdní
a nespecifickou. Jednoznačně největší přínos ze zobrazovacích metod představuje HRCT plic. HRCT plic je pozitivní u 40-50% pacientů s IA a normální nálezem na prostém rentgenovém snímku plic. Výše zmiňované obtíže s včasnou diagnózou IA vedly v posledních letech k velmi výraznému rozvoji tzv. „nekultivačních diagnostických metod“, které využívají detekci antigenů buněčných stěn (sérologické metody-detekce galaktomannanu, stanovení panfungálního antigenu 1,3 ß-D glukanu) a nebo nukleových kyselin (molekulárně biologické metody) mykotických patogenů. Zatím co metody molekulárně biologické nejsou dosud kriteriem IA, metody sérologické jsou naopak již považovány za standard.
- Virové infekce
Virové infekce jsou častou komplikací onkologických onemocnění. Hlavní úlohu v obraně proti virovým infekcím hraje imunita zprostředkovaná T-lymfocyty. Proto stavy, které vedou k jejímu poškození jsou spojeny s rizikem vzniku virových infekcí. Nejčastěji se s virovými infekcemi můžeme setkat u hematoonkologických pacientů, a to především u nemocných po transplantaci krvetvorných buněk, zejména alogenních. Zde mohou virové infekce nezřídka končit letálně. Virové infekce u onkologických nemocných můžeme rozdělit na dvě skupiny. Infekce vyvolané herpesviry, které jsou zdaleka nejčastější. Společnou charakteristikou herpesvirů je vysoká promořenost v populaci, vznik latentní infekce po primoinfekci a z toho vyplývající možnost endogenní reaktivace viru v období imunodeficitu. Dále infekce vyvolané ostatními (neherpetickými) viry-adenoviry, respirační viry (RS-virus, virus influenzy a další), které jsou méně časté.
- Infekce vyvolané Pneumocystis jiroveci
Pneumonie způsobená Pneumocystis jiroveci (carinii) je typickou oportunní infekcí. Hlavními rizikovými faktory jsou alogenní transplantace krvetvorné tkáně, GvHD, kortikoterapie a lymfopenie s inverzním poměrem CD4+/CD8+ lymfocytů. Zavedení profylaxe trimetoprim-sulfametoxazolem snížilo incidenci pneumocystové pneumonie u nemocných po transplantaci krvetvorné tkáně z přibližně 10% na současnou hodnotu 0,3-0,5%. Mortalita však zůstává stále velmi vysoká - přibližně 30%. Dvě třetiny nemocných mají fulminantní začátek choroby s vysokou horečkou a rychlým rozvojem dušnosti, tachypnoe a těžké hypoxemie, ostatní mají subakutní začátek s nízkými teplotami, neproduktivním kašlem a pomalejším rozvojem dušnosti po dobu i několika dní. Nejčastějšími klinickými příznaky jsou dušnost (90%) a teplota (85%). Diagnóza se opírá o kombinaci výše popsaného klinického obrazu, nálezu atypické pneumonie při klinickém vyšetření a obrazu na RTG snímku hrudníku a nebo CT. Při provedení těchto zobrazovacích metod se nejčastěji setkáme s intersticiálními plicními infiltráty. Definitivní potvrzení etiologie však umožňuje pouze mikrobiologické vyšetření biologického materiálu - imunofluorescence a PCR, které má vyšší senzitivitu. Nejpřínosnějším materiálem je tekutina získaná bronchoalveolární laváží.
- Febrilní neutropenie
Neutropenie je definována jako pokles neutrofilních granulocytů pod 0,5.109/l nebo pokles neutrofilních granulocytů pod 1,0.109/l s předpokládaným poklesem pod 0,5.109/l v následujících dnech. Horečka v rámci definice febrilní neutropenie znamená jednorázově naměřenou axilární teplotu převyšující 38,5°C, nebo teplotu vyšší než 38°C, přetrvávající déle než jednu hodinu, nebo vzestup teploty na nejméně 38°C dvakrát během 24 hodin. Febrilní neutropenie je pak definována jako jakékoliv spojení horečky s neutropenií, i když horečka nemusí být vždy způsobena infekcí. Termín febrilní neutropenie je popisný název pro život ohrožující komplikaci, která vyžaduje okamžité zahájení účinné antibiotické léčby a to i bez výsledků kultivačních vyšetření. Přibližně 60% febrilních epizod u neutropenických nemocných s nádorovým onemocněním je spojeno s mikrobiologicky nebo klinicky dokumentovanou infekcí. 5-10% febrilií je však neinfekčního původu (potransfuzní reakce, léková horečka, febrilie při základní chorobě). Velkou skupinu (30-35%) tvoří febrilie nejasného původu. Primárním anatomickým místem vzniku infekce je nejčastěji zažívací trakt, vedlejší nosní dutiny, plíce nebo kůže. Další branou vstupu jsou invazivní zákroky narušující přirozené bariéry (zavádění katetrů). U většiny neutropenických nemocných jsou původcem infekce kolonizující mikroorganismy. Hlavními původci mikrobiologicky dokumentovaných infekcí u febrilní neutropenie jsou bakterie, méně frekventní jsou infekce mykotické, virové a jiné (např. pneumocystová infekce). V pozdější fázi febrilní neutropenie pak mohou vznikat druhotné infekce, způsobené často polyrezistentními bakteriemi a nebo kvasinkami a vláknitými houbami. Těmto infekcím napomáhá rovněž léčba širokospektrými antibiotiky. Četnost a závažnost infekčních komplikací je závislá na hloubce a délce neutropenie. U pacientů s těžkou neutropenií (s počtem leukocytů pod 0,1.109/l), která trvá déle než 10 dní, se v 80% objeví horečka a infekční komplikace. Z těchto důvodů se nejčastěji febrilní neutropenie vyskytuje u nemocných léčených pro hematologickou malignitu. Horečka je velmi často jediným projevem přítomné infekce u neutropenických nemocných, neboť na vytvoření dalších typických známek zánětu (infiltrátů a jejich klinických projevů) chybějí neutrofilní leukocyty (plicní infekce bez zřejmých infiltrátů na RTG, meningitida bez pleocytózy v likvoru, močová infekce bez pyurie). V nejzávažnějších případech a bez okamžité antibiotické léčby pak může velmi rychle dojít k rozvoji klinického obrazu sepse a septického šoku. Před zahájením a v průběhu antimikrobiální léčby je nutné zhodnotit stupeň rizikovosti nemocného pro rozvoj komplikací. Rozdělení nemocných s febrilní neutropenií na skupinu nemocných s nízkým rizikem a na skupinu s vysokým rizikem slouží k volbě vlastních antibiotik
a rozhodnutí o ambulantní léčbě (nízké riziko) nebo naopak léčbě za hospitalizace (vysoké riziko). Protože se infekce při neutropenii může dramaticky vyvíjet během hodin až do obrazu sepse, septického šoku a smrti, je nezbytné okamžité zahájení účinné antimikrobiální léčby ještě před definitivním průkazem infekce. Obecně tedy v případech, kdy není zjištěno žádné potenciální ložisko infekce, je empirická antibiotická léčba febrilní neutropenie zaměřena na pokrytí širokého spektra bakterií, které se nejčastěji vyskytují při prvních známkách infekce, s přihlédnutím k výsledkům klinických studií, lokální epidemiologické situaci a rizikovosti nemocného, s eventuální úpravou antibiotické léčby v následujících dnech. Vždy však musí být pokryta nejnebezpečnější část spektra bakteriálních infekcí, tedy G- baktérie (především Pseudomonas sp., Klebsiella sp.). G+ infekce nemívají ve většině případů dramatický průběh, což umožňuje zahájit u většiny pacientů empirickou léčbu antibiotiky s účinkem na G+ bakterie až po 48 - 72 hodinách od vzniku febrilní neutropenie nebo iniciálně u vysokého podezření na G+ infekci (katetrová infekce, mukositida), a dále na pracovištích s vysokým výskytem G+ infekcí s fulminantním průběhem (Streptococcus alfa haemolyticus, Staphylococcus aureus, Streptococcus pneumonie). Nemocní s horečkou přetrvávající i po týdnu antibiotické léčby mají nejméně v jedné třetině případů systémovou mykotickou infekci (v naprosté většině případů způsobenou Candida sp. nebo Aspergillus sp.) a je proto u nich indikována empirická antimykotická léčba.
- Profylaxe a léčba infekčních komplikací
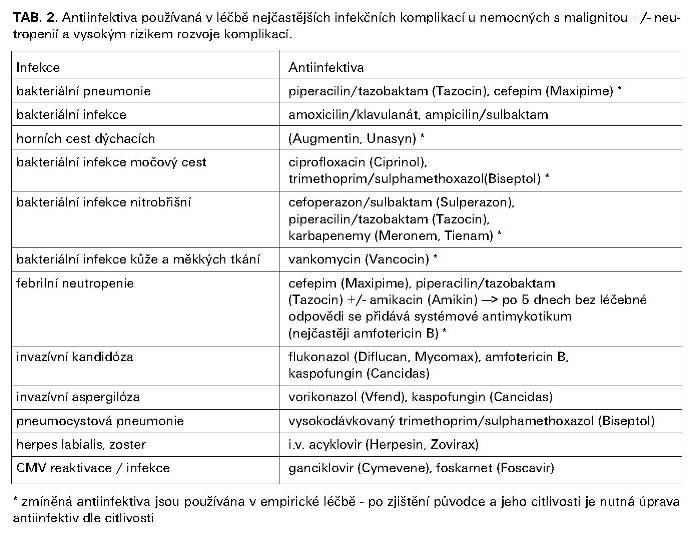
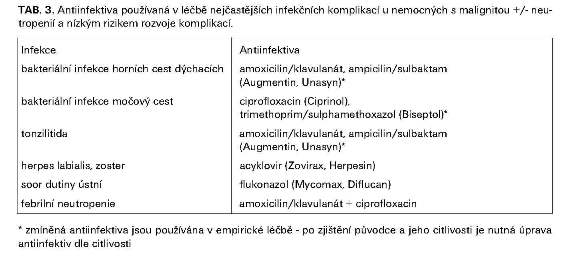
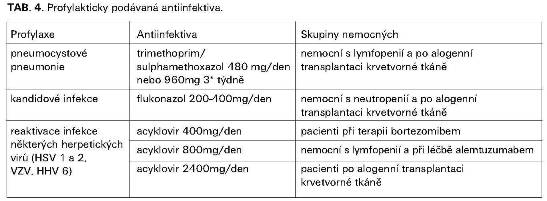
Antiinfektiva používaná v léčbě a profylaxi nejčastějších infekčních komplikací u nemocných s malignitou jsou uvedena v tabulkách č. 2-4.
Datum přednesení příspěvku: 13. 10. 2007
