Konference: 2004 VII. setkání Klubu mladých onkologů
Kategorie: Zhoubné gynekologické nádory
Téma: Konference bez tematických celků
Číslo abstraktu: 22
Autoři: doc. MUDr. Milan Vošmik, Ph.D.
Přepis prezentace z Microsoft PowerPoint
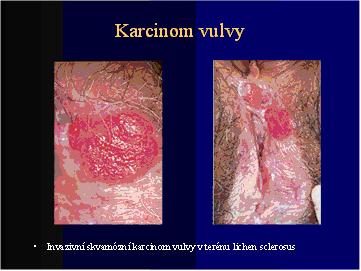
Karcinomy vulvy
3-8% gynekologických malignit
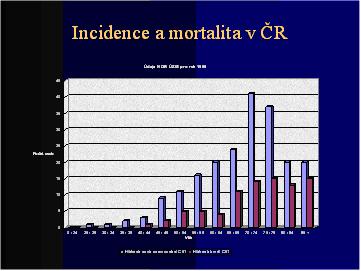
Údaje z NOR ÚZIS (za rok 1999):
-Incidence v ČR: 205 žen (3,9/100.000)
-Mortalita v ČR: 85 žen (1,6/100.000)
-Maximum výskytu ve vyšším věku (70 – 80 let)
Patogeneze onemocnění
Souvislost s HPV infekcí
-Výskyt v mladším věku (35-50 let)
-Rozvoj na podkladě VIN (vulvární intraepiteliální neoplázie)
-Multifokální výskyt
-Pomalejší růst
Na podkladě mutací (bez souvislosti s HPV)
-U starších žen (nad 70 let)
-V terénu dystrofických změn (lichen sclerosus, skvamózní hyperplazie)
-Agresivnější růst, časnější metastazování
HPV typ 16, 18
Nikotinismus
Dystrofie (doporučený souhrnný termín pro lichen sclerosus, M. Paget, M. Bowen, Queyratovu erytroplázii)
Imunosuprese
-100x vyšší riziko po transplantaci ledvin
Histologie
Skvamózní karcinomy (více než 90%)
Basocelulární karcinom (2-5%)
Maligní melanom (2-10%)
Adenokarcinomy (např. z Bartholiniho žláz)
Sarkomy
Skvamózní karcinomy
Typický skvamózní karcinom
Verukózní karcinom (malá tendence k lymfatickým metastázám)
Basaloidní skvamózní karcinom
Adenoidní skvamózní karcinom
Další varianty
Stanovení diagnózy
Snadno přístupná lokalita vyšetření X
Vysoký věk pacientek (nenavštěvují gynekologa, stydí se, s problémem se nesvěří ani v rodině)
=> častý výskyt lokálně pokročilých nádorů
Příznaky onemocnění
Pruritus (38-71%)
Krvácení
Ulcerace
Bolesti
Asi 5% karcinomů je rozpoznáno jako náhodný nález (duplicita u karcinomu čípku děložního či karcinomu anu!)
Spádová lymfatická oblast
-U lateralizovaných tumorů stejnostranné povrchové i hluboké inguinofemorální uzliny
-Je-li zaznamenáno postižení stejnostranných LU, roste riziko postižení druhostranných inguinofemorálních uzlin
-Nádory v oblasti střední čáry metastázují oboustranně
-Postižení pánevních uzlin při negativních inguinofemorálních uzlinách je nepravděpodobné

Vyšetření
Anamnéza a fyzikální vyšetření
Komplexní gynekologické vyšetření
Kolposkopie (vulvoskopie) a bioptické vyšetření
Základní biochemické a hematologické vyšetření
Rtg plic
Ultrazvuk břicha, pánve a inguin
Fakultativně: uretrocystoskopie, rektoskopie, CT, IVU, lymfografie, marker SCC a další

Prognostické faktory
Přítomnost uzlinových metastáz (hlavní faktor – snížení dlouhodobého přežití o 50%!)
-Extrakapsulární šíření
-Vícečetné uzlinové postižení
-Masivní postižení uzliny (> 50 % objemu LU)
Histologický grade (G3 – 2x vyšší riziko lymfatických metastáz proti G1), velikost nádoru, hloubka invaze, angioinvaze, lymfangioinvaze, perineurální šíření
Pokročilý věk, nízký performance status
Vliv postižení LU na prognózu
Homesley (n=586):
91 % 5leté přežití negat.tříselné uzliny
75 % 5leté přežití 1 - 2 uzliny
36 % 5leté přežití 3 - 4 uzliny
24 % 5leté přežití 5 - 6 uzlin
71 % 5leté přežití unilaterální postižení
25 % 5leté přežití bilaterální postižení
Clinical management
Stav nemoci:
Uložení a velikost nádoru, postižení okolních struktur, Vliv léčby na funkci močového měchýře a střeva, Možnost rekonstrukčního operačního výkonu
Stav pacientky:
Biologický stav, komorbidita, schopnost podstoupit operační výkon, Vliv nemoci i případné léčby na psychickou a psychosexuální pohodu
Léčebné možnosti
- Chirurgická léčba
- Radioterapie
- (Chemoterapie)
Chirurgická léčba
Základní léčebná modalita
Radikální vulvektomie:
- od 30. let – radikální lymfadenektomie a en-bloc lymfadenektomie (tzv. motýlovitá incize)
- široká lokální excize nádoru se samostanou inguinofemorální lymfadenektomií (klesá riziko pooperačních komplikací)
- Pooperační morbidita: dehiscence rány, lymfedém, lymfocysta, infekce
Trend snižovat pooperační morbiditu i psychosexuální zátěž vedl k omezení rozsahu radikálního výkonu - Hemivulvektomie, Radikální lokální excize
Radikální lokální excize
Malé lokalizované léze (srovnatelný výskyt lokálních recidiv – 6-8%)
Lem zdravé tkáně minimálně 10 mm. V případě atypického epitelu v okolí (např. lichen sclerosus) bioptické odběry k vyloučení okultní invaze
Doporučený postup
Stádium T1a bez angioinvaze:
- Radikální excize nebo hemivulvektomie u lateralizovaných lézí nebo lézí na zadní komisuře
- Multifokální nález, multifokální VIN nebo benigní dystrofické změny na vulvě – simplexní vulvektomie
- Okraj nejméně 5mm
Stádium T1a s angioinvazí, T1b a T2:
- Standard – radikální vulvektomie s oboustrannou inguinofemorální lymfadenektomií
- Alternativa u lateralizovaných T1b – radikální hemivulvektomie + oboustranná inguinofemorální lymfadenktomie (není-li multifokální VIN či benigní dystrofické změny na vulvě, volný okraj nejméně 10mm)
- Nová alternativa - SLND, při pozitivitě oboustranná inguinofemorální lymfadenektomie
Stádium T3:
- Individualizace dle celkového stavu, komorbidity a přání pacientky
- Adekvátní chirurgický výkon – přední, zadní nebo totální exenterace pánve s oboustrannou inguinofemorální lymfadenektomií
Chirurgická léčba - uzliny
- Oboustranná inguinofemorální disekce povrchových i hlubokých uzlin je doporučena od stádia Ib
Je-li tumor s invazí do 5 mm (bez negativních prognostických faktorů) lateralizovaný, dostačuje stejnostranná disekce, při pozitivitě LU je doplněna druhostranná
Pouze klinické zhodnocení je zatíženo 11-43% falešnou negativitou a 25% falešnou pozitivitou (Franklin et al)
- Nový trend – značení sentinelové LU, je-li pozitivní, následuje bilaterální lymfadenektomie
- Pánevní lymfadenektomie?
- Při pozitivních LU inguinofemorálních je riziko postižení pánevních LU 25-30%
- Postižení pánevních LU vzácně (pouze 2%) u klinického I.-II. FIGO stádia
- Je-li postižení inguinálních uzlin, riziko postižení pánevních uzlin narůstá
Radioterapie inguin a pánve proti pánevní lymfadenektomii vykazuje, delší čas do progrese, vyšší celkové přežití a snížení inguinálních recidiv (GOG, Homesley et al, 1986)
- Zvážení pánevní lymfadenektomie pouze u bulky postižení pánevních uzlin
Pooperační radioterapie
- Radioterapie na oblast vulvy (Montana et Kang, in: Perez et al)
Doporučeno: pozitivní okraje, okraje < 8 mm
Ke zvážení: TU > 4 cm, Hloubka invaze > 5 mm, angio- a/nebo, lymfangioinvaze
Pooperační radioterapie uzlin:
- Elektivní radioterapie na oblast klinicky negativních tříslených LU namísto lymfadenektomie?
- Henderson et al, Petereit et al, Leiserowitz et al, Perez et al +++
- Protokol 88 GOG (Stehman et al, 1992) častější uzlinový relaps ve skupině s RT proti skupině s disekcí (18,5% vs. 0%), doba do progrese i celkové přežití (!CAVE: Napadena dávková distribuce - výpočet dávky RT – 5O Gy do 3cm)
- GOG, Homesley, 1986
pánevní lymfadenectomie X adjuvantní RT na oblast tříselných a pánevních uzlin
2-leté přežití 54 % X 68 % ve prospěch RT
výrazná redukce inguinálních relapsů s RT (24% X 5 %)
Benefit pouze u klinicky pozitivních a patologicky pozitivních 2 a více LU
Doporučený postup
Pooperační radioterapie uzlin: Původně klinicky pozitivní, Více než 1 LU , pozitivní (tj. 2 a více), Extranodální prorůstání
Dávka: 50 Gy, při extrakapsulárním prorůstání 60 Gy, je-li reziduum – 65-70 Gy
Samostatná radioterapie
Samostatná radioterapie či radiochemoterapie – není léčbou volby, připadá ovšem v úvahu u lokálně pokročilých nálezů, kdy:
- Pacientka není schopna operačního řešení
- Pacientka výkon odmítá
Centrální nádory v oblasti uretry, anu, klitoris
Dávka: 60-70 Gy
Radiochemoterapie (4 studie fáze II)
GOG: CR po 50 měsících – 55%
Předoperační radioterapie
Indikace připadá v úvahu u lokálně pokročilého nálezu s klinicky pozitivními LU
Boronow et al: 37 pacientek, dávka 45-50 Gy, 42,5% CR, 5-leté přežití 76%
Předoperační radiochemoterapie
Randomizovaná studie s neoadjuvantní CHRT + radikálního výkonu vs. operace s pooperační RT u lokálně pokročilých operabilních nádorů neprokázala benefit (Maneo et al, 2003)
Riziko – rozsah výkonu po regresi primárního nádoru
Radioterapie
Komplikace RT:
akutní irradiační reakce – vlhká deskvamace, bolesti, diarrhoe, dysurie
pozdní účinky – fibróza ozářené oblasti – vulva, třísla, atrofie kůže, stenózy uretry, chronická proktitida, píštěle, vzácněji osteoradionekrózy pánve
Radioterapie
Intersticiální brachyradioterapie
Stádium Ia
Lokální recidivy
Boost na oblast malého primárního nádoru
Vysoká lokální kontrola onemocnění
Časté kožní radionekrózy
Chemoterapie
Věk pacientek, komorbidita
Konkomitantní RCHT
CDDP, 5-FU, MMC
Režim není jednoznačně doporučen
Věk pacientek, komorbidita
CDDP, MTX, BLM, MMC, 5-FU
Smysl neoadjuvantní CHT – zatím nebyl prokázán
Benedetti-Panici et al: 21 pac. PBM, RR 10% (samotné LU 67%)
EORTC/GCCG: 28 pac. BMC, RR 64%, na druhou stranu extrémní toxicita, 9 pac. CHT nedokončilo, 2 toxická úmrtí (Durrant et al, 1990)
EORTC/GCCG: 25 pac., BMC, RR 56%, závažné komplikace 40%, 2 toxická úmrtí (Wagenaar et al, 2001)
Paliativní CHT
Karcinomy vulvy
3-8% gynekologických malignit
Údaje z NOR ÚZIS (za rok 1999):
-Incidence v ČR: 205 žen (3,9/100.000)
-Mortalita v ČR: 85 žen (1,6/100.000)
-Maximum výskytu ve vyšším věku (70 – 80 let)

Patogeneze onemocnění
Souvislost s HPV infekcí
-Výskyt v mladším věku (35-50 let)
-Rozvoj na podkladě VIN (vulvární intraepiteliální neoplázie)
-Multifokální výskyt
-Pomalejší růst
Na podkladě mutací (bez souvislosti s HPV)
-U starších žen (nad 70 let)
-V terénu dystrofických změn (lichen sclerosus, skvamózní hyperplazie)
-Agresivnější růst, časnější metastazování
HPV typ 16, 18
Nikotinismus
Dystrofie (doporučený souhrnný termín pro lichen sclerosus, M. Paget, M. Bowen, Queyratovu erytroplázii)
Imunosuprese
-100x vyšší riziko po transplantaci ledvin
Histologie
Skvamózní karcinomy (více než 90%)
Basocelulární karcinom (2-5%)
Maligní melanom (2-10%)
Adenokarcinomy (např. z Bartholiniho žláz)
Sarkomy
Skvamózní karcinomy
Typický skvamózní karcinom
Verukózní karcinom (malá tendence k lymfatickým metastázám)
Basaloidní skvamózní karcinom
Adenoidní skvamózní karcinom
Další varianty
Stanovení diagnózy
Snadno přístupná lokalita vyšetření X
Vysoký věk pacientek (nenavštěvují gynekologa, stydí se, s problémem se nesvěří ani v rodině)
=> častý výskyt lokálně pokročilých nádorů
Příznaky onemocnění
Pruritus (38-71%)
Krvácení
Ulcerace
Bolesti
Asi 5% karcinomů je rozpoznáno jako náhodný nález (duplicita u karcinomu čípku děložního či karcinomu anu!)
Spádová lymfatická oblast
-U lateralizovaných tumorů stejnostranné povrchové i hluboké inguinofemorální uzliny
-Je-li zaznamenáno postižení stejnostranných LU, roste riziko postižení druhostranných inguinofemorálních uzlin
-Nádory v oblasti střední čáry metastázují oboustranně
-Postižení pánevních uzlin při negativních inguinofemorálních uzlinách je nepravděpodobné

Vyšetření
Anamnéza a fyzikální vyšetření
Komplexní gynekologické vyšetření
Kolposkopie (vulvoskopie) a bioptické vyšetření
Základní biochemické a hematologické vyšetření
Rtg plic
Ultrazvuk břicha, pánve a inguin
Fakultativně: uretrocystoskopie, rektoskopie, CT, IVU, lymfografie, marker SCC a další

Prognostické faktory
Přítomnost uzlinových metastáz (hlavní faktor – snížení dlouhodobého přežití o 50%!)
-Extrakapsulární šíření
-Vícečetné uzlinové postižení
-Masivní postižení uzliny (> 50 % objemu LU)
Histologický grade (G3 – 2x vyšší riziko lymfatických metastáz proti G1), velikost nádoru, hloubka invaze, angioinvaze, lymfangioinvaze, perineurální šíření
Pokročilý věk, nízký performance status
Vliv postižení LU na prognózu
Homesley (n=586):
91 % 5leté přežití negat.tříselné uzliny
75 % 5leté přežití 1 - 2 uzliny
36 % 5leté přežití 3 - 4 uzliny
24 % 5leté přežití 5 - 6 uzlin
71 % 5leté přežití unilaterální postižení
25 % 5leté přežití bilaterální postižení
Clinical management
Stav nemoci:
Uložení a velikost nádoru, postižení okolních struktur, Vliv léčby na funkci močového měchýře a střeva, Možnost rekonstrukčního operačního výkonu
Stav pacientky:
Biologický stav, komorbidita, schopnost podstoupit operační výkon, Vliv nemoci i případné léčby na psychickou a psychosexuální pohodu

Léčebné možnosti
- Chirurgická léčba
- Radioterapie
- (Chemoterapie)
Chirurgická léčba
Základní léčebná modalita
Radikální vulvektomie:
- od 30. let – radikální lymfadenektomie a en-bloc lymfadenektomie (tzv. motýlovitá incize)
- široká lokální excize nádoru se samostanou inguinofemorální lymfadenektomií (klesá riziko pooperačních komplikací)
- Pooperační morbidita: dehiscence rány, lymfedém, lymfocysta, infekce
Trend snižovat pooperační morbiditu i psychosexuální zátěž vedl k omezení rozsahu radikálního výkonu - Hemivulvektomie, Radikální lokální excize
Radikální lokální excize
Malé lokalizované léze (srovnatelný výskyt lokálních recidiv – 6-8%)
Lem zdravé tkáně minimálně 10 mm. V případě atypického epitelu v okolí (např. lichen sclerosus) bioptické odběry k vyloučení okultní invaze
Doporučený postup
Stádium T1a bez angioinvaze:
- Radikální excize nebo hemivulvektomie u lateralizovaných lézí nebo lézí na zadní komisuře
- Multifokální nález, multifokální VIN nebo benigní dystrofické změny na vulvě – simplexní vulvektomie
- Okraj nejméně 5mm
Stádium T1a s angioinvazí, T1b a T2:
- Standard – radikální vulvektomie s oboustrannou inguinofemorální lymfadenektomií
- Alternativa u lateralizovaných T1b – radikální hemivulvektomie + oboustranná inguinofemorální lymfadenktomie (není-li multifokální VIN či benigní dystrofické změny na vulvě, volný okraj nejméně 10mm)
- Nová alternativa - SLND, při pozitivitě oboustranná inguinofemorální lymfadenektomie
Stádium T3:
- Individualizace dle celkového stavu, komorbidity a přání pacientky
- Adekvátní chirurgický výkon – přední, zadní nebo totální exenterace pánve s oboustrannou inguinofemorální lymfadenektomií
Chirurgická léčba - uzliny
- Oboustranná inguinofemorální disekce povrchových i hlubokých uzlin je doporučena od stádia Ib
Je-li tumor s invazí do 5 mm (bez negativních prognostických faktorů) lateralizovaný, dostačuje stejnostranná disekce, při pozitivitě LU je doplněna druhostranná
Pouze klinické zhodnocení je zatíženo 11-43% falešnou negativitou a 25% falešnou pozitivitou (Franklin et al)
- Nový trend – značení sentinelové LU, je-li pozitivní, následuje bilaterální lymfadenektomie
- Pánevní lymfadenektomie?
- Při pozitivních LU inguinofemorálních je riziko postižení pánevních LU 25-30%
- Postižení pánevních LU vzácně (pouze 2%) u klinického I.-II. FIGO stádia
- Je-li postižení inguinálních uzlin, riziko postižení pánevních uzlin narůstá
Radioterapie inguin a pánve proti pánevní lymfadenektomii vykazuje, delší čas do progrese, vyšší celkové přežití a snížení inguinálních recidiv (GOG, Homesley et al, 1986)
- Zvážení pánevní lymfadenektomie pouze u bulky postižení pánevních uzlin
Pooperační radioterapie
- Radioterapie na oblast vulvy (Montana et Kang, in: Perez et al)
Doporučeno: pozitivní okraje, okraje < 8 mm
Ke zvážení: TU > 4 cm, Hloubka invaze > 5 mm, angio- a/nebo, lymfangioinvaze
Pooperační radioterapie uzlin:
- Elektivní radioterapie na oblast klinicky negativních tříslených LU namísto lymfadenektomie?
- Henderson et al, Petereit et al, Leiserowitz et al, Perez et al +++
- Protokol 88 GOG (Stehman et al, 1992) častější uzlinový relaps ve skupině s RT proti skupině s disekcí (18,5% vs. 0%), doba do progrese i celkové přežití (!CAVE: Napadena dávková distribuce - výpočet dávky RT – 5O Gy do 3cm)
- GOG, Homesley, 1986
pánevní lymfadenectomie X adjuvantní RT na oblast tříselných a pánevních uzlin
2-leté přežití 54 % X 68 % ve prospěch RT
výrazná redukce inguinálních relapsů s RT (24% X 5 %)
Benefit pouze u klinicky pozitivních a patologicky pozitivních 2 a více LU
Doporučený postup
Pooperační radioterapie uzlin: Původně klinicky pozitivní, Více než 1 LU , pozitivní (tj. 2 a více), Extranodální prorůstání
Dávka: 50 Gy, při extrakapsulárním prorůstání 60 Gy, je-li reziduum – 65-70 Gy
Samostatná radioterapie
Samostatná radioterapie či radiochemoterapie – není léčbou volby, připadá ovšem v úvahu u lokálně pokročilých nálezů, kdy:
- Pacientka není schopna operačního řešení
- Pacientka výkon odmítá
Centrální nádory v oblasti uretry, anu, klitoris
Dávka: 60-70 Gy
Radiochemoterapie (4 studie fáze II)
GOG: CR po 50 měsících – 55%
Předoperační radioterapie
Indikace připadá v úvahu u lokálně pokročilého nálezu s klinicky pozitivními LU
Boronow et al: 37 pacientek, dávka 45-50 Gy, 42,5% CR, 5-leté přežití 76%
Předoperační radiochemoterapie
Randomizovaná studie s neoadjuvantní CHRT + radikálního výkonu vs. operace s pooperační RT u lokálně pokročilých operabilních nádorů neprokázala benefit (Maneo et al, 2003)
Riziko – rozsah výkonu po regresi primárního nádoru
Radioterapie
Komplikace RT:
akutní irradiační reakce – vlhká deskvamace, bolesti, diarrhoe, dysurie
pozdní účinky – fibróza ozářené oblasti – vulva, třísla, atrofie kůže, stenózy uretry, chronická proktitida, píštěle, vzácněji osteoradionekrózy pánve

Radioterapie
Intersticiální brachyradioterapie
Stádium Ia
Lokální recidivy
Boost na oblast malého primárního nádoru
Vysoká lokální kontrola onemocnění
Časté kožní radionekrózy
Chemoterapie
Věk pacientek, komorbidita
Konkomitantní RCHT
CDDP, 5-FU, MMC
Režim není jednoznačně doporučen
Věk pacientek, komorbidita
CDDP, MTX, BLM, MMC, 5-FU
Smysl neoadjuvantní CHT – zatím nebyl prokázán
Benedetti-Panici et al: 21 pac. PBM, RR 10% (samotné LU 67%)
EORTC/GCCG: 28 pac. BMC, RR 64%, na druhou stranu extrémní toxicita, 9 pac. CHT nedokončilo, 2 toxická úmrtí (Durrant et al, 1990)
EORTC/GCCG: 25 pac., BMC, RR 56%, závažné komplikace 40%, 2 toxická úmrtí (Wagenaar et al, 2001)
Paliativní CHT
Datum přednesení příspěvku: 13. 6. 2004
