Konference: 2008 XV. Jihočeské onkologické dny
Kategorie: Genitourinární nádory
Téma: Nádory ledvin
Číslo abstraktu: 024
Autoři: prof. MUDr. Luboš Petruželka, CSc.
ÚVOD:
Zhoubné nádory ledvin tvoří asi 1 - 3% ze všech maligních onemocnění. Incidence zhoubných nádorů ledvin je v celosvětovém měřítku nejvyšší v České republice. Poměr výskytu u mužů a žen je 1,6. Nejvíce nádorů je diagnostikováno mezi čtyřicátým a šedesátým rokem života, ale onemocnění může se vyskytnout v jakékoliv věkové skupině. U jedné třetiny nemocných je choroba diagnostikována v lokálně pokročilém nebo diseminovaném stadiu. U 20 - 40% nemocných se po chirurgickém výkonu objeví metastatický rozsev. Nejčastějšími místy metastatického postižení jsou plíce, kosti, lymfatické uzliny, nadledviny, měkké tkáně a mozek.
Dělení nádorů ledvin podle Heidelberské klasifikace je uvedeno v tabulce 1. Nejčastějším zhoubným nádorem ledviny je konvenční světlobuněčný karcinom. Tvoří asi 70% všech nádorů. Papilární karcinomy jsou zastoupeny v 10 - 15%. Sarkomatoidní renální karcinom může vznikat ze všech typů renálních karcinomů a není proto klasifikován jako samostatná jednotka, nýbrž jako známka dediferenciace původního tumoru. Zhoubné mezenchymové nádory jsou v dospělosti velmi vzácné.

SOUČASNÉ MOŽNOSTI LÉČBY KARCINOMU LEDVINY:
Léčba karcinomů ledviny závisí na klinickém stadiu a celkovém stavu nemocného zahrnující přidružená onemocnění a celkový funkční stav. Základem chirurgické intervence je nefrektomie provedená otevřenou cestou nebo laparoskopicky. Popis chirurgických technik je detailně propracován v urologické odborné literatuře. Cytoredukční nefrektomii jako zahájení léčby je indikována individuálně v závislosti na celkovém stavu pacienta a rozsahu onemocnění. V klinických studiích bylo prokázáno při cytoredukční nefrektomii následované terapií Interferonem alfa2b prodloužení doby do progrese onemocnění a zlepšení celkové doby přežití. Pokud celkový stav nemocného umožňuje nefrektomii je před plánovanou imunoterapii nebo bioterapii je zejména při plicním metastatickém rozsevu výkon doporučitelný.
SYSTÉMOVÁ LÉČBA:
Konvenční chemoterapie je v léčbě metastazujícího onemocnění prakticky neúčinná. Gestageny mají pouze roborující efekt. Základní systémovou modalitou pro léčbu nemocných s metastazujícím konvenčním karcinomem ledviny byla před érou molekulární bioterapie imunoterapie cytokiny (IL-2 a IFN-). Pro porovnání účinnosti nových biologických léků v klinických studiích fáze III byla jako srovnávací rameno používána monoterapie Interferonem alfa (medián doby přežití 13,1 měsíce a medián doby do progrese 4,7 měsíce).
PROGNOSTICKÉ FAKTORY:
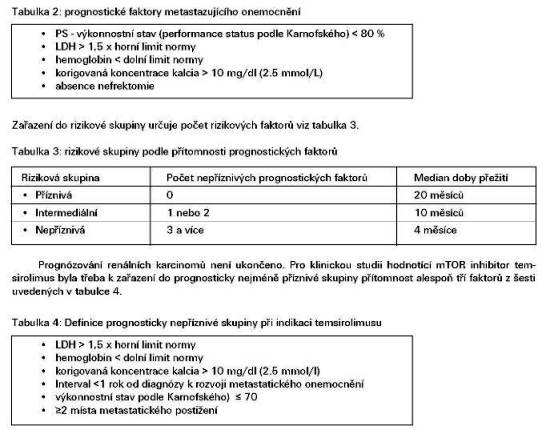
Klinické stadium (TNM) je nejvýznamnějším prognostickým faktorem pro dobu přežití renálního karcinomu. V klinickém stadiu I (T1N0) je ve většině publikovaných souborů 5letá doba přežití více než devadesátiprocentní. V klinické stadiu II (T2N0) je 5letá doba přežití mezi 75 až 95 procenty a v třetím klinickém stadiu (T3N0 or T3N1) u nemocných po nefrektomii v rozmezí od 59 do 70 procent. Medián doby přežití nemocných ve IV klinickém stadiu (T4 N2 nebo M1) je pouze 16 až 20 měsíců. Při diseminovanem onemocnění je 5letá doba přežití méně než 10procentní. Na základě retrospektivních analýz nemocných s metastazujícím renálním karcinomem byly další identifikovány klinické charakteristiky podle kterých lze nemocné zařadit do skupin s rozdílnou prognózou. Prognostická kriteria vypracovaná v Memorial Kettering Cancer Center (MSKC) byla použita v klinických studiích fáze III při hodnocení nových léků. Základní prognosticky nepříznivé faktory u metastazujícího onemocnění jsou v tabulce 2.
NOVÉ MOŽNOSTI LÉČBY:
Molekulární konsekvence abnormální funkce VHL genu (tumor supresorový VHL gen lokalizovaný na chromozomu 3p25) způsobují nadměrnou produkci VEGF (vaskulární endotelový růstový faktor) a aktivaci řady signálních cest. VEGF je pravděpodobně nejdůležitější růstový faktor nádorové angiogeneze, který má důležitou úlohu v ovlivnění nádorového růstu většiny solidních nádorů. Zmapování dostředivých signálních cest počínajících VEGF receptory umožnilo definovat terčové struktury, jejichž zásah může vést k přerušení signální cesty pro angiogenezi. Jako nejslibnější se jeví tyrosinkinázové inhibitory zastavující přenos signálu směrem od intracytoplasmatické části VEGF receptoru (sorafenib, sunitinib) a monoklonální protilátky neutralizující cirkulující VEGF (bevacizumab). Alternativní signální cesta je zprostředkována pomocí (mTOR) proteinu ovlivňující signální cestu fosfatidylinositol 3-kinázy a Akt kinázy a je regulována PTEN tumor supresorovým genem. Inhibice této cesty (temsirolimus, everolimus) vede ke snížení proteiny zprostředkované translace a následné inhibici angiogeneze a nádorové proliferace.
Na rozdíl od již uvedených agens cílené léčby nebyla v klinických studiích zatím prokázána účinnost léků ovlivňujících receptory pro epidermální růstový faktor (cetuximab, gefitinib) včetně duálního TKI lapatinibu.
Nové léky, které jsou nebo budou v blízké budoucnosti využitelné v klinické praxi jsou uvedeny v následujícím přehledu.
Sorafenib
Multikinázový inhibitor Sorafenib (NEXAVAR, dříve označovaný též BAY 43-9006) byl původně vyvinut jako inhibitor Raf kinázy. Inhibuje kinázovou aktivitu Raf-1 a B-Raf. („wild" typ aV600E mutaci) stejně jako MEK a ERK fosforylaci v různých linií nádorů a xenograftů. Sorafenib působí dále inhibičně na receptorové kinázy receptoru pro endotelovy růstový faktor (VEGFR ) 1, 2 a 3, destičkový růstový faktor (PDGFR), c-KIT a Flt-3. Všechny tyto receptory působí v procesech proliferace nádorových buněk a angiogeneze.
Sunitinib
Sunitinib (SUTENT, dříve označovaný SU11248) je perorální multikinázový inhibitor s prokazatelnou antiangiogenní a antitumorózní aktivitou prokazatelnou na řadě in-vitro a in-vivo modelech. Mechanismus účinku sunitinibu spočívá ve víceterčovém zásahu signálních struktur. Mezi terčové struktury patří jak receptorové tak nereceptorové tyrosinkinázy VEGFR-1, VEGFR- 2, VEGFR-3, PDGFR, PDGFR, KIT, RET a FLT3).
Temsirolimus
Je mTOR inhibitor. mTOR (the mammalian target of rapamycin), polypeptidova kináza, je cílovou strukturou bioregulační u renálního karcinomu. mTOR je komponenta transdukční cesty fosfoinositid 3-kinázy (Pl 3-kináza) /Akt a působí při regulaci translace, degradace proteinů a proteinové signalizace. VEGF - podmíněna aktivace proliferace endotelových buněk potřebuje aktivní Pl 3-kinázu. mTOR byl též identifikován jako aktivátor HIF, molekulární stabilizátor zabraňující degradaci a zvyšující HIF aktivitu.
Everolimus (RADO01)
Je perorální mTOR inhibitor obdobného účinku jako temsirolimus.
Bevacizumab
Je humanizovaná monoklonální protilátka s vazbou na všechny isoformy vaskulárního endotelového faktoru VEGF.
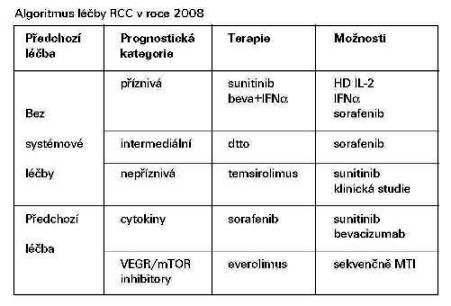
Uvažovaný nový algoritmus systémové léčby metastazujícího konvenčního karcinomu ledviny je poslední tabulce (pozn. algoritmus vychází z výsledků klinických studií a neznamená, že by byl využitelný v současné klinické praxi.
Literatura:
Zhoubné nádory ledvin tvoří asi 1 - 3% ze všech maligních onemocnění. Incidence zhoubných nádorů ledvin je v celosvětovém měřítku nejvyšší v České republice. Poměr výskytu u mužů a žen je 1,6. Nejvíce nádorů je diagnostikováno mezi čtyřicátým a šedesátým rokem života, ale onemocnění může se vyskytnout v jakékoliv věkové skupině. U jedné třetiny nemocných je choroba diagnostikována v lokálně pokročilém nebo diseminovaném stadiu. U 20 - 40% nemocných se po chirurgickém výkonu objeví metastatický rozsev. Nejčastějšími místy metastatického postižení jsou plíce, kosti, lymfatické uzliny, nadledviny, měkké tkáně a mozek.
Dělení nádorů ledvin podle Heidelberské klasifikace je uvedeno v tabulce 1. Nejčastějším zhoubným nádorem ledviny je konvenční světlobuněčný karcinom. Tvoří asi 70% všech nádorů. Papilární karcinomy jsou zastoupeny v 10 - 15%. Sarkomatoidní renální karcinom může vznikat ze všech typů renálních karcinomů a není proto klasifikován jako samostatná jednotka, nýbrž jako známka dediferenciace původního tumoru. Zhoubné mezenchymové nádory jsou v dospělosti velmi vzácné.

SOUČASNÉ MOŽNOSTI LÉČBY KARCINOMU LEDVINY:
Léčba karcinomů ledviny závisí na klinickém stadiu a celkovém stavu nemocného zahrnující přidružená onemocnění a celkový funkční stav. Základem chirurgické intervence je nefrektomie provedená otevřenou cestou nebo laparoskopicky. Popis chirurgických technik je detailně propracován v urologické odborné literatuře. Cytoredukční nefrektomii jako zahájení léčby je indikována individuálně v závislosti na celkovém stavu pacienta a rozsahu onemocnění. V klinických studiích bylo prokázáno při cytoredukční nefrektomii následované terapií Interferonem alfa2b prodloužení doby do progrese onemocnění a zlepšení celkové doby přežití. Pokud celkový stav nemocného umožňuje nefrektomii je před plánovanou imunoterapii nebo bioterapii je zejména při plicním metastatickém rozsevu výkon doporučitelný.
SYSTÉMOVÁ LÉČBA:
Konvenční chemoterapie je v léčbě metastazujícího onemocnění prakticky neúčinná. Gestageny mají pouze roborující efekt. Základní systémovou modalitou pro léčbu nemocných s metastazujícím konvenčním karcinomem ledviny byla před érou molekulární bioterapie imunoterapie cytokiny (IL-2 a IFN-). Pro porovnání účinnosti nových biologických léků v klinických studiích fáze III byla jako srovnávací rameno používána monoterapie Interferonem alfa (medián doby přežití 13,1 měsíce a medián doby do progrese 4,7 měsíce).
PROGNOSTICKÉ FAKTORY:
Klinické stadium (TNM) je nejvýznamnějším prognostickým faktorem pro dobu přežití renálního karcinomu. V klinickém stadiu I (T1N0) je ve většině publikovaných souborů 5letá doba přežití více než devadesátiprocentní. V klinické stadiu II (T2N0) je 5letá doba přežití mezi 75 až 95 procenty a v třetím klinickém stadiu (T3N0 or T3N1) u nemocných po nefrektomii v rozmezí od 59 do 70 procent. Medián doby přežití nemocných ve IV klinickém stadiu (T4 N2 nebo M1) je pouze 16 až 20 měsíců. Při diseminovanem onemocnění je 5letá doba přežití méně než 10procentní. Na základě retrospektivních analýz nemocných s metastazujícím renálním karcinomem byly další identifikovány klinické charakteristiky podle kterých lze nemocné zařadit do skupin s rozdílnou prognózou. Prognostická kriteria vypracovaná v Memorial Kettering Cancer Center (MSKC) byla použita v klinických studiích fáze III při hodnocení nových léků. Základní prognosticky nepříznivé faktory u metastazujícího onemocnění jsou v tabulce 2.

NOVÉ MOŽNOSTI LÉČBY:
Molekulární konsekvence abnormální funkce VHL genu (tumor supresorový VHL gen lokalizovaný na chromozomu 3p25) způsobují nadměrnou produkci VEGF (vaskulární endotelový růstový faktor) a aktivaci řady signálních cest. VEGF je pravděpodobně nejdůležitější růstový faktor nádorové angiogeneze, který má důležitou úlohu v ovlivnění nádorového růstu většiny solidních nádorů. Zmapování dostředivých signálních cest počínajících VEGF receptory umožnilo definovat terčové struktury, jejichž zásah může vést k přerušení signální cesty pro angiogenezi. Jako nejslibnější se jeví tyrosinkinázové inhibitory zastavující přenos signálu směrem od intracytoplasmatické části VEGF receptoru (sorafenib, sunitinib) a monoklonální protilátky neutralizující cirkulující VEGF (bevacizumab). Alternativní signální cesta je zprostředkována pomocí (mTOR) proteinu ovlivňující signální cestu fosfatidylinositol 3-kinázy a Akt kinázy a je regulována PTEN tumor supresorovým genem. Inhibice této cesty (temsirolimus, everolimus) vede ke snížení proteiny zprostředkované translace a následné inhibici angiogeneze a nádorové proliferace.
Na rozdíl od již uvedených agens cílené léčby nebyla v klinických studiích zatím prokázána účinnost léků ovlivňujících receptory pro epidermální růstový faktor (cetuximab, gefitinib) včetně duálního TKI lapatinibu.
Nové léky, které jsou nebo budou v blízké budoucnosti využitelné v klinické praxi jsou uvedeny v následujícím přehledu.
Sorafenib
Multikinázový inhibitor Sorafenib (NEXAVAR, dříve označovaný též BAY 43-9006) byl původně vyvinut jako inhibitor Raf kinázy. Inhibuje kinázovou aktivitu Raf-1 a B-Raf. („wild" typ aV600E mutaci) stejně jako MEK a ERK fosforylaci v různých linií nádorů a xenograftů. Sorafenib působí dále inhibičně na receptorové kinázy receptoru pro endotelovy růstový faktor (VEGFR ) 1, 2 a 3, destičkový růstový faktor (PDGFR), c-KIT a Flt-3. Všechny tyto receptory působí v procesech proliferace nádorových buněk a angiogeneze.
Sunitinib
Sunitinib (SUTENT, dříve označovaný SU11248) je perorální multikinázový inhibitor s prokazatelnou antiangiogenní a antitumorózní aktivitou prokazatelnou na řadě in-vitro a in-vivo modelech. Mechanismus účinku sunitinibu spočívá ve víceterčovém zásahu signálních struktur. Mezi terčové struktury patří jak receptorové tak nereceptorové tyrosinkinázy VEGFR-1, VEGFR- 2, VEGFR-3, PDGFR, PDGFR, KIT, RET a FLT3).
Temsirolimus
Je mTOR inhibitor. mTOR (the mammalian target of rapamycin), polypeptidova kináza, je cílovou strukturou bioregulační u renálního karcinomu. mTOR je komponenta transdukční cesty fosfoinositid 3-kinázy (Pl 3-kináza) /Akt a působí při regulaci translace, degradace proteinů a proteinové signalizace. VEGF - podmíněna aktivace proliferace endotelových buněk potřebuje aktivní Pl 3-kinázu. mTOR byl též identifikován jako aktivátor HIF, molekulární stabilizátor zabraňující degradaci a zvyšující HIF aktivitu.
Everolimus (RADO01)
Je perorální mTOR inhibitor obdobného účinku jako temsirolimus.
Bevacizumab
Je humanizovaná monoklonální protilátka s vazbou na všechny isoformy vaskulárního endotelového faktoru VEGF.
Uvažovaný nový algoritmus systémové léčby metastazujícího konvenčního karcinomu ledviny je poslední tabulce (pozn. algoritmus vychází z výsledků klinických studií a neznamená, že by byl využitelný v současné klinické praxi.

Literatura:
- Boyiazdzis M, Bates S.: Renal cell carcinoma In
Hematology-oncology therapy, ed, by MM.
- Boyiadzis, P. F. Lebowitz, J. N. Frame, T. Fojo, McGrawHill
Medical Publishing Division, 2007
- Bukowski R. M., Wood L. S: Renal cell carcinoma: State of the
art diagnosis and treatment. Clinical Oncology, 2007; 10:
11-22
- Epidemiologie zhoubných nádorů v České Republice,
www.svod.cz.
- Gilbert, S. M., Murphy, A. M., Katz, A. E., et al. Reevaluation
of TNM staging of renal cortical tumors: recurrence and survival
for T1NOMO and T3aN0M0 tumors are equivalent. Urology 2006;
68:287-290.
- Dvořáček J., Babjuk M., et al.. Onkourologie, Praha, Galén a
nakladatelství Karolinum 2005
- Dutcher J. P., Fisher R. I., Weiss G., et al. Outpatient
subcutaneous interleukin-2 and interferon-alpha for metastatic
renal cell cancer: five-year followup of the Cytokine Working Group
Study. Cancer J Sci Am 1997; 3: 157-162
- Hudes G., Carducci M., Tomczak P. et al.: Temsirolimus,
interferon alfa , or both for advanced renal-cell carcinoma. N Engl
J Med 2007, 356 (22), 2271-2281
- Mekhail, T. M., Abou-Jawde, R. M., Boumerhi, G., et al.
Validation and extension of the Memorial Sloan-Kettering prognostic
factors model for survival in patients with previously untreated
metastatic renal cell carcinoma. J. Clin Oncol 2005;
23:832
- Motzer R. J., Bacik J., Murphy B. A. et al.: Interferon alfa as
a comparative treatment for clinical trials of new therapies
against advanced renal cell carcinoma. J. Clin Oncol 2004, 20,
289-296
- Negrier S., Escudier B., Lasset O, et al. Recombinant human
interleukin-2, recombinant human interferon alfa-2a, or both in
metastatic renal-cell carcinoma. N. Engl J. Med 1998; 338:
1273-1278
- Motzer, R. J., Mazumdar, M., Bacik, J., et al. Survival and
prognostic stratification of 670 patients with advanced renal cell
carcinoma. J. Clin Oncol 1999; 17:2530-35
- Petruželka L. Sunitinib v léčbě karcinomu ledviny. Remedia
2007, 17, 211-215
- Petruželka L. Nové možnosti systémové léčby karcinomu ledviny.
Remedia 2008; 18: 23 -32.
- Yang J. C, Sherry R. M., Steinberg S. M., et al. Randomized study of high-dose and low-dose interleukin-2 in patients with metastatic renal cancer. J. Clin Oncol 2003; 21: 3127-3132
Datum přednesení příspěvku: 11. 10. 2008
