Konference: 2008 XV. Jihočeské onkologické dny
Kategorie: Genitourinární nádory
Téma: Postery
Číslo abstraktu: 046p
Autoři: MUDr. Věra Vítová; MUDr Hana Vítová; Mgr. Jana Merhautová, Ph.D.
ÚVOD:
Kromě prokazatelného užitku protinádorové léčby je nutno počítat s řadou nežádoucích účinků, jež často trvale poškozují organismus onkologicky nemocného a významně zhoršují kvalitu jeho dalšího života. U části z nich jsou známy léčebné způsoby, jak minimalizovat jejich vliv, ať už jde o aplikaci farmakoterapie, používání kompenzačních zdravotnických pomůcek nebo dodržování speciálních léčebných a rehabilitačních režimů.
Jedním z takových závažných nežádoucích účinků je lymfedém, a to tzv. sekundární lymfedém. Příčinou jeho rozvoje u onkologického pacienta je trvalé zničení větší, či menší části lymfatickeho systému (lymfatickych cév a uzlin). Nejde tedy o pouhou funkční nedostatečnost systému, ale většinou chybí významná část jeho organické podstaty.
CÍL:
Naše sdělení má za cíl poukázat na benefit pro kvalitu života onkologických pacientů, který je výsledkem včasné a kvalitní komunikace mezi specialisty v oboru onkologie a lymfologem.
PATOLOGICKÁ ANATOMIE A FYZIOLOGIE LYMFEDÉMU:
Lymfedém znamená přítomnost nadměrného množství tekutiny s vysokým obsahem bílkovin v mezibuněčném prostoru. Je způsoben zmenšenou transportní kapacitou lymfatickeho systému v postižené oblasti. Přítomnost abnormálního množství bílkovin v mezibuněčném prostoru vede k chronickému zánětu a přestavbě normální tkáně ve vazivo.
Plně rozvinutý lymfedém je charakterizován jako tuhý, bledý a pružný otok, který je špatně stlačitelný.
Příčinou primárního lymfedému je vrozená nedostatečnost lymfatickeho systému. Sekundárnímu lymfedému předcházejí opakované záněty, úraz, chirurgické odstranění byť jen jedné lymfatické uzliny (z důvodů diagnostických), protinádorová léčba (chirurgické odstranění malignity včetně lymfatickych uzlin, radioterapie), infiltrace lymfatických cest nádorovým procesem. Může vzniknout i s významným časovým odstupem od působení vyvolávající příčiny. V praxi se setkáváme s kombinacemi primárního a sekundárního lymfedému, lymfedému s městnavými otoky při žilní, kardiální a renální nedostatečnosti, hypothyreose, neuropathiích, apod.
Pro léčbu lymfedému je optimální komplexní přístup - kombinace manuálních lymfodrenáží, přístrojové kompresívní léčby, zevní komprese (bandážemi, návleky) a speciálního cvičení. Uvedená specializovaná léčba přináší nejen zvýšení transportní kapacity lymfatického systému, ale i jeho stimulaci.
Farmakoterapie (proteolytickými enzymy nebo venotoniky) má pouze podpůrný význam. (Léčba diuretiky je prakticky neúčinná, může za určitých okolností korigovat pouze městnavou složku kombinovaných otoků při kardiální či renální nedostatečnosti.)
Neléčený lymfedém je velmi rizikový terén pro vznik poměrně častých dalších závažných komplikací (zejména infekčních) jako erysipel, herpes zoster, ale i vzácnějších - následných malignit (lymfangiosarkom).
VLASTNÍ POZOROVÁNÍ:
Stimulem k prezentaci této problematiky byla opakovaná praktická zkušenost z naší ambulance léčby lymfedému, kdy jsou posíláni lymfologovi k provedení „zázračných lymfodrenáží" odborníky, léčícími onkologicky nemocné, pacienti téměř v terminálním stadiu onemocnění, špatně pohybliví, s tuhými otoky do poloviny těla. Snad aby jim dali poslední naději, snad aby je definitivně předali jinému lékaři - a bez zdravotní dokumentace. U takových případů je téměř pravidlem velmi špatná i další spolupráce mezi nimi a lymfologem. Z celé řady podobných případů předkládáme tři. Těch úspěšně léčitelných je pak bohužel menšina. A to i přes současný obrovský rozvoj lymfologie.
KAZUISTIKAč.1:
muž, narozen 1941, zemřel (březen) 2008
Parere: praktická lékařka žádá o provedení lymfodrenáží u pacienta po operaci pro ca močového měchýře s následnou lymfostázou - bez jakékoliv další dokumentace!!
1.lymfologické vyšetření provedeno za cca 1,5 roku po skončení onkologické léčby
Lymfologická diagnóza: Smíšené otoky (phlebedém a převažující sekundární lymfedém) obou dolních končetin, genitálií, mons pubis, hýždí a dolní poloviny břicha.
Historie choroby: (informace byly získány z anamnézy, z dodatečně doložené neúplné zdravotní dokumentace a vlastního monitoringu zdravotního stavu pacienta):
Nebýval nikdy vážněji nemocen, ve svých 63 letech (leden 2005) se začal léčit na urologickém oddělení okresní nemocnice pro recidivuiící uroteliální karcinom močového měchvře T4 N2 MO. ar. 2-4. opakovanými chirurgickými výkony, na závěr provedena radikální cystectomie Indiana Pouche, při níž byl vytvořen rezervoár na moč s urostomií pod pupkem. Pacient ho sám pravidelně vyprazdňoval cévkováním.
Komorbidita: Benigní hyperplázie prostaty; M. hypertonicus; Varices cruris bilat. (tyto již přítomny premorbidně); Phlebotrombosa pravé dolní končetiny (říjen 2005)-warfarinizace do března 2007; Chronická anémie
Otoky dolních končetin mírnějšího stupně měl od počátku léčby, (Wobenzym bez efektu). Dle dopplero-metrického vyšetření hlubokého žilního systému (březen 2006) zjištěna porucha drenáže v oblasti pravého lýtka, proximálně drenáž volná, insuficience chlopní v třísle.
Cca 4-6 týdnů před 1.návštěvou lymfologa došlo k výraznému narůstání a manifestaci otoků dolních končetin, pohlavních orgánů až do pasu. Pacient negativně vnímal rychlý nárůst otoků, výrazné paresthézie v dolních končetinách a celkové zhoršení pohyblivosti. (Zavedená léčba: Prestarium, Venoruton, Godasal).
Lymfologická léčba: ihned po vyšetření byla u pacienta zavedena bazální lymfologicka léčba (zevní komprese celých dolních končetin do pasu pomocí bandáží se zesílenou kompresí a kompresívních kalhot, speciální cvičení).
Vzhledem k relativně dobré pohyblivosti pacienta (Kl 80%) se zpočátku (cca 6 týdnů) jevil stav velmi optimisticky: došlo k změknutí otoku, na periferii se končetiny objemově redukovaly o 1-3 cm, zlepšila se pohyblivost v kloubech dolních končetin. Pak začal otok stagnovat, přibylo ho v oblasti genitálií a drobná nekróza na 2. prstu pravé dolní končetiny.
Bezprostředně po první manuální lymfodrenáži pacient pocítil významnou úlevu, neboť mu bylo oddrenážovány cca 2 l tekutin, reziduální otok byl měkký. Další drenáže nemohly být prováděny, neboť mu do druhého dne otekla pravá horní končetina. Při ultrazvukovém vyšetření byla zjištěna zvětšená axillární uzlina a exstirpována. Histologicky šlo o metastázu původního uroteliálního karcinomu močového měchýře. Během cca 14denní hospitalizace na klinice komplexní onkologické péče Masarykova onkologického ústavu stav rychle progredoval (oboustranný fluidothorax, subileosní stav, dle PET/CT známky recidivy nádoru v pánvi a na kličkách střev, progrese otoků na periferii), během několika dní pacient umírá na nádorovou generalizaci.
Úroveň mezioborové spolupráce:
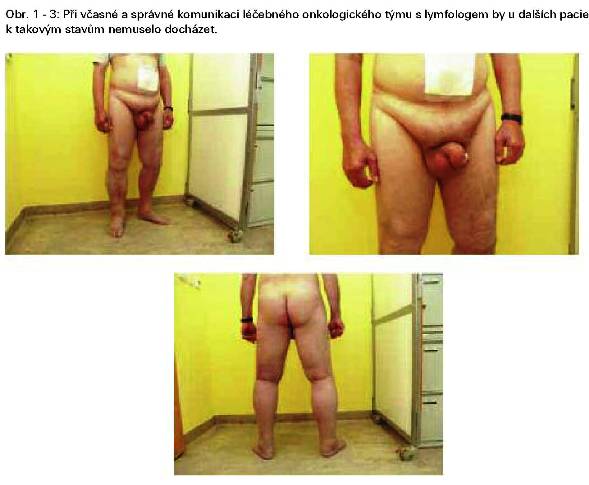
KAZUISTIKA č.2:
žena narozena 1938, žije (2008)
Parere: pacientka se dostavila bez doporučení, neboť se o možnosti lymfologické péče dozvěděla na internetu. Fotokopie kompletní zdravotní dokumentace přinesla hned při první návštěvě.
1. lymfologické vyšetření provedeno za 5 let od ukončení onkologické léčby druhého nádoru (do té doby v péči angiologa)
Lymfologické diagnóza: Kombinované otoky (sekundární lymfedém + phlebedém) dolních končetin více vlevo
Historie choroby: Onkologickou pacientkou je od roku 1999, kdy byla provedena úspěšná protinádorová léčba (parciální mastectomie a radioterapie) pro karcinom pravého prsu (atypicky medularní) bez závažnějších trvalých následků. Poté v roce 2002 byla provedena onkologická léčba, a to panhysterectomie a pelvická lymfadenectomie s následnou radioterapií pánve pro duplicitní karcinom endometria (adenokarcinom).
Komorbidita: již premorbidně měla varixy dolních končetin, které byly oboustranně vyoperovány, po operaci vývoj sekundárních varixů obou dolních končetin; Chronická žilní insuficience; Následně vznikla hluboká tromboflebitida pravé dolní končetiny; Coxarthrosa; Gonarthrosa bilat.; Po onkologické léčbě se objevovaly recidivující erysipely pravé dolní končetiny; Tromboflebitidy vlevo; M. hypertonicus; Lumbosakralgie; Polyneuropathie dolních končetin; Střevní divertikulitis; Struma nodosa eufunkční.
Původní léčba zavedená angiologem byla: venotonika, ošetřování dolních končetin lymfovenem bez poučení!!, bez autolymfodrenáže!!, bez bandáží!!, nevyhovující kompresivní podkolenky. Při této léčbě vznikl oboustranně výrazný tuhý otok vytlačený na periferii, vydrážděný hluboký žilní systém s chronickou flebitidou, omezená hybnost v kolenou, ponámahová dusnost, pacientka depresivní, celkově pohybově limitována. (Kl 60 - 70%).
Lymfologická léčba: pacientka je v naší péči již 17 měsíců, od počátku ona i její rodina velmi dobře spolupracuje, s efektem ukončila jednoměsíční intenzivní léčbu manuálními lymfodrenážemi, kompresívním přístrojem, bandážemi a cvičením, hmotnostní ztráta 17 kg. Naučila se správně používat lymfoven, autolymfodrenáž, dodržuje doporučený léčebný režim. Má zavedenou udržovací lymfologickou léčbu. I přes recidivu erysipelu i povrchové tromboflebitidy se lymfedém výrazně redukoval a tento stav trvá. Již může používat vedle bandáží i kompresívní punčochy, je významně pohyblivější.
Úroveň mezioborové spolupráce:
Nyní probíhá ku prospěchu nemocné dobrá spolupráce mezi praktickým lékařem a námi.
KAZUISTIKA č. 3:
žena narozena 1960, žije (2008)
Parere: pacientka byla poslána k lymfologickému vyšetření uroonkologem onkologického centra Masarykova onkologického ústavu Brno. Hned při 1. návštěvě lymfologa byla k dispozici zcela kompletní!! zdravotní dokumentace.
1. lymfologické vyšetření provedeno na základě podezření uroonkologa na vývoj lymfedému na levé dolní končetině při dispenzárním vyšetření, tedy v iniciálním stadiu.
Lymfologická diagnóza: Sekundární lymfedém levé dolní končetiny a mons pubis.
Historie choroby: Nikdy nebyla vážněji nemocná. V roce 1994 prodělala protinádorovou léčbu (operaci a radioterapii, a to zevní ozáření Mevatronem do výše Th 12 a uterovaginální ozáření 137Cs a 252Cf do LD 60 Gy v hypoxii. pro carcinoma cervicis uteri, jejímž výsledkem je fibrosa malé pánve, přechodně projevy strangulačního ileu, obstrukce močovodů více vlevo, postirradiační cystitida a fibrosa retroperitonea.
Tento stav si vyžádal provedení nejdříve oboustranné nefrostomie, po několika letech provedena plastika močového měchýře de novo a reimplantace močovodů. Pacientka před cca 2 roky začala pozorovat intermitentně otok levé dolní končetiny, při prvním vyšetření lymfologem objemový rozdíl mezi končetinami až 5 cm. Objektivně byl zachycen měkký otok celé levé dolní končetiny, mons pubis a hypogastria. Pohyby v kloubech končetin volné. Subjektivně má neklid v obou dolních končetinách, tupost v levé, změny čití.
Komorbidita: hyposiderémická anémie
Lymfologická léčba: bazální léčba: chladivé vodní obklady, speciální cvičení, trvalá zevní komprese - bandáže se zesílenou kompresí, kompresívní kalhotky, nyní již kompresívní punčochy, venotonikum. Dle vývoje stavu případně zintenzívníme léčbu manuálními lymfodrenážemi a kompresívním přístrojem. V péči lymfologa 7 měsíců. V současné době otok na levé dolní končetině prakticky vymizel. Subjektivně pociťuje úlevu.
Úroveň mezioborové spolupráce:
Od první návštěvy dosud probíhá kontinuální spolupráce, z níž pacientka, jak se zdá, dobře profituje.
DISKUZE:
Ačkoliv v poslední době prožívá lymfologie obrovský rozmach, specialisté jiných oborů nemají v povědomí kvalitní informace o možnostech této léčby - na jedné straně často očekávají nemožné, na druhé straně má obor lymfologie obrovské rezervy v možnostech zlepšení kvality života pacientů, pokud by byla použita správně a včas. Naše praktické zkušenosti potvrzují sdělení Navrátilové, Bendy a spol., že čím dříve započne léčba lymfedému, tím je úspěšnější.
O riziku vývoje následné malignity v terénu lymfedému jsme referovali v roce 2005. Ačkoliv jde o poměrně vzácnou komplikaci, měli by s možností jejího vývoje počítat zejména lymfologové a onkologové (Vítová a kol.).
ZÁVĚR:
Včasná lymfologická péče přináší:
Zdravotní péče soustředěná do center komplexní onkologické péče přináší pacientům maximální možnou dostupnost optimální léčby, v optimálním čase.
Lékaři aplikující protinádorovou terapii, ieiímž negativním vedlejším účinkem ie poškození lymfatického systému, bv měli včas přizvat do svého léčebného týmu lymfologa.
Literatura:
Kromě prokazatelného užitku protinádorové léčby je nutno počítat s řadou nežádoucích účinků, jež často trvale poškozují organismus onkologicky nemocného a významně zhoršují kvalitu jeho dalšího života. U části z nich jsou známy léčebné způsoby, jak minimalizovat jejich vliv, ať už jde o aplikaci farmakoterapie, používání kompenzačních zdravotnických pomůcek nebo dodržování speciálních léčebných a rehabilitačních režimů.
Jedním z takových závažných nežádoucích účinků je lymfedém, a to tzv. sekundární lymfedém. Příčinou jeho rozvoje u onkologického pacienta je trvalé zničení větší, či menší části lymfatickeho systému (lymfatickych cév a uzlin). Nejde tedy o pouhou funkční nedostatečnost systému, ale většinou chybí významná část jeho organické podstaty.
CÍL:
Naše sdělení má za cíl poukázat na benefit pro kvalitu života onkologických pacientů, který je výsledkem včasné a kvalitní komunikace mezi specialisty v oboru onkologie a lymfologem.
PATOLOGICKÁ ANATOMIE A FYZIOLOGIE LYMFEDÉMU:
Lymfedém znamená přítomnost nadměrného množství tekutiny s vysokým obsahem bílkovin v mezibuněčném prostoru. Je způsoben zmenšenou transportní kapacitou lymfatickeho systému v postižené oblasti. Přítomnost abnormálního množství bílkovin v mezibuněčném prostoru vede k chronickému zánětu a přestavbě normální tkáně ve vazivo.
Plně rozvinutý lymfedém je charakterizován jako tuhý, bledý a pružný otok, který je špatně stlačitelný.
Příčinou primárního lymfedému je vrozená nedostatečnost lymfatickeho systému. Sekundárnímu lymfedému předcházejí opakované záněty, úraz, chirurgické odstranění byť jen jedné lymfatické uzliny (z důvodů diagnostických), protinádorová léčba (chirurgické odstranění malignity včetně lymfatickych uzlin, radioterapie), infiltrace lymfatických cest nádorovým procesem. Může vzniknout i s významným časovým odstupem od působení vyvolávající příčiny. V praxi se setkáváme s kombinacemi primárního a sekundárního lymfedému, lymfedému s městnavými otoky při žilní, kardiální a renální nedostatečnosti, hypothyreose, neuropathiích, apod.
Pro léčbu lymfedému je optimální komplexní přístup - kombinace manuálních lymfodrenáží, přístrojové kompresívní léčby, zevní komprese (bandážemi, návleky) a speciálního cvičení. Uvedená specializovaná léčba přináší nejen zvýšení transportní kapacity lymfatického systému, ale i jeho stimulaci.
Farmakoterapie (proteolytickými enzymy nebo venotoniky) má pouze podpůrný význam. (Léčba diuretiky je prakticky neúčinná, může za určitých okolností korigovat pouze městnavou složku kombinovaných otoků při kardiální či renální nedostatečnosti.)
Neléčený lymfedém je velmi rizikový terén pro vznik poměrně častých dalších závažných komplikací (zejména infekčních) jako erysipel, herpes zoster, ale i vzácnějších - následných malignit (lymfangiosarkom).
VLASTNÍ POZOROVÁNÍ:
Stimulem k prezentaci této problematiky byla opakovaná praktická zkušenost z naší ambulance léčby lymfedému, kdy jsou posíláni lymfologovi k provedení „zázračných lymfodrenáží" odborníky, léčícími onkologicky nemocné, pacienti téměř v terminálním stadiu onemocnění, špatně pohybliví, s tuhými otoky do poloviny těla. Snad aby jim dali poslední naději, snad aby je definitivně předali jinému lékaři - a bez zdravotní dokumentace. U takových případů je téměř pravidlem velmi špatná i další spolupráce mezi nimi a lymfologem. Z celé řady podobných případů předkládáme tři. Těch úspěšně léčitelných je pak bohužel menšina. A to i přes současný obrovský rozvoj lymfologie.
KAZUISTIKAč.1:
muž, narozen 1941, zemřel (březen) 2008
Parere: praktická lékařka žádá o provedení lymfodrenáží u pacienta po operaci pro ca močového měchýře s následnou lymfostázou - bez jakékoliv další dokumentace!!
1.lymfologické vyšetření provedeno za cca 1,5 roku po skončení onkologické léčby
Lymfologická diagnóza: Smíšené otoky (phlebedém a převažující sekundární lymfedém) obou dolních končetin, genitálií, mons pubis, hýždí a dolní poloviny břicha.
Historie choroby: (informace byly získány z anamnézy, z dodatečně doložené neúplné zdravotní dokumentace a vlastního monitoringu zdravotního stavu pacienta):
Nebýval nikdy vážněji nemocen, ve svých 63 letech (leden 2005) se začal léčit na urologickém oddělení okresní nemocnice pro recidivuiící uroteliální karcinom močového měchvře T4 N2 MO. ar. 2-4. opakovanými chirurgickými výkony, na závěr provedena radikální cystectomie Indiana Pouche, při níž byl vytvořen rezervoár na moč s urostomií pod pupkem. Pacient ho sám pravidelně vyprazdňoval cévkováním.
Komorbidita: Benigní hyperplázie prostaty; M. hypertonicus; Varices cruris bilat. (tyto již přítomny premorbidně); Phlebotrombosa pravé dolní končetiny (říjen 2005)-warfarinizace do března 2007; Chronická anémie
Otoky dolních končetin mírnějšího stupně měl od počátku léčby, (Wobenzym bez efektu). Dle dopplero-metrického vyšetření hlubokého žilního systému (březen 2006) zjištěna porucha drenáže v oblasti pravého lýtka, proximálně drenáž volná, insuficience chlopní v třísle.
Cca 4-6 týdnů před 1.návštěvou lymfologa došlo k výraznému narůstání a manifestaci otoků dolních končetin, pohlavních orgánů až do pasu. Pacient negativně vnímal rychlý nárůst otoků, výrazné paresthézie v dolních končetinách a celkové zhoršení pohyblivosti. (Zavedená léčba: Prestarium, Venoruton, Godasal).
Lymfologická léčba: ihned po vyšetření byla u pacienta zavedena bazální lymfologicka léčba (zevní komprese celých dolních končetin do pasu pomocí bandáží se zesílenou kompresí a kompresívních kalhot, speciální cvičení).
Vzhledem k relativně dobré pohyblivosti pacienta (Kl 80%) se zpočátku (cca 6 týdnů) jevil stav velmi optimisticky: došlo k změknutí otoku, na periferii se končetiny objemově redukovaly o 1-3 cm, zlepšila se pohyblivost v kloubech dolních končetin. Pak začal otok stagnovat, přibylo ho v oblasti genitálií a drobná nekróza na 2. prstu pravé dolní končetiny.
Bezprostředně po první manuální lymfodrenáži pacient pocítil významnou úlevu, neboť mu bylo oddrenážovány cca 2 l tekutin, reziduální otok byl měkký. Další drenáže nemohly být prováděny, neboť mu do druhého dne otekla pravá horní končetina. Při ultrazvukovém vyšetření byla zjištěna zvětšená axillární uzlina a exstirpována. Histologicky šlo o metastázu původního uroteliálního karcinomu močového měchýře. Během cca 14denní hospitalizace na klinice komplexní onkologické péče Masarykova onkologického ústavu stav rychle progredoval (oboustranný fluidothorax, subileosní stav, dle PET/CT známky recidivy nádoru v pánvi a na kličkách střev, progrese otoků na periferii), během několika dní pacient umírá na nádorovou generalizaci.
Úroveň mezioborové spolupráce:
- Zdravotní stav měl být konzultován s lymfologem velmi časně po provedení radikální chirurgické operace, zvláště pak proto, že u pacienta proběhla břišní operace s rozsáhlým poškozením lymfatického systému, měl premorbidně varixy dolních končetin a prodělal phlebotrombosu. Nikdo tuto možnost nezvážil.
- Dispenzární prohlídky na periferní urologické ambulanci neměly kompletní náplň, tudíž nebylo možno správně odhadnout stav onemocnění a tomu přizpůsobit další léčbu lymfologickou i onkologickou. (Pacient dispenzarizován ambulantním urologem v jiném menším městečku. Lékař neměl uzavřenou smlouvu se zdravotní pojišťovnou pacienta, takže od operace více než 2 a roku nebylo provedeno kontrolní CT břicha. Bylo provedeno jen vyšetření tumorových markerů, o nichž se tento lékař písemně vyjádřil, že klesají, tudíž je pacientův stav po onkologické stránce stabilizován.
- S pacientem měla být dodána k prostudování nejlépe již při první návštěvě lymfologa kompletní zdravotní dokumentace.
- Plánovaná intenzívní léčba manuálními lymfodrenážemi a kompresívním přístrojem se zpozdila o několik měsíců. Ošetřující uroonkolog nebyl schopen vydat jednoznačné vyjádření, zda je onkologické onemocnění stabilizováno nebo progreduje, a muselo být žádáno pro srovnání doplnění kontrolního CT na původním pracovišti.
- Kontrolní CT břicha k zhodnocení stavu před intenzívní lymfologickou léčbou muselo být několikrát urgováno, stejně tak jeho výsledek. Existuje vážné podezření, že nebylo kvalitně provedeno, neboť výsledek byl hodnocen jako negativní - „bez známek nádorové recidivy!", tudíž lymfologická léčba mohla být zintenzivněna.

KAZUISTIKA č.2:
žena narozena 1938, žije (2008)
Parere: pacientka se dostavila bez doporučení, neboť se o možnosti lymfologické péče dozvěděla na internetu. Fotokopie kompletní zdravotní dokumentace přinesla hned při první návštěvě.
1. lymfologické vyšetření provedeno za 5 let od ukončení onkologické léčby druhého nádoru (do té doby v péči angiologa)
Lymfologické diagnóza: Kombinované otoky (sekundární lymfedém + phlebedém) dolních končetin více vlevo
Historie choroby: Onkologickou pacientkou je od roku 1999, kdy byla provedena úspěšná protinádorová léčba (parciální mastectomie a radioterapie) pro karcinom pravého prsu (atypicky medularní) bez závažnějších trvalých následků. Poté v roce 2002 byla provedena onkologická léčba, a to panhysterectomie a pelvická lymfadenectomie s následnou radioterapií pánve pro duplicitní karcinom endometria (adenokarcinom).
Komorbidita: již premorbidně měla varixy dolních končetin, které byly oboustranně vyoperovány, po operaci vývoj sekundárních varixů obou dolních končetin; Chronická žilní insuficience; Následně vznikla hluboká tromboflebitida pravé dolní končetiny; Coxarthrosa; Gonarthrosa bilat.; Po onkologické léčbě se objevovaly recidivující erysipely pravé dolní končetiny; Tromboflebitidy vlevo; M. hypertonicus; Lumbosakralgie; Polyneuropathie dolních končetin; Střevní divertikulitis; Struma nodosa eufunkční.
Původní léčba zavedená angiologem byla: venotonika, ošetřování dolních končetin lymfovenem bez poučení!!, bez autolymfodrenáže!!, bez bandáží!!, nevyhovující kompresivní podkolenky. Při této léčbě vznikl oboustranně výrazný tuhý otok vytlačený na periferii, vydrážděný hluboký žilní systém s chronickou flebitidou, omezená hybnost v kolenou, ponámahová dusnost, pacientka depresivní, celkově pohybově limitována. (Kl 60 - 70%).
Lymfologická léčba: pacientka je v naší péči již 17 měsíců, od počátku ona i její rodina velmi dobře spolupracuje, s efektem ukončila jednoměsíční intenzivní léčbu manuálními lymfodrenážemi, kompresívním přístrojem, bandážemi a cvičením, hmotnostní ztráta 17 kg. Naučila se správně používat lymfoven, autolymfodrenáž, dodržuje doporučený léčebný režim. Má zavedenou udržovací lymfologickou léčbu. I přes recidivu erysipelu i povrchové tromboflebitidy se lymfedém výrazně redukoval a tento stav trvá. Již může používat vedle bandáží i kompresívní punčochy, je významně pohyblivější.
Úroveň mezioborové spolupráce:
Nyní probíhá ku prospěchu nemocné dobrá spolupráce mezi praktickým lékařem a námi.
KAZUISTIKA č. 3:
žena narozena 1960, žije (2008)
Parere: pacientka byla poslána k lymfologickému vyšetření uroonkologem onkologického centra Masarykova onkologického ústavu Brno. Hned při 1. návštěvě lymfologa byla k dispozici zcela kompletní!! zdravotní dokumentace.
1. lymfologické vyšetření provedeno na základě podezření uroonkologa na vývoj lymfedému na levé dolní končetině při dispenzárním vyšetření, tedy v iniciálním stadiu.
Lymfologická diagnóza: Sekundární lymfedém levé dolní končetiny a mons pubis.
Historie choroby: Nikdy nebyla vážněji nemocná. V roce 1994 prodělala protinádorovou léčbu (operaci a radioterapii, a to zevní ozáření Mevatronem do výše Th 12 a uterovaginální ozáření 137Cs a 252Cf do LD 60 Gy v hypoxii. pro carcinoma cervicis uteri, jejímž výsledkem je fibrosa malé pánve, přechodně projevy strangulačního ileu, obstrukce močovodů více vlevo, postirradiační cystitida a fibrosa retroperitonea.
Tento stav si vyžádal provedení nejdříve oboustranné nefrostomie, po několika letech provedena plastika močového měchýře de novo a reimplantace močovodů. Pacientka před cca 2 roky začala pozorovat intermitentně otok levé dolní končetiny, při prvním vyšetření lymfologem objemový rozdíl mezi končetinami až 5 cm. Objektivně byl zachycen měkký otok celé levé dolní končetiny, mons pubis a hypogastria. Pohyby v kloubech končetin volné. Subjektivně má neklid v obou dolních končetinách, tupost v levé, změny čití.
Komorbidita: hyposiderémická anémie
Lymfologická léčba: bazální léčba: chladivé vodní obklady, speciální cvičení, trvalá zevní komprese - bandáže se zesílenou kompresí, kompresívní kalhotky, nyní již kompresívní punčochy, venotonikum. Dle vývoje stavu případně zintenzívníme léčbu manuálními lymfodrenážemi a kompresívním přístrojem. V péči lymfologa 7 měsíců. V současné době otok na levé dolní končetině prakticky vymizel. Subjektivně pociťuje úlevu.
Úroveň mezioborové spolupráce:
Od první návštěvy dosud probíhá kontinuální spolupráce, z níž pacientka, jak se zdá, dobře profituje.
DISKUZE:
Ačkoliv v poslední době prožívá lymfologie obrovský rozmach, specialisté jiných oborů nemají v povědomí kvalitní informace o možnostech této léčby - na jedné straně často očekávají nemožné, na druhé straně má obor lymfologie obrovské rezervy v možnostech zlepšení kvality života pacientů, pokud by byla použita správně a včas. Naše praktické zkušenosti potvrzují sdělení Navrátilové, Bendy a spol., že čím dříve započne léčba lymfedému, tím je úspěšnější.
O riziku vývoje následné malignity v terénu lymfedému jsme referovali v roce 2005. Ačkoliv jde o poměrně vzácnou komplikaci, měli by s možností jejího vývoje počítat zejména lymfologové a onkologové (Vítová a kol.).
ZÁVĚR:
Včasná lymfologická péče přináší:
- zlepšení kvality života onkologických pacientů,
- prevenci komplikujících zánětlivých onemocnění typu erysipelu, tromboflebitid,
- prevenci, případně včasný záchyt, následných malignit typu lymfangiosarkomu v terénu sekundárního lymfedému.
Zdravotní péče soustředěná do center komplexní onkologické péče přináší pacientům maximální možnou dostupnost optimální léčby, v optimálním čase.
Lékaři aplikující protinádorovou terapii, ieiímž negativním vedlejším účinkem ie poškození lymfatického systému, bv měli včas přizvat do svého léčebného týmu lymfologa.
Literatura:
- Benda K. a kol.: Lymfedém - komplexní fyzioterapie,
lymfodrenáže a doplňující léčebná péče. NCO NZO Brno,
2007.
- Chen K. T. et al.: Angiosarcoma in postsurgical lymphedema. An
unusual occurrence in a man. Am. J. Dermatopathol. 1991 Oct; 13(5):
pp. 488-492.
- Kompresivní terapie. Užití kompresivní terapie ve flebologii,
s. 4 - 18. Užití kompresivní terapie v lymfologii, s. 20-45.
Edukační materiál Lohmann Rauscher.
- Navrátilová Z.: Lymfedém a jeho léčba. Edukační materiál,
Servier 2004, s. 3 - 9.
- Vítová V. a kol.: Lymfedem a následná malignita. Edukační sborník, XXIX. Brněnské onkologické dny, květen 2005, s. 239-241.
Datum přednesení příspěvku: 10. 10. 2008
