Konference: 2004 VII. setkání Klubu mladých onkologů
Kategorie: Radioterapie
Téma: Konference bez tematických celků
Číslo abstraktu: 09
Autoři: MUDr. Hana Perková; prof. MUDr. Renata Soumarová, Ph.D., MBA
Karcinom čípku děložního
- Druhé nejčastější gynekologické nádorové onemocnění
- Hlavní rizikový faktor HPV typ 16,18 (integrace DNA viru do genomu buňky, potlačení antiproliferačních mechanismů-p 53, pRb)
- Časné příznaky onemocnění lze detekovat pomocí prebioptických vyšetření (kolposkopie,OC)
- Po období mikroinvazivního růstu se šíří lokální progresí do děložního těla, pochvy a parametrií
- Metastazuje lymfatickou cestou, vzácně hematogenně
TNM klasifikace
- TX primární nádor nelze hodnotit
- T0 bez známek primárního nádoru
- Tis karcinom in situ (preinvazivní karcinom)
- T1 karcinom čípku ohraničený na dělohu ( šíření na tělo děložní se nezohledňuje)
- T1 invazivní karcinom diagnostikovaný pouze mikroskopicky. Všechny makroskopicky viditelné léze – byť jen se superficiální invazí – jsou T1b/stadium IB
- T1a1 stromální invaze ne větší než 3 mm do hloubky a horizontální šíření 7 mm nebo méně
- T1a2 stromální invaze více než 3 mm, ale ne více než 5 mm s horizontálním šířením 7 mm nebo méně
- T1b klinicky viditelná léze omezená na čípek nebo mikroskopická léze větší než T1a2/IA2
- T1b1 klinicky zřetelná léze 4 cm nebo méně v největším rozměru
- T1b2 klinicky zřetelná léze větší než 4 cm v největším rozměru
- T2 karcinom čípku se šíří mimo dělohu, ale ne až ke stěně pánevní a ne do dolní třetiny pochvy
- T2abez šíření do parametrií
- T2b se šířením do parametrií
- T3nádor čípku se šíří ke stěně pánevní a/nebo se šíří na dolní třetinu pochvy a/nebo způsobuje hydronefrózu či afunkci ledviny
- T3a nádor postihuje dolní třetinu pochvy, bez šíření ke stěně pánevní
- T3b šíří se ke stěně pánevní a/nebo způsobuje hydronefrózu či afunkci ledviny
- T4 nádor postihuje sliznici močového měchýře nebo rekta a/nebo se šíří mimo malou pánev
TNM klasifikace II
- NX regionální mízní uzliny nelze hodnotit
- N0 v regionálních mízních uzlinách nejsou metastázy
- N1 metastázy v regionálních mízních uzlinách
- MX vzdálené metastázy nelze hodnotit
- M0 nejsou vzdálené metastázy
- M1 vzdálené metastázy
- pTNM PATOLOGICKÁ KLASIFIKACE
- Kategorie pT, pN a pM odpovídají kategoriím T, N a M
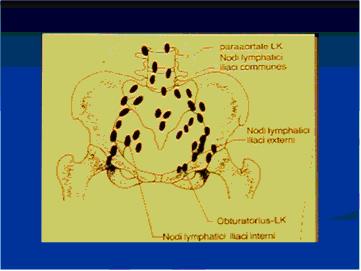
- pN0 histologické vyšetření vzorků z pánevní lymfadenektomie má standardně zahrnovat 10 a více mízních uzlin (regionální LU: paracervikální, parametriální, obturatorní, zevní a společné ilické, presakrální, sakrální)
Základní histologické typy
- spinocelulární karcinom (85-90%)
rohovějící
nerohovějící - adenokarcinom papilárně serózní, mucinózní, endometrioidní, adenoskvamózní, karcinoid, mezonefrický adenokarcinom, karcinom z jasných buněk, malobuněčný karcinom atd.
- ostatní : melanoma malignum , smíšený mezenchymální tumor, atd.
Prognostické faktory
- Klinický staging
- Velikost nádoru
- Grading, cévní a lymfatická invaze
- Histologický typ (malobuněčný +clear cell karcinom)
- Charakter růstu (endocervikálně infiltrativně rostoucí- šíření do parametrií a LU)
- Celkový stav pacientky, interkurence
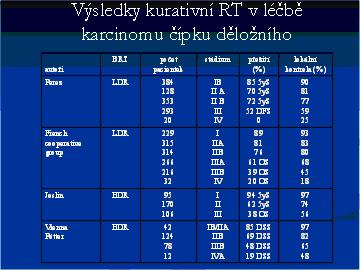
Pětileté přežití
80-85 % stádium I
50-60 % stádium II
30-40 % stádium III
17 % stádium IVa
9,4 % stádium IVb
Terapie
- stadium Ia 1
chir. léčba
v případě kontraindikace chir. léčby RT - stadium Ia 2, Ib 1 chir. léčba – radikální – Wertheimova
operace, LARVH
event. RT v případě kontraindikace - stadium Ib 2, IIa
chir. léčba – radikální- Wertheimova operace
event. RT (kombinace zevní RT-TRT + brachyterapie-BRT)
event. konkomitantní CHT-RT (TRT + BRT)
všechny 3 možnosti mají v současnosti srovnatelné léčebné výsledky, důležitým prognostickým faktorem je velikost léze - stadium IIB, IIIA, IIIB
kurativní radioterapie – kombinace zevní RT a brachyterapie
konkomitantní CHT-RT (TRT + BRT)
Chirurgická terapie - kl. st. I, IIa
- Výkony zachovávající fertilitu ženy – konizace, supravaginální amputace čípku či tracheloplastika +/- laparoskop. LYE u mladých žen se zájmem o graviditu
- odstranění léze in sano
- jednoznačné histologické vyšetření
- fyziologický nález na děloze a adnexech
- další follow-up pacientky
- Radikální hysterektomie abdominální dle Wertheima, +/- adnexektomie + systematická pánevní lymfadenektomie +/- PA lymfadenektomie
- LARVH dle Schauty
Radioterapie- kl. st. IIb a III
- Základní léčebná metoda pokročilých nádorů děložního čípku
- Účinnost je limitována řadou biologických faktorů
- radiorezistence způsobená hypoxií buněk
- primární radiorezistence nádorových buněk- adenoca
- reparační schopnost postradiačně poškozených buněk
- akcelerace buněčné repopulace v období mezi jednotlivými frakcemi
- záření nutnost dosažení dávky v tumoru 80-90 Gy
Kurativní radioterapie
- Kombinace zevní RT s brachyterapií
- eskalace dávky v centrální části pánve Samostatná zevní RT výjimečně
- u pokročilých stadií onemocnění– T4a
- v případě abnormálních anatomických poměrů neumožňujících uterovaginální aplikaci
- v případě absolutní kontraindikace i ke krátkodobému výkonu v celkové anestezii.
Konkomitantní podání RT/CHT
Výhody souběžného podání:
vzájemné ovlivnění obou modalit – potenciace lokálního účinku,
ovlivnění MTS rozsevu
absence časové prodlevy zabraňující vzniku zkřížené rezistence,
nedochází k oddalování léčby v důsledku toxicity podané
chemoterapie- !!! opt. doba léčby max. 6-8 týdnů
1999 - výsledky pěti randomizovaných studií
(3x terapie inoperabilních , 2x terapie operabilních nádorů
děložního čípku)
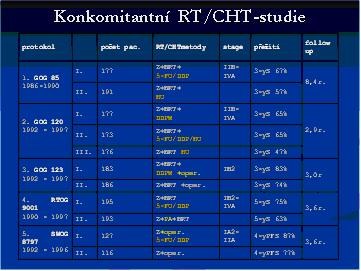
RT/CHT studie závěr
- období bez příznaků onemocnění (DFI) bylo signifikantně delší u skupin s aplikovanou cisplatinou
- snížení úmrtnosti o 30-50 % ve sledovaných skupinách
- kombinace dvou a více cytostatik zvyšuje toxicitu a neprokázala se jako efektivnější
- 2001 – metaanalýza 19 studií- RT/CHT zlepšila přežití o 12 %
- 2002- kanadská metaanalýza studií s cDDP- zlepšené přežití o 11%
konkomitantní chemoradioterapie s cisplatinou podanou souběžně s RT
1x týdně je považována za současný léčebný standard u pokročilých
forem onemocnění, vlivem zejména na lokální kontrolu onemocnění
signifikantně prodlužuje dobu přežití
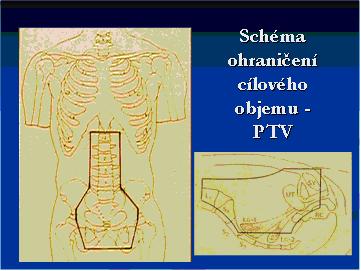
Zevní radioterapie
Zevní radioterapii plánujeme s pomocí plánovacího CT a 3D plánovací
konzoly konformně dle průběhu LU
PTV (plánovací cílový objem) : malá pánev
dolní okraj - sedací hrboly, minimálně pod foramina
obturatoria
horní okraj - L4/5
přední - přední okraj symfýzy včetně zevních ilických LU
zadní - včetně S2, okraj tu s lemem
laterálně - 1,5-2cm vně kostěného okraje pánve v diameter
transversa
při postižení zevních ilických uzlin horní okraj pole dosahuje k L
3/4.
při postižení společných ilických uzlin či PA uzlin horní okraj
dosahuje k Th 12/L1.
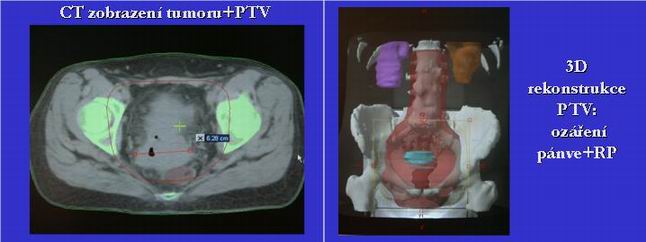
Zevní radioterapie- technika
- technika 4 polí – BOX
Výjimečně můžeme provést techniku 2 PP (AP/PA). - Zdroj lineární urychlovač s energií brzdného záření 18 MV
- Poloha pacientky na zádech / supinační / s rukama složenýma na prsou, příp. pokrčená podložená kolena, plný močový měchýř.
- ICRU bod
-pánev: v řezu odpovídajícímu středu kraniokaudálního rozměru PTV, 5cm laterálně od středu obrysu těla.
- PA uzliny: 0,5-1cm před předním okrajem obratle. Šířka pole AP/PA 6-8cm, šířka LL pole 5-7cm, nesmí být ozářena více jak polovina ledviny. V případě bulky masy 2cm lem - Kritické orgány
rektum, močový měchýř, tenké střevo. - Frakcionace
1,8-2,0 Gy/frakci, 5 frakcí týdně
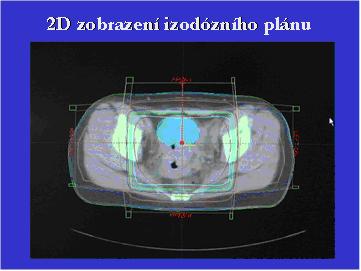
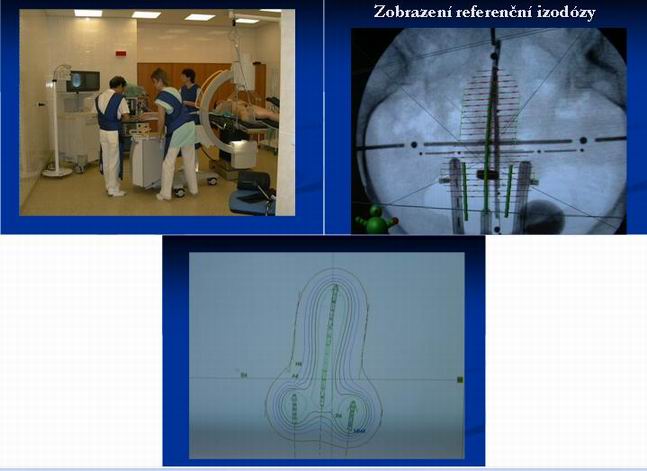
Brachyterapie
Umožní eskalaci dávky v tumoru při únosném ozáření kritických
orgánů
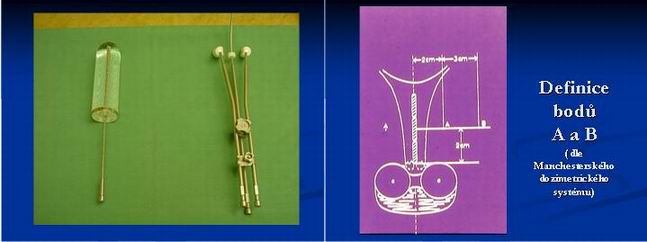
- uterovaginální aplikace /UVAG/-
zavedení uterinní sondy do dutiny děložní a ovoidů do poševních kleneb - cílový objem - celá děloha, čípek a vaginální klenby
- dávka se určuje v bodě A a B dle ICRU REPORTU 38/1985. Určuje se též dávka v kontrastně označených kritických orgánech – rektu a moč. měchýři (maximálně 70-80% dávky v bodě A, R 75 Gy, MM 80Gy)
Trendy v BRT
- Využití moderních zobrazovacích metod – CT, MRI, CT/PET
- Konformní BRT – přizpůsobení dávkové distribuce cílovému objemu
- Postupný ústup od vyjadřování dávky dle klasických dozimetrických systémů
- Nutnost nových doporučení
- Využívání automatických afterloadingů s vysokým dávkovým příkonem (HDR)
Technika afterloading
= dodatečné zavedení zdroje záření do dutých aplikátorů umístěných
v tělesných dutinách nebo tkáních
1. Fáze neaktivní: zavedení aplikátorů, kontrastních maket, ověření
umístění (RTG simulátor, C rameno,CT..), kalkulace dávkové
distribuce, event.úprava polohy aplikátoru
2. Fáze aktivní: zavedení zářiče z ochranného kontejneru do
aplikátoru (manuálně, automaticky pomocí táhla nebo
pneumaticky)
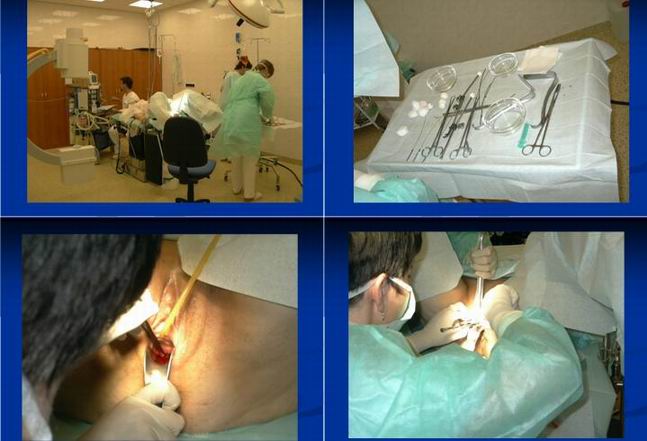
Výhody afterloadingu
- zdravotnický personál není v blízkosti pacienta při zavádění zářičů
- při ověřování pozice aplikátoru pacient “nezáří”
- lékař – operatér má více času a klidu při zavádění neaktivních aplikátorů
- možnost fixace a zajištění pevné pozice aplikátoru
- omezení možnosti ztráty zářičů
- možnost provedení korekce umístění aplikátoru
- upravení dávkové distribuce

Automatický afterloading – rozdělení přístrojů
- s vysokým dávkovým příkonem nad 12 Gy/hod
HDR- zdroj záření Iridium 192 o vysoké aktivitě - s nízkým dávkovým příkonem do 2 Gy/hod LDR- zdroj Cesium 137 se středním dávkovým příkonem 2-12Gy/hod MDR- zdroj nejčastěji Cesium 137
- přístroje s pulsním dávkovým příkonem PDR
VÝHODY HDR APLIKACE
- Délka ozáření několik minut –
lepší fixace aplikátorů - větší komfort pro pacienta
- neměnná poloha pacientky i aplikátoru
- přesnější rozložení dávky
- možnost ambulantní léčby
- větší využití přístroje
Nežádoucí účinky RT
Akutní:
poradiační enteritida, cystida, proktitida
Pozdní:
vezikální a rektální ulcerace či píštěle
fibróza parametrií a lymfedém DKK
sekundární malignity
Indikace adjuvantní radioterapie
Při kombinaci se zvyšuje toxicita léčby
Indikována výjimečně v případě nepříznivých faktorů:
- pozitivní uzliny při radikální operaci ( ozařovat o etáž výše, resp. vždy PA uzliny)
- neadekvátní operace od T1b1 výše – tj. s výsledkem pNX
- u pTlb1 s infiltrací více než 2/3 stromatu hrdla děložního
- u objemných pT1b2, T2a
- angioinvaze
- těsné či pozitivní okraje manžety poševní
- u T vyššího stádia než pT2a- postižení parametrií
Sníží se % lokálních recidiv bez vlivu na OS
Paliativní radioterapie
Individuální přístup
st. IVa, b zevní RT event. kombinace s BRT dle stavu
pacientky
u pac. s velmi vážnými vedl. onemocněními ozáření pánve dávkou 50
Gy
event. ozáření meta ložisek
Závěr
Radioterapie má své nezastupitelné místo v léčbě cervikálního
karcinomu. Je metodou volby v léčbě onemocnění od stádia T2b .
Kombinace radioterapie s chemoterapií (konkomitantní aplikace)
signifikantně zlepšuje výsledky léčby pokročilých cervikálních
karcinomů.
Datum přednesení příspěvku: 12. 6. 2004
