Konference: 2007 XIV. Jihočeské onkologické dny
Kategorie: Maligní lymfomy a leukémie
Téma: Postery
Číslo abstraktu: 032p
Autoři: doc. MUDr. Tomáš Papajík, CSc.; MUDr. Zuzana Kubová; MUDr. Jana Vondráková, Ph.D.; MUDr. Luděk Raida, Ph.D.; prof. MUDr. Edgar Faber, CSc.; prof. MUDr. Vít Procházka, Ph.D.; MUDr. Ivana Skoumalová; Mgr. Lenka Kučerová; RNDr. Jiří Jarkovský, Ph.D.; Prof. RNDr. Ladislav Dušek, Ph.D.; prof. MUDr. Karel Indrák, DrSc.
Přežití nemocných v pokročilém stádiu difúzního B-velkobuněčného lymfomu (DLBCL) s kumulací nepříznivých prognostických faktorů zůstává při konvenčně dávkované terapii výrazně kratší než u pacientů v časných stádiích choroby bez přítomnosti rizikových znaků. I přes léčebné pokroky po zavedení rituximabu do první linie terapie je tento rozdíl stále patrný. Také nemocní, jež mají při diagnóze lymfomu velkou nádorovou masu a úvodním režimem léčby nedosáhnou kompletní remise (CR), mají prognózu velmi vážnou a i přes často podanou záchranou terapii je jejich přežití ve srovnání s nemocnými v kompletní remisi zkráceno. Nadějí na zlepšení osudu těchto skupin nemocných představuje vysoce dávkovaná terapie s autologní transplantací krvetvorných buněk (AT), je-li podána po dostatečné úvodní redukci nádoru (v 1. CR nebo 1. parciální remisi - PR) nezkráceným léčebným režimem. Tuto skutečnost potvrdily publikované výsledky randomizovaných studií (Haioun 2000, Milpied 2004), které prokázaly jasný přínos vysoce dávkované terapie (HDT) s AT u rizikových nemocných s DLBCL. I v éře imunochemoterapie se zdá, že HDT s AT budou mít stále své místo v léčbě nemocných s DLBCL (Cortelazzo 2005, Vitolo 2006), a to jak u primárně léčených, tak i u relabovaných forem choroby.
Cílem naší práce bylo retrospektivně zhodnotit zkušenosti s HDT a AT u nemocných transplantovaných s pokročilým a rizikovým DLBCL v 1.CR a u nemocných v 1.PR na Hemato-onkologické klinice FN Olomouc (HOK FNO).
Pacienti a metody
Od května 1999 do července 2006 bylo na HOK FNO
transplantováno 55 nemocných s histologicky konfirmovanou
diagnózou DLBCL, kteří prvotní léčbou dosáhli CR nebo PR choroby. V
souboru bylo 29 žen a 26 mužů, medián věku byl 41 let (rozmezí
19-62 let). 29 pacientů mělo diagnózu centroblastického či
imunoblastického lymfomu, 17 pacientů mediastinální (thymický)
DLBCL, 7 nemocných mělo popsán DLBCL bohatý na T-lymfocyty a 2
pacienti plasmablastický DLBCL. K diagnostice vzorků byl použit
panel imunohistochemických protilátek anti-CD20, CD79a, CD5, CD3,
bcl-2 a Ki-67.
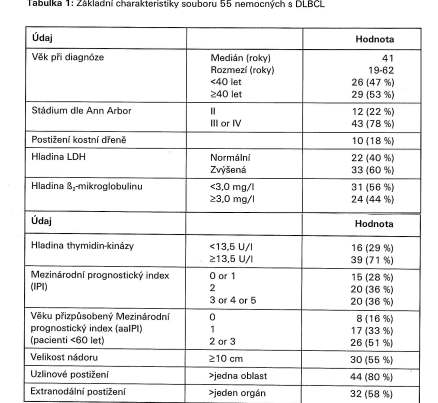
Základní charakteristiky souboru nemocných
ukazuje tabulka (Tab. 1).
Tabulka 1: Základní charakteristiky souboru 55 nemocných
s DLBCL
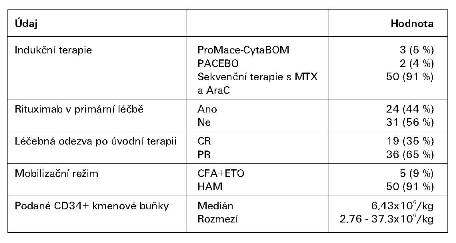
Primární léčba nemocných, mobilizační režim a
množství převedených kmenových buněk (CD34+) při AT ukazuje tabulka
(Tab. 2).
Tabulka 2: Charakteristiky a výsledky primární léčby 55
nemocných s DLBCL, mobilizační režim a množství převedených
kmenových buněk při AT
Všichni nemocní absolvovali přípravný režim BEAM
(BCNU 300 mg/m2, etoposide 200 mg/m2,
cytosine arabinoside 200 mg/m2, and melphalan 140
mg/m2) a v den 0 převod autologních kmenových buněk
v podmínkách reverzní izolace.
Výsledek léčby (HDT a AT) byl hodnocen v den
+100 po převodu kmenových buněk. K hodnocení byla použita konvenční
kritéria léčebné odpovědi (Cheson 1999).
Statistická analýza byla provedena výpočtem
pravděpodobnosti přežití metodou dle Kaplan-Meiera, k zjištění
rozdílů přežití mezi zkoumanými kategoriemi byl aplikován log-rank
test. Statistická významnost jednotlivých faktorů pro přežití a 95%
interval spolehlivosti byly propočítány podle Coxova modelu. Při
hodnocení byly použity programy Statistica for Windows 7.1
(StatSoft Inc., 2005) and SPSS 12.0.1 (SPSS Inc., 2003).
Výsledky
Interval mezi diagnózou a HDT s AT byl v mediánu
7 měsíců (5-18 měsíců). 100 dnů po AT splnilo 38 pacientů (69%)
kritéria CR, 12 pacientů (22%) dosáhlo nepotvrzené CR (CRu) a 4
pacienti (7%) byli i nadále hodnoceni v PR. 20 nemocných, kteří
dosáhli po úvodní léčbě PR bylo po AT hodnoceno jako CR, 12 další
bylo překlasifikováno z PR do CRu. Radioterapie po AT byla
indikována u 9 pacientů, všichni měli v úvodu rozsáhlou masu
lymfomu. Medián sledování celého souboru nemocných je 42 měsíců
(10-100 měsíců) od diagnózy DLBCL. Žádný nemocný nezemřel v
důsledku toxicity HDT a AT, žádný z nemocných zatím neměl
diagnostikován druhotný nádor nebo myelodysplastický syndrom.
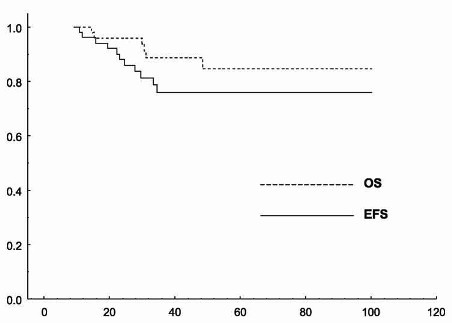
Pravděpodobnost 5letého přežití bez události
(EFS) všech 55 pacientů byla 76% (95% interval spolehlivosti /CI/
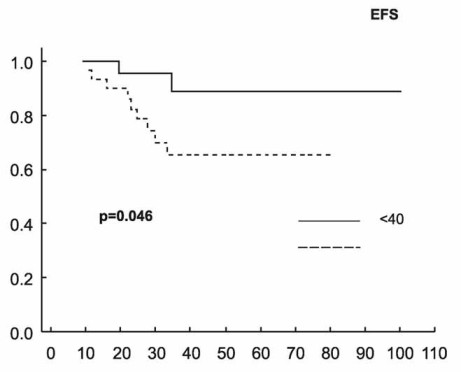
63% - 89%) (Graf 1). EFS se statisticky významně lišilo jen u
skupiny nemocných mladších a starších 40 let (p=0,046) (Graf 2).
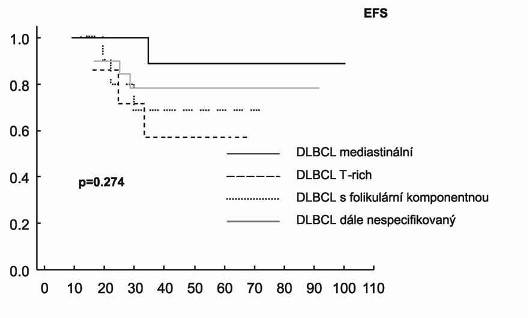
Univariantní analýza nepotvrdila, že ovlivnění EFS následnými
faktory: věk, pohlaví, podtyp DLBCL (Graf 3), LDH, B2M, s-TK, IPI
(Graf 4), aaIPI, úvodní léčba s nebo bez rituximabu a typem
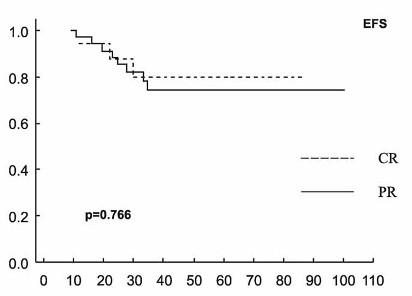
primární léčebné odpovědi (CR versus PR) (Graf 5).
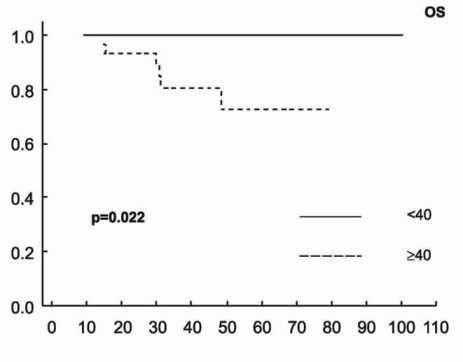
Pravděpodobnost 5letého celkového přežití (OS)
byla stanovena na 85% (95% CI, 73% to 97%) (Graf 1). OS se
statisticky významně lišilo jen u skupiny nemocných mladších a
starších 40 let (p=0,022) (Graf 2). Univariantní analýza
nepotvrdila ovlivnění OS žádným z následných faktorů: věk, pohlaví,
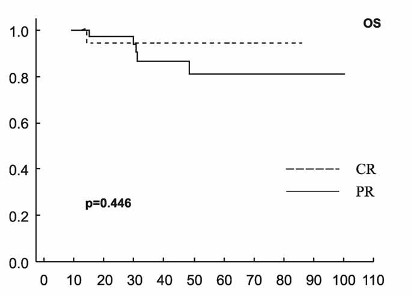
podtyp DLBCL (Graf 3), LDH, B2M, s-TK, IPI (Graf 4), aaIPI, úvodní
léčba s nebo bez rituximabu a typ primární léčebné odpovědi (CR
versus PR) (Graf 4).
11 nemocných (20%) relabovalo/progredovalo v
mediánu 23 měsíců od diagnózy (11-34 měsíců), resp. mediánu 11
měsíců od AT (rozmezí 3-27 měsíců). 7 nemocných zrelabovalo z CR, 2
nemocní z CRu, 1 nemocný progredoval z PR a 1 nemocná měla
diagnostikován relaps choroby před dnem 100 po AT (byla v CR po
indukční terapii). 6 relabovaných nemocných zemřelo (11% z celého
souboru), ve všech případech byla příčinou úmrtí progrese
lymfomu.
Závěr
Naše retrospektivní analýza potvrdila schůdnost,
bezpečnost a úspěšnost HDT a AT u rizikových nemocných s DLBCL v
1.CR choroby nebo u nemocných v 1. PR. Plná dávková intenzita
terapie před HDT a AT hraje stále zásadní roli a přidání rituximabu
do 1. linie léčby může dále zlepšit výsledky těchto dříve
prognosticky nepříznivých skupin nemocných.
Graf 1: Přežití bez události (EFS) a celkové přežití (OS) u
celé skupiny 55 pacientů s DLBCL
Graf 2. Přežití bez události (EFS) a celkové přežití (OS)
pacientů podle věku při diagnóze difúzního B-velkobuněčného lymfomu
(DLBCL)
Graf 3. Přežití bez události (EFS) a celkové přežití (OS)
pacientů podle variant a subtypů difúzního B-velkobuněčného lymfomu
(DLBCL)
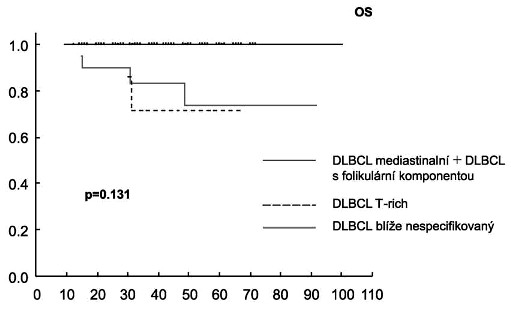
Graf 4. Přežití bez události (EFS) a celkové přežití (OS)
pacientů s difúzním B-velkobuněčným lymfomem (DLBCL) podle hodnot
Mezinárodního prognostického indexu (IPI)
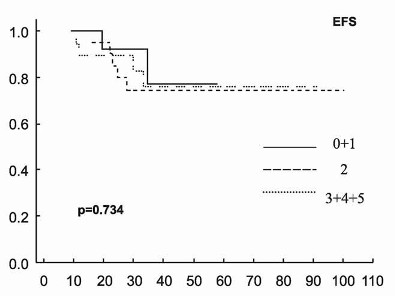
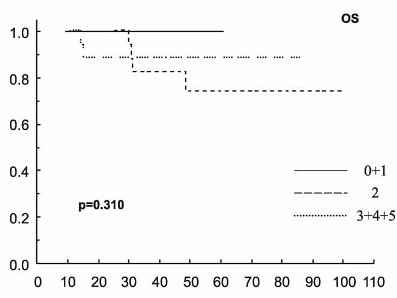
Graf 5. Přežití bez události (EFS) a celkové přežití (OS)
pacientů s difúzním B-velkobuněčným lymfomem (DLBCL) podle odpovědi
na primární terapii
Doporučená literatura
- Coiffier B., Gisselbrecht C., Herbrecht R., et al.: LNH-84: a
multicenter study of intensive chemotherapy in 737 patients with
aggressive malignant lymphoma. J. Clin. Oncol. 1988; 6: 1832 -
1837.
- Cortelazzo S., Rossi A., Carlotti E., et al.: The Addition of
Rituximab to High Dose Sequential Chemotherapy (HDS) Programs with
Autologous Transplantation Significantly Improves the Outcome of
Patients with Refractory or Relapsed B-Cell Non Hodgkin’s Lymphoma.
Blood 2005; 106: 2084a.
- Feugier P., Van Hoof A., Sebban C., et al.: Long-term results
of the R-CHOP study in the treatment of elderly patients with
diffuse large B-cell lymphoma: a study by the Groupe d’Etude des
Lymphomes de l’Adulte. J. Clin. Oncol. 2005; 23: 4117 -
4126.
- Haioun C., Lepage E., Gisselbrecht C., et al.: Benefit of
autologous bone marrow transplantation over sequential chemotherapy
in poor-risk aggressive non-Hodgkin’s lymphoma: Update results of
the prospective
study LNH87-2. J. Clin. Oncol. 1997; 15: 1131 - 1137. - Haioun C., Lepage E., Gisselbrecht C., et al.: Survival benefit
of high-dose therapy in poor-risk aggressive non-Hodgkin’s
lymphoma: Final analysis of the prospective LNH87-2 protocol - A
Groupe d’Etude des
Lymphomes de l’Adulte Study. J. Clin. Oncol. 2000; 18: 3025 - 3030. - Milpied N., Lamy T., Casassus P., et al.: Front-line high-dose
chemotherapy (HDT) combined with rituximab for adults with
aggressive large B cell lymphoma (DLBCL). A pilot study by the
GOELAMS. J. Clin. Oncol. 2004; 22 (Suppl.): 6662.
- Milpied N., Deconinck E., Gaillard F., et al.: Initial
Treatment of aggressive lymphoma with high-dose chemotherapy and
autologous stem-cell support. N. Engl. J. Med. 2004; 350: 1287 -
1295.
- Mounier N., Gisselbrecht C., Briére J., et al.: Prognostic
factors in patients with aggressive non-Hodgkin’s lymphoma treated
by front-line autotransplantation after complete remission: A
cohort study by the Groupe d’Etude des Lymphomes de l’Adulte. J.
Clin. Oncol. 2004; 22: 2826 - 2834.
- Pfreundschuh M.G., Trumper L., Osterborg A., et al.: CHOP-like
chemotherapy plus rituximab versus CHOPlike chemotherapy alone in
young patients with good-prognosis diffuse large-B-cell lymphoma: a
randomised controlled trial by the MabThera International Trial
(MInT) Group. Lancet Oncol. 2006; 7: 379 - 91.
- Reyes F., Lepage E., Ganem G., et al.: ACVBP versus CHOP plus
radiotherapy for localized aggressive lymphoma. N. Engl. J. Med.
2005; 352: 1197 - 1205.
- Tilly H., Lepage E., Coiffier B., et al.: Intensive
conventional chemotherapy (ACVBP regimen) compared with standard
CHOP for poor-prognosis aggressive non-Hodgkin lymphoma. Blood
2003;102:4284- 4289.
- Vitolo U., Cabras M. G., Rossi G., et al.: Rituximab as Adjuvant to Dose-Dense and High Dose Chemotherapy (HDC) with Autologous Stem Cell Transplantation (ASCT) as First Line Treatment in Stage III-IV Diffuse Large B-Cell Lymphoma (DLBCL) at Poor Prognosis: Final Analysis of Phase II GIMURELL Trial. Blood 2006; 108: 329a.
Práce je podpořena VZ MŠM 619 895 9205
Datum přednesení příspěvku: 12. 10. 2007
