Konference: 2004 XXVIII. Brněnské onkologické dny a XVIII. Konference pro sestry a laboranty
Kategorie: Gastrointestinální nádory
Téma: Novinky v onkologii
Číslo abstraktu: 164
Autoři: Doc. MUDr. Josef Dvořák, Ph.D.; prof. MUDr. Jiří Petera, Ph.D.; prof. MUDr. Bohuslav Melichar, Ph.D.; MUDr. Karel Kabeláč; R. Vobořil; MUDr. Zdeněk Zoul, Ph.D.; doc. MUDr. Milan Vošmik, Ph.D.; P. Hladík; MUDr. Jindřiška Mergancová; MUDr. Pavel Jandík, Ph.D.
Dlouhodobé výsledky léčby adenokarcinomu žaludku jsou nepříznivé. Přes klesající incidenci zůstává karcinom žaludku na čelném místě v příčinách úmrtí na nádorová onemocnění. Základem léčby karcinomu žaludku je radikální operace bez makroskopických a mikroskopických reziduí nádoru (R0). Nicméně jenom malá část nemocných přežívá 5 let po radikální operaci. To vedlo a vede ke snahám o multidisciplinární přístup k léčbě s použitím chemoterapie a radioterapie. Kombinovaná chemoradioterapie má řadu teoretických výhod oproti každé z těchto metod použitých samostatně. Je dosaženo synergního účinku v ozářeném objemu a chemoterapie má šanci postihnout mikrometastázy i v oblastech mimo ozařovaná pole. Předoperační radioterapii u karcinomu žaludku testovali 4 prospektivní randomizované studie, 3 ruské a 1 čínská. Všechny prokázaly zlepšené přežití u pacientů po předoperační radioterapii [Schepotin Surg Oncol 1994; 3:37-44, Talaev Vopr Onkol 1990;36:1485-1488, Kosse Vopr Onkol 1990; 36:1349-1353, Zhang Int J Radiat Oncol Biol Phys 1998; 42:929-934]. Pro metodologické problémy však nejsou tyto studie jednoznačně přijímány v západní Evropě a USA. Pooperační chemoradioterapii po radikální R0 resekci testovala prospektivní randomizovaná studie Intergroup 0116 (SWOG 9008) [MacDonald ASCO 2000, NEJM 2001; 345:725-730). V této studii bylo prokázáno signifikantní zlepšení mediánu celkového přežití pacientů léčených pooperační adjuvantní chemoradioterapií (36 měsíců) ve srovnání s mediánem doby přežití pacientů léčených pouze chirurgickou léčbou (27 měsíců). Na Klinice onkologie a radioterapie ve spolupráci s Chirurgickou klinikou FN v Hradci Králové je chemoradioterapie v léčbě adenokarcinomu žaludku používána od dubna 1999. Cílem tohoto sdělení je referovat o její toleranci a výsledcích léčby.
Materiál a metody
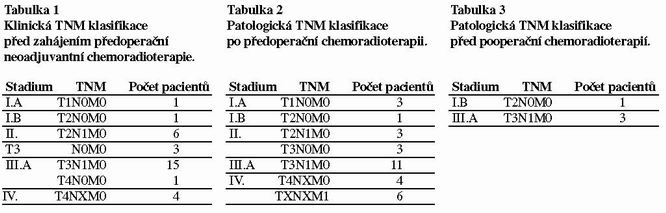
Od dubna 1999 do prosince 2003 jsme léčili chemoradioterapií celkem 36 pacientů s adenokarcinomem žaludku: 32 pacientů předoperační chemoradioterapií a 4 pacienty pooperační chemoradioterapií. Z toho bylo 23 mužů a 13 žen. Medián věku byl 62 (28-80) let. Ve všech případech se jednalo o adenokarcinom. Histologický byl grading dobře diferencovaný u 1 pacienta, středně diferencovaný u 12, málo diferencovaný u 19 a dediferencovaný u 1 pacienta. Dle Laurénovy klasifikace se u 18 pacientů jednalo o difusní (disociovaný) typ adenokarcinomu, u 7 o intestinální typ a v 11 případech nebyl typ uveden. Anatomická sublokalizace nádoru žaludku byla u 6 pacientů v oblasti kardie, u 1 v oblasti fundu, u 23 těla žaludku a u 6 pacientů antra a pyloru. Klinická TNM klasifikace před zahájením předoperační neoadjuvantní chemoradioterapie 32 pacientů je uvedena v tabulce 1. Patologická TNM klasifikace po předoperační chemoradioterapii je uvedena v tabulce 2. Patologická TNM klasifikace 4 pacientů léčených pooperační chemoradioterapií je v tabulce 3. Medián předléčebné hodnoty hemoglobinu byl 126 (89-163) g/l. Medián předléčebné hodnoty leukocytů byl 7,5 (3,2-11,4) 109/l. Medián předléčebné hodnoty trombocytů byl 255 (131-438) 109/l.
Soubor byl vyhodnocen ke 31. 1. 2004. Vstupní vyšetření zahrnovala anamnézu, fyzikální vyšetření, krevní obraz, biochemické vyšetření krve, rentgen plic, ultrazvuk břicha, gastroskopii, spirální CT břicha s kontrastem, endosonografii a endobiopsii. Neoadjuvantní léčba prvních 16 pacientů léčených od dubna 1999 do listopadu 2001 spočívala ve 2 třítýdenních bezprostředně na sebe navazujících cyklech chemoterapie: 5-fluorouracil 200 mg/m2/den v kontinuální infuzi den 1-21 a cisplatina 25 mg/m2/den 1,8 a 15, paclitaxel v dávkách 60 mg/m2 dny 1,8 a 15., calcium folicum perorálně 3x denně 15 mg dny 1-21. Souběžně s druhým cyklem chemoterapie byla provedena radioterapie. Byla ozařována oblast žaludku a regionálních lymfatických uzlin ze dvou protilehlých individuálně tvarovaných polí izocentrickou technikou na lineárním akcelerátoru 6 MV nebo 15 MV. Bylo aplikováno 15 frakcí po 2 Gy do izocentra. V kombinaci s radioterapií byla použita ultrazvuková hypertermie, aplikovaná do 3 hodin po ozáření, s teplotou 42°C pod povrchem aplikátoru (Sonotherm 1000, Labthermics Technologies Inc., USA). Byly aplikovány 1-4 ohřevy. Operace následovala 5 týdnů po ukončení chemoradioterapie. Operace sestávala z gastrektomie s lymfadenektomií. Resekát s lymfatickým blokem a cíleně odstraněné lymfatické uzliny byly histologicky vyšetřeny. Výsledky léčby těchto 16 pacientů byly zhodnoceny v listopadu 2001 [Petera Klinická onkologie 2002 (15)6:216-218]. Bylo dosaženo vysokého procenta (75%) radikálních R0 resekcí, ale pro vysokou hematologickou a gastrointestinální toxicitu bylo schéma léčby modifikováno. Schéma léčby bylo zkráceno ze 6 týdnů na 4 týdny, bylo ustoupeno od podávání calcium folicum a paclitaxelu. Byla zvýšena dávka radioterapie ze 30 Gy /15 frakcí na 40 Gy/20 frakcí. Vzhledem k nejistotě o teplotě dosahované hypertermií v oblasti nádoru bylo ustoupeno od této modality. Následně bylo 10 pacientů léčeno neoadjuvantní chemoradioterapií 40 Gy/ 20 frakcí s konkomitantní chemoterapií 5-fluorouracil 200 mg/m2/den v kontinuální infuzi po dobu radioterapie a cisplatina 25 mg/m2/den 1+8+15+22 a 6 pacientů stejným schématem bez podávání cisplatiny.
Pooperační adjuvantní chemoradioterapie u 3 pacientů po radikální resekci R0 spočívala z 5 cyklů leukovorin a 5-fluorouracil (Mayo režim – 425/25 mg/m2 den 1.-5.ve čtyřtýdenním intervalu). Druhý a třetí cyklus byl podáván konkomitantně s radioterapií a byla redukována dávka 5-fluorouracilu na 400 mg/m2 a leukovorinu na 20 mg/m2 po dobu 4 dní na začátku radioterapie a 3 dní na konci radioterapie 45 Gy/ 25 frakcí [MacDonald ASCO 2000, NEJM 2001; 345:725-730). Pooperační paliativní chemoradioterapie u 1 pacienta po probatorní laparotomii spočívala v radioterapii dávkou 45 Gy/25 frakcí s konkomitantní chemoterapií 5-fluorouracil 200 mg/m2/den v kontinuální infuzi po dobu radioterapie a cisplatina 25 mg/m2/den 1+8+15+22+29. Následná chemoterapie po chemoradioterapii byla podávána 1 pacientovi (1999) ve složení paclitaxel, cisplatina a 5-fluo-rouracil (stejné schéma jako v neoadjuvanci), 17 pacientům tegafur a calcium folicum, 3 pacientům léčeným pooperační adjuvantní chemoradioterapií (schéma MacDonald ASCO 2000) leukovorin a 5-fluorouracil a 15 pacientům nebyla podávána následná chemoterapie. Pacienti byli po ukončení léčby kontrolováni ve 3 měsíčních intervalech, vyšetření zahrnovala anamnézu, fyzikální vyšetření, krevní obraz, biochemické vyšetření. Rentgen plic, ultrazvuk břicha, gastroskopie, spirální CT břicha a endoskopické vyšetření byly prováděny v šestiměsíčních intervalech.
Tabulka 4
Prognostické faktory
Výsledky
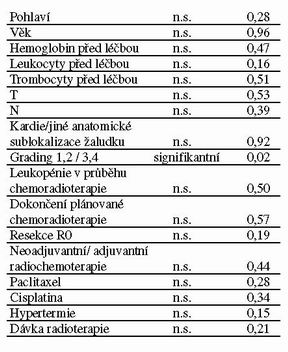
Předoperační neoadjuvantní chemoradioterapií bylo dosaženo radikální resekce R0 s mikroskopicky negativními okraji u 20 pacientů (63%), z toho ve 2 případech bylo dosaženo patologické kompletní remise a ve 3 případech bylo zjištěno mikroskopické reziduum nádoru v resekátu. Radikální resekce (totální gastrektomie) s histologicky pozitivními okraji byla provedena u 1 pacienta. Paliativní resekce byla provedena u 5 pacientů a probatorní laparotomie u 6 pacientů. Neoadjuvantní chemoradioterapie nebyla spojena se zvýšeným výskytem operační morbidity. Ve skupině 4 pacientů léčených pooperační chemoradioterapií předcházela chemoradioterapii radikální R0 resekce s mikroskopicky negativními okraji u 3 pacientů a probatorní laparotomie u 1 pacienta. V průběhu léčby chemoradioterapií byl medián nadiru hemoglobinu 121 (84-153) g/l, medián nadiru leukocytů 3,6 (0,6-6,8) 109/l, medián nadiru trombocytů 185 (25-322) 109/l. Leukopénie stupně 3 a 4 se vyskytla u 4 pacientů, anémie stupně 3 u 21 pacientů a trombocytopénie stupně 3 u 2 pacientů. Nehematologická toxicita byla především gastrointestinální. U 5 pacientů se vyskytla stomatitida stupně 3 a 4, u 8 pacientů nausea a vomitus stupně 2 a u 3 pacientů průjmy stupně 3. Plánovanou chemoradioterapii dokončilo 25 pacientů. Jedenáct pacientů plánovanou léčbu nedokončilo, z toho 6 pacientů dokončilo radioterapii jen s 5-fluorouracilem a 5 nedokončilo ani plánovanou radioterapii. Ke 31. 1. 2004 žilo 20 (63%) pacientů z celkového počtu 36 pacientů. Medián doby přežití byl 955 (67-1402) dní (31,4 měsíce). Z 20 pacientů, u kterých byla po předoperační neoadjuvantní chemoradioterapii provedena radikální R0 resekce je 16 pacientů bez recidivy. U 4 pacientů došlo k recidivě nádoru: u 2 pacientů retroperitoneální lymfadenopatie, u 1 pacienta metastázy omenta a ascites a u 1 pacientky metastáza levého ovária – Krukenbergův nádor. Ze 3 pacientů u kterých byla provedena radikální R0 resekce před pooperační adjuvantní chemoradioterapií zatím ani u jednoho nedošlo k recidivě nádoru. Prognostické faktory jsou uvedeny v tabulce 4. Ke statistickému zpracování byl použit Kaplan – Meier log rank test.
Závěr
Neoadjuvantní konkomitantní chemoradioterapie vedla k vysokému procentu R0 resekcí. Chemoradioterapie byla dobře tolerována s přijatelnými vedlejšími účinky. Nebyl pozorován signfikantní rozdíl v době přežití pacientů léčených předoperační chemoradioterapií ve srovnání s pacienty léčenými pooperační chemoradioterapií. Pacienti s dobře a středně diferencovaným adenokarcinomem žaludku měli signifikantně delší dobu přežití než pacienti s málo diferencovaným a dediferencovaným adenokarcinomem. U pacientů, u kterých byla použita hypertermie jako součast multimodální neoadjuvantní předoperační léčby byl pozorován trend k delší době přežití, který však nebyl v tomto souboru pacientů signifikantní.
Datum přednesení příspěvku: 26. 5. 2004
