Konference: 2007 XIV. Jihočeské onkologické dny
Kategorie: Maligní lymfomy a leukémie
Téma: Postery
Číslo abstraktu: 041p
Autoři: prof. MUDr. Vít Procházka, Ph.D.; Prof. MUDr. Marek Trněný, CSc.; doc. MUDr. Tomáš Papajík, CSc.; MUDr. Kateřina Benešová, CSc.; MUDr. Robert Pytlík, Ph.D.; MUDr. Ingrid Vášová; MUDr. Zdeněk Král, Ph.D.; MUDr. David Belada, Ph.D.; doc. MUDr. Tomáš Kozák, Ph.D., MBA; MUDr. Kateřina Kubáčková; MUDr. Hana Šiffnerová; MUDr. Milan Matuška, Ph.D.; MUDr. Milan Lysý; MUDr. Ingrid Bolomská; MUDr. Barbora Otavová; MUDr. Jana Přibylová; Mgr. Jana Švecová; Michaela Hamouzová; ing. Markéta Petrová, 1. LF UK a VFN
Současná WHO klasifikace hematologických neoplasií rozlišuje tři nodální formy T-nehodgkinských lymfomů (T-NHL): anaplastický velkobuněčný lymfom (ALCL), angioimunoblastický lymfom (AIL) a skupinu periferních T lymfomů, nespecifikovaných (PTCL). PTCL tvoří nejčastější podskupinu T-NHL: jsou charakteristické sklonem k extranodálnímu šíření, velkou nádorovou masou, častou chemorezistencí a nepříznivou prognózou. V terapii se používají léčebná schémata původně vytvořená pro agresivní B-nehodgkinské lymfomy. Přínos intenzivní chemoterapie, případně vysocedávkované chemoterapie s podporou autologních krvetvorných buněk (autologní transplantace, ASCT) je nejednoznačný.
Metoda:
Na základě dat klinického registru Kooperativní
lymfomové skupiny (KLS) ČR a Národního registru transplantací (NRT)
krvetvorných buněk jsme odděleně analyzovali epidemiologii, léčebné
postupy a prognózu pacientů s diagnózou T-NHL.
Výsledky
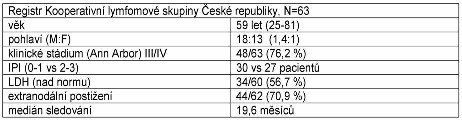
Do registru KLS bylo v letech 1999-2005 hlášeno
3043 pacientů s diagnózou NHL, z toho PTCL byly zastoupeny 63
případy (2,07%). Medián věku pacientů při diagnóze byl 59 let
(25-81 let). Většina nemocných 48 (76,2%) byla v pokročilém stádiu
choroby (III/IV dle Ann Arbor). Extranodální postižení verifikováno
u 44/62 (71%) pacientů, z toho postižení KD u 19/63 (30,2%)
nemocných. Hladina LDH byla zvýšena u 34/60 (50%) pacientů, střední
až vysoké riziko dle indexu IPI (≥2) u 27/60 (45%) nemocných.
Pacienti byli v první linii léčení převážně chemoterapií (90%) ve
38/54 případech CHOP-like režimem, v 7 případech byl použit
intenzivní režim (PROMACE-CytaBOM, MegaCHOP - ESHAP, Hyper-C-VAD)
nebo jiný režim (COP, fludarabin apod.). Léčbná odpověď byla
hodnocena u 47/56 (83,9%) pacientů. 27 nemocných dosáhlo po první
linii léčby kompletní remise, 8 parciální remise a 12 nemocných
dosáhlo stabilní chorobu nebo progredovali. V Národním
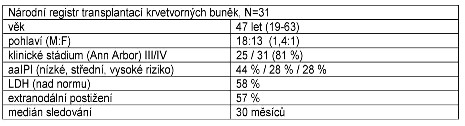
registru transplantací krvetvorných buněk bylo evidováno 31
pacientů léčených autologní transplantací krvetvorných buněk.
Medián věku při diagnóze byl 47 let, v 81% měli nemocní pokročilé
stadium lymfomu (III/IV), distribuce age-adjusted IPI skóre
(nízké/střední/vysoké riziko) byla 44%/28%/28%. Histologické
subtypy zahrnovaly: T-NHL blíže neurčený (2/31), PTCL (12/31), ALCL
(10/31), AIL (1/31) a gama/delta hepatosplenický lymfom (1/31).
Jako indukční režim chemoterapie byl použit CHOP-like režim
(14/31), u 16 nemocných byla aplikována intenzivní chemoterapie.
Většina (80%) transplantovaných pacientů měla chemosenzitivní
chorobu. Před transplantací bylo 36% pacientů v kompletní remisi,
33% v parciální remisi, 9% nemocných bylo transplantováno v relapsu
či při progresi lymfomu. Léčebná odpověď nebyla známa u 2%
nemocných. Jako přípravný režim byla ve velké většině použita
chemoterapie BEAM (27/31).
Výsledky
Při mediánu sledování 19,6 měsíců dosáhlo
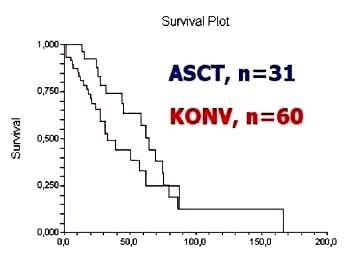
celkové přežití v populaci konvenčně léčených nemocných ve 3 letech
36%. Přežití kohorty transplantovaných nemocných dosáhlo ve 3
letech 74% (p=0,07). Procento pacientů, kteří byly ve 3 letech bez
známek choroby dosáhlo 67% (ASCT) resp. 26% (konvenční léčba,
P=0,06). Ve skupině transplantovaných nemocných došlo během
sledování k relapsu či progresi lymfomu u 13 pacientů (medián 8
měs.), 12 nemocných zemřelo (medián 41 měs.). Ve skupině konvenčně
léčených nemocných bylo na konci sledování 24 pacientů stále v
kompletní remisi, 2 nemocní měli a 32 nemocných zemřelo.
Multivariantní analýza prognostických faktorů ve skupině s konveční
léčbou prokázala vliv dosažení kompletní remise (P< 0,001, 95%
CI 4,374 - 45,053) a pokročilého klinického stádia (P=0.043, 95% CI
1,027-5,876) na přežití nemocných.
Závěr
Léčebné výsledky pacientů s periferním
T-nehodgkinským lymfomem jsou neuspokojivé. Indikace
vysocedávkované chemoterapie a autologní transplantace jsou
celosvětově stále předmětem výzkumu. Na základě dat KLS a NRT se
použití intenzivní (transplantační) léčby v indukci se zdá být
přínosem v prodloužení doby do progrese choroby i celkového přežití
chemosenzitivních nemocných. Vysocedávkovaná chemoterapie sice
nevede k trvalému vyléčení pacientů, ale její přínos je v dosažení
kvalitní remise a tím možnosti následné aplikace imunoterapie nebo
alogenní transplantace krvetvorných buněk.
Obr. č. 1. Křivky celkového přežití pacientů (měsíce)
léčených autologní transplantací krvetvorných buněk (ASCT, modrá
křivka) a konvenčně léčených nemocných (KONV, červená
křivka).
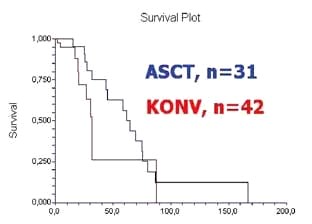
Obr. č. 2. Křivky intervalu do progrese choroby (měsíce)
nemocných léčených autologní transplantací krvetvorných buněk
(ASCT, modrá křivka) a konvenčně léčených nemocných (KONV, červená
křivka).
Tabulka č. 1. Charakteristika souboru pacientů léčených
autologní transplantací krvetvorných buněk.
Tabulka č. 2. Charakteristika souboru pacientů léčených
konvenční chemoterapií.
Poděkování spolupracovníkům:
Ingrid Vášová, Interní hemato-onkologická klinika, Fakultní
nemocnice Brno; Milada Jankovská, Fakultnínemocnice Královské
Vinohrady, Praha; Kateřina Kubáčková, Fakultní nemocnice Motol;
David Belada, Fakultní nemocnice Hradec Králové; Jan Pirnos,
Nemocnice České Budějovice; Katarína Petráková, Masarykův
onkologický ústav Brno; Milan Matuška, Fakultní nemocnice s
Poliklinikou Ostrava - Poruba; Jana Přibylová, Nemocnice Chomutov;
Jiřina Švecová, Nemocnice Tábor; Inge Bolomská, Masarykova
nemocnice v Ústí nad Labem; Barbora Otavová, nemocnice Benešov u
Prahy; Marek Trněný, Všeobecná fakultní nemocnice, Praha; Libuše
Novosadová, David Starostka Nemocnice s Poliklinikou Havířov;
Kateřina Benešová, Národní registr transplantací krvetvorných
buněk, Praha; Marie Trnková, datacentrum I. interní kliniky
Všeobecné fakultní nemocnice Praha; Edgar Faber, Luděk Raida,
Hemato-onkologická klinika Fakultní nemocnice Olomouc; Ivana
Marešová, datacentrum Hemato-onkologické kliniky Fakultní nemocnice
Olomouc.
Podporováno grantem IGA MZ ČR: NR 9453-3
Datum přednesení příspěvku: 12. 10. 2007
