Konference: 2010 XVII. Jihočeské onkologické dny
Kategorie: Zhoubné gynekologické nádory
Téma: Postery
Číslo abstraktu: p02
Autoři: MUDr. Miluše Dolečková, Ph.D.; MUDr. Jana Kutová; RNDr. Ing. Petr Berkovský; Ing. Alena Chourová (Studynková); Ing. Dana Králová; Jana Rusinová
Úvod
Jaká je prognóza pacientek s karcinomem ovárií?
Špatná.
Karcinom ovárií je onemocnění s nejčastější mortalitou u
gynekologických malignit, na 5. místě mortality a na 6. místě
incidence ZN u žen (ÚZIS ČR pro r. 2007). Vysoká mortalita je i
navzdory radikální operaci a zavedení chemoterapeutických režimů s
platinovými deriváty (Hepp, R. et al, 2002). Asi
70 % ovariálních karcinomů je diagnostikováno ve
III. nebo IV. stadiu, kdy celkové přežití je velmi
nízké (asi 31 % a 13 %) (Rochet N., 2007).
Pravděpodobnost relapsu onemocnění se zvyšuje u pokročilého
onemocnění (st. III a IV), u G2, G3, s reziduálním onemocněním po
operaci či po chemoterapii, s velikostí tumorosního rezidua (›1 cm
v dutině břišní a ›2 cm v dutině pánevní) a jeho lokalizaci (více
nepříznivé je uložení relapsu v dutině břišní než v dutině
pánevní), s počtem dalších řad chemoterapie.
Více než u 60 % pacientek st. III s klinickou
kompletní odpovědí na léčbu a u 30–50 % s patologickou kompletní
odpovědí vznikne recidiva onemocnění (především intraperitoneálně)
a většina z nich zemře během 5 let (Ozols RF., 2004).
Standardní postup v současné době je chemoterapie po radikální
operaci či maximálním debulkingu ev. jako neoadjuvantní
chemoterapie u pokročilého karcinomu vaječníku. 2 velké
randomizované studie, ve kterých byla použita kombinace cisplatiny
a taxanů (McGuire,WP. et al, 1996, Piccart, MJ. et al, 2000),
prokázaly signifikantní vliv na přežití, třetí studie významný
rozdíl v přežití neprokázala (Colombo, A., ICON3, 2000).
Pacientky, profitující z více agresivní léčby, je možné vytipovat
podle prognostických faktorů: stadium -tu reziduum - G. High
risk pacientky:
- riziko recidivy asi 80%, 5leté přežití asi 25%
- st. III, G2/3, tu reziduum ‹2 cm
- st. II, G2/3, tu reziduum ‹2 cm (Dembo AJ. et al., 1982)
Několik občas randomizovaných trialů hodnotilo strategii konzolidační terapie: kontinuální chemoterapie, jiné chemoterapie, high - dose chemoterapie následované transplantací kostní dřeně, intraperitoneální chemoterapie, nespecifická imunoterapie.
Zatím však tato léčba signifikantně nezlepšila výsledky přežití (Rochet N et al., 2007).
Přetrvávající kontroverzní role abdominopelvického ozáření (WART - whole abdominopelvic radiation therapy), i přes publikované randomizované studie, spočívá především v malých počtech pacientek, špatném stagingu, různých technických aspektech použité ozařovací techniky, především však asi v rozdílných indikacích. Negativním rysem WART u některých studií je toxicita, především vážná pozdní gastrointestinální morbidita (Engelen M. J. et al., 2009).
Metody a pacienti
Na ONO Nemocnice České Budějovice a. s. v letech 1985–1999 léčeno 211 pacientek s maligním tumorem ovárií, retrospektivní vyhodnocení u 206 z nich.
V uvedených letech bylo abdominopelvické ozáření na našem pracovišti indikováno v primární léčbě u pacientek st. III event. i u nižších stadií při rizikových faktorech (G2, 3, neradikální operace, intolerance či odmítnutí chemoterapie) anebo u pacientek st. IV v dobrém stavu, kde tumor regredoval po cytostatické léčbě.
Charakteristika souboru
- Průměrný věk: 52,5 let (27–79)
- Histologie:
-
- Serosní ca 80 (38,8 %)
- Mucinosní ca 78 (37,9 %)
- Endometroidní ca 4 (1,9 %)
- Nádor z buněk granulozy 13 (6,3 %)
- Nediferencovaný ca 27 (13,1 %)
- Jiné 4 (1,9 %)
TNM klasifikace:
I. 50 (24,3 %) (IA,B - 26, IC - 24)
II. 16 (7,8 %)
III. 106 (51,4 %)
IV. 34 (16,5 %)
Operace
- ´radikální´ - hysterektomie s adnexektomií a omentektomií 55 (26,7 %)
- hysterektomie s adnexektomií 77 (37,4 %)
- prob. laparotomie 27 (13,1 %)
- jiné operace 47 (22,8 %)
- reziduální tumor nebylo možné retrospektivně hodnotit
Chemoterapie
- aplikovaná 179 (86,9 %)
- nebyla 27 (13,1 %)
- platinové deriváty + CFA 151/179 (84,4 %)
- Taxol + carboPt 5/179 (2,8 %)
- jiná 23/179 (12,8 %)
- neoadjuvantní podání 4–6 sérií 10/179 (5,6 %)
- adjuvantní 2–6 sérií 131/179 (73,2 %)
- sandwich 2–4 a 4–2 série 38/179 (21,2 %)
Radioterapie
- 3. event. 2. léčebná modalita v primární léčbě 136 (66,0%)
- nebyla 70 (34,0 %)
- ´moving strip´(24Gy/3Gy - abdp.oblast, boost na pánev do 45–50 Gy/1,8–2 Gy) 95/136 (69,9%)
- technika otevřených 2 kontra velkých polí - „open field“
(25,5Gy/1,5 Gy- abdp. oblast
a boost na pánev do 45-50 Gy/1,8-2 Gy) 14/136 (10,3 %) - jiná technika (pánev nebo jiná lokalita) 27/136 (19,8 %)
Obr. č. 1: Distribuce izodóz při abdominopelvickém ozáření - technice „open field“ v rovině transverzální, při frontální a sagitální rekonstrukci, 3D
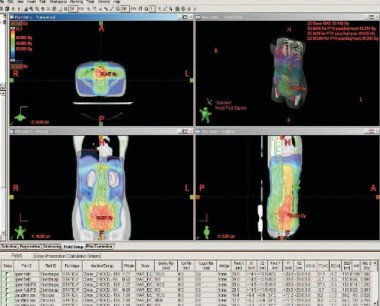
Výsledky
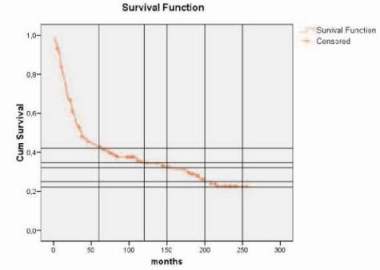
V souboru 206 pacientek bylo 68 % pacientek s pokročilým tumorem (st. III a IV), hysterektomie s oboustrannou adnexetomií a omentektomií byla provedena pouze u 26,7 %, chemoterapie byla aplikována v 86,9 % a radioterapie v 66 %. Statistické hodnocení přežití bylo provedeno podle Kaplana - Meiera. Celkové 5leté přežití v retrospektivně hodnoceném souboru bez ohledu na rozsah onemocnění, léčbu a příčinu smrti bylo 43 %, 10leté přežití 35 % (graf č. 1)
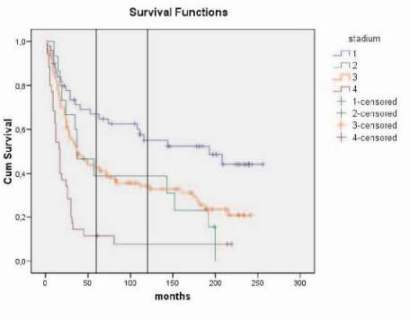
Hodnocení přežití podle rozsahu onemocnění v 5 a 10 letech: st. I 65 % a 54 %, st. II 38 % a 38 %, st. III 42 % a 34 %, st. IV 11 % a 7 % (graf č. 2).
Dále hodnoceno již pouze stadium III (n = 106), jako skupiny pacientek s nevyšším rizikem. Celkové přežití pacientek bylo při radikální chirurgii (hysterektomie s oboustrannou adnexektomií a omentektomií - v té době radikální operace) 50,6 % (5 let) a 42,9 % (10 let), při neradikální chirurgii 36,6 % (5 let) a 27,1 % (10 let) (p = 0.416) (graf č. 3).
Celkové přežití pacientek při radikální chemoterapii (platinové deriváty+CFA nebo paklitaxel+karboplatina 6 sérií - radikální chemoterapie) bylo 49,6 % (5 let) a 39,6 % (10 let), neradikální chemoterapii 12,9 % (5 let) a 12,9 % (10 let) (p = 0.003) (graf č. 4).
Celkové přežití pacientek při radikální radioterapii („moving strip“ či „open field“ + boost na pánev) bylo 56,0 % (5 let) a 44,5 % (10 let), bez RT 33,3 % (5 let) a 29,2 % (10 let) (p = 0.012) (graf č. 5).
Celkové přežití pacientek při radikální léčbě ve 3 modalitách (chir., chem., rad.) bylo 57,5 % (5 let) a 46,3 % (10 let), ostatní kombinace 35,9 % (5 let) a 28,9 % (10 let) (p = 0,061) (graf č. 6). Pacientky, které zemřely na tumor, měly přežití 13,6 % 5 let a 6,2 % 10 let, ty, které zemřely z jiných příčin přežívaly v 60,1 % 5 let a ve 30,0 % 10 let.
Toxicita radioterapie nebyla hodnocena vzhledem k tomu, že výsledky by nebyly validní.
Graf 1.
Celkové přežití souboru 206 pacientek bez ohledu na TNM a příčinu smrti
(Kaplan - Meier)
5leté přežití 43%, 10leté přežití 35%.
Graf 2.
Celkové přežití souboru 206 pacientek podle TNM, bez ohledu na
příčinu smrti
(Kaplan - Meier)
V 5 a 10 letech: st. I 65 % a 54 %, st. II 38 % a 38 %, st. III 42
% a 34 %, st. IV 11 % a 7 %.
Graf 3.
Celkové přežití pacientek st. III (n = 106)podle radikality
chirurgie (Kaplan -Meier)(hysterektomie s oboustrannou
adnexektomií a omentektomií - radikální operace)

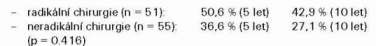
Graf 4.
Celkové přežití pacientek st. III (n = 106)podle chemoterapie
(Kaplan - Meier)
(platinové deriváty + CFA nebo paklitaxel + karboplatina 6
sérií - radikální chemoterapie)
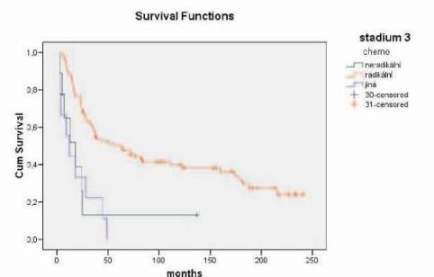
Graf 5.
Celkové přežití pacientek st. III (n = 106)podle radioterapie
(Kaplan - Meier)
(´moving strip´ či „open field“ + boost na pánev - radikální
radioterapie)
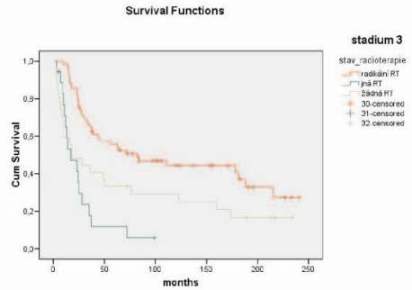

Graf 6.
Celkové přežití pacientek st. III (n = 106)podle radikality léčby
(Kaplan - Meier)(radikální - všechny 3 léčebné modality
radikální)

Studie hodnotí nejen přežití, ale analyzují i toxicitu léčby a
prognostické faktory pro celkové přežití.
Prognostické
faktory
Reziduální onemocnění
- velikost nádorových infiltrátů odpovídala délce přežití
- maximální
cytoredukce (chir, chemo) v nejkratší době (optimální
debulking v 1. době - významně lepší přežití než ve 2. době)
(Sedlacek, T. V. et al, 1994, Petit, T. et al, 2006). - randomizovaný trial 2003: st. III s komplet. patol. remisí:
chemo -> + RT X bez RT
PFS 56 % v 5 letech X 35 % v 5 letech (p = 0,032)
(Sorbe B., 2003, Swedish-Norwegian Ovarian Cancer Study Group) - DFS po kompletní léčbě: 17 % - makroskop. reziduum, 49 % - mikroskop. nebo ‹5mm, 76 % - žádné reziduum (Thomas GM., 1993)
Indikace WART
- kurativní benefit z radioterapie - vysoké (event. i střední) riziko recidivy s minim. reziduem
- Mosalaei, A., Kazerooni, T. (2008): WART po max. debulkingu + chemoterapii (212 pac., střední a vysoké riziko) OS 5 let: 84,4%, 65% a 21% (p = 0,001) u st. Ic, II. a III., late efekt - 3.8 %.
- The Princess Margaret
Hospital (Dinniwell R. et al, 2005):
WART po optimální cytoredukci a chemoterapii (29 pac. se střed. a vysokým rizikem) DFS 57 %, 4leté OS 92 %, late efekt 17 % - Petit T. et al
(2006): WART po optimální cytoredukci a chemoterapii (106
pac. st III.)
OS 5 let: 53 %, 10 let: 36 % late efekt GI: 20 %, chir. zákrok 8,7 %, zemřelo 3,7 %)
Toxicita WART
- časná: hematologická, GI
- pozdní: GI: 3,4 - 21 %, chirurgicky řešená 3–15 %
- GI toxicitu zvyšuje boost na pánev + - paraaort. uzliny
(Engelen MJA. et al., 2009, Mosalaei A., Kazerooni T., 2008, Dinniwell R. et al., 2005, Petit T. et al., 2006)
Hodnocení toxicity a indikace WART:
- obsolentní u časných stadií pro pozdní toxicitu
- vysoce efektivní léčba pro vybranou skupinu ze st. III s vysokou intestinální toxicitou
- akcept. riziko toxicity, zlepšuje výsledky léčby, neomezuje salvage chemoterapii
- relativně bezpečná, signifikantně nezvyšující poiradiační komplikace
Radioterapie
- abdominopelvický objem - vždy
- boost na pánev, boost na paraaortální uzliny?
- d. l. d. 1,0–1,5 Gy, celk.d. 20–30 Gy
- ozařovací technika:
- open field
- IMRT technika k ozáření abdominopelv. objemu (Duthoy, W. et al., 2003, Rochet N. et al., 2007, Sterzing F. et al., 2008)
- výhody: homogenní dávková distribuce a šetřící kritické orgány ve srovnání s konvenční ozařovací technikou.
Závěr
- WART je autory, zabývající se touto problematikou, doporučována u pacientek s karcinomem ovária s vysokou pravděpodobností recidivy (80 %) t.j. u vysokého rizika (st. III, G2,3, tumor. reziduum ‹2 cm).
- Je hodnocena jako efektivní konzolidační léčba s akceptovatelnou někdy až s vysokou intestinální toxicitou.
- Je třeba dalších studií k vytipování skupiny profitující z WART.
- V našem retrospektivně hodnoceném souboru pacientek je přežití u st. III (při uplatnění kompletně radikální léčby) podobné jako v literatuře: 57,5 % (5 let) a 46,3 % (10 let).
Poděkování
MUDr. J. Bednářovi, MUDr. V. Gálisovi, MUDr. P. Švihálkovi, MUDr. M. Kűmmelovi, MUDr. M. Písařové,MUDr. L. Přívozníkovi, MUDr. Špičkovi, MUDr. A. Kábovi, MUDr. J. Kopečnému, MUDr. F. Weberovi, MUDr.M. Smažíkovi, MUDr. V. Filipovi, MUDr. A. Římanovi, MUDr. M. Ježkovi, MUDr. R. Tyllovi, MUDr. O. Kovářovi,MUDr. M. Skříčilovi, MUDr. P. Skálovi, MUDr. P. Polákovi, MUDr. E. Hájkovi, MUDr. T. Járové, MUDr. I. Neumannovi,MUDr. I. Haouiové, MUDr. V. Bouškové, MUDr. H. Mifkové, MUDr. M. Kernerové, MUDr. J. Kultové,MUDr. L. Křížovi, MUDr. V. Kindelmannové, MUDr. M. Cahákové, MUDr. J. Vovsové, MUDr. O. Hlaváčkové,MUDr. J. Kořínkovi.
Literatura
- Hepp, R., Baeza, MR., Olfos, P., Suarez, E. Adjuvant whole abdominal radiotherapy in epithelial cancer of the ovary. Int. J. Radiation Oncology Biol. Phys., Vol. 53, 2002, pp 360–364.
- Petera, J., Šlampa, P. Karcinomy vaječníků. In Radiační onkologie. P. Šlampa, J. Petera et al., Galén, 2007,ISBN 978-80-7262-469-0 (Galén), ISBN 978-80-246-1443-4 (Karolinum).
- Mosalaci, A., Kazeroni, T. Results of post-operative abdomino-pelvic radiotherapy in intermediate and high-risk epithelial ovarian carcinoma. Eur. J. Cancer Care, 17, 2008, pp 371–376.
- Duthoy, W., De Gersem, W., Vergote, K. et al. Whole abdominopelvic radiotherapy (WAPRT) using intensity-modulated arc therapy (IMAT): first clinical experience. Int. J. Radiat. Oncol. Biol. Phys. Vol. 15, 2003,pp 1019–1032.
- Dinniwell, R., Lock, M., Pintilie, M., et al. Consolidative
abdominopelvic radiotherapy after surgery and
carboplatin/paclitaxel chemotherapy for epithelial ovaria cancer. Int. J. Radiat. Oncol. Biol. Phys. Vol. 1,2005, pp 104–110. - Engelen, MJ., Snel, BJ., Schapveld, M. et al. Long-term morbidity of adjutant whole abdominal radiotherapy (WART) or chemotherapy for early stage ovarian cancer. Eur. J. Cancer, 45(7), 2009, pp 1193–200.
- Rochet, N., Sterzing F., Jensen A. et al. Helical tomotherapy as a new treatment technique for whole abdominal irradiation. Strahlenther Onkol., 184, 2008, pp 145–9.
- Sterzing, F., Schubert K., Sroka - Perez G. et al. Helical tomotherapy. Experiences of the first 150 patients in Heidelberg. Strahlenther Onkol., 184, 2008, pp 8–14.
- Petit, T. et al. Long- term surfoval of 106 stage III ovaria cancer patiens with minimal residua disease after sekond-look laparotomy and consolidation radiotherapy. Gynecologic Oncology, 104, 2007, pp 104–108.
- Rochet, N. et al. Adjuvant whole abdominal intensity modulated radiotherapy (IMRT) for high risk stage FIGO III patiens with ovarian cancer (OVAR-IMRT-01) - Pilot trial of a phase I/II study: study kontrol. BioMed Central Cancer 7:227, 2007, pp1–7.
Datum přednesení příspěvku: 15. 10. 2010
