Konference: 2009 XXXIII. Brněnské onkologické dny a XXIII. Konference pro sestry a laboranty
Kategorie: Gastrointestinální nádory
Téma: XXVIII. Onkochirurgie
Číslo abstraktu: 240
Autoři: MUDr. Roman Svatoň; MUDr. Michael Man; prof. MUDr. Zdeněk Kala, CSc.; doc. MUDr. Vladimír Procházka, Ph.D.; MUDr. Jan Hlavsa, Ph.D.; Doc.MUDr. Igor Penka, CSc.
Úvod
V důsledku prodlužování střední délky života dochází v české
populaci k trvalému relativnímu i absolutnímu nárůstu počtu starých
osob. Zatímco na přelomu 19. a 20. století se podíl obyvatel
starších 65 let pohyboval kolem 4%, v roce 2006 to bylo už
14.2%(1). Dle projekce Českého statistického ústavu dojde do roku
2050 k více než zdvojnásobení počtu obyvatel ve věku nad 65 let (z
14,2% na 30,5%), přičemž u osob nad 85 let bude nárůst až
šestinásobný.(2)
Se stoupajícím věkem populace je úzce spjatý také nárůst výskytu
onkologických onemocnění. Také duktální adenokarcinom pankreatu
postihuje ve většině případů pacienty 6.-8. decenia. Jedinou
potenciálně kurativní léčebnou metodou je R0 resekce s adekvátní
lymfadenektomií, tedy odstranění nádoru do makroskopicky i
mikroskopicky tumornegativní tkáně, následovaná adjuvantní chemo
a/nebo radioterapií.
Protože je věk pacienta obecně považován za významný rizikový
faktor ovlivňující úspěšnost chirurgické léčby, jsou zejména velké
- radikální chirurgické výkony kontraindikovány jen kvůli vysokému
věku. Ve světle nárůstu počtu starých osob budeme nuceni, na
základě medicíny založené na důkazech, přehodnotit kritéria a
podmínky uskutečnitelnosti takovýchto výkonů ve stáří.
Cílem naší retrospektivní studie bylo srovnání výsledků resekční
léčby pankreatu u pacientů dvou různých věkových skupin s diagnózou
duktální adenokarcinom.
Materiál a metody
V období 2000-2007 jsme na Chirurgické klinice Fakultní nemocnice
Brno provedli 150 resekčních výkonů na pankreatu, z toho 49 (42,6%)
bylo uskutečněno u pacientů s diagnózou duktální
adenokarcinom.
Pacienti byli na základě věku v době operace rozděleni do dvou
skupin: na skupinu pacientů mladších 65 let (<65) s 35 pacienty
(71,4%) a skupinu pacientů ve věku 65 let a více (>65), ve které
bylo 14 pacientů (28,6%). Ve snaze vyhnout se chybě malých čísel
nebyla skupina geriatrických pacientů (tj. ve věku nad 75 let)
vyčleněna jako skupina samostatná.
V obou skupinách jsme retrospektivně vyhodnocovali základní
demografické ukazatele (věk, pohlaví), typy pankreatických
resekčních výkonů (proximální pankreatoduodenektomie (PPDE),
levostranná (distální) pankreatektomie (LPE), totální
pankreatoduodenektomie (TPDE)), 30ti denní pooperační mortalitu a
morbiditu. Dále jsme zkoumali přítomnost hlavních komorbidit:
hypertenze, diabetů mellitu, chronické ischemické choroby srdeční
(CHICHS), dysrytmií, vředové choroby gastroduodena (VCHGD),
chronické obstrukční pulmonální nemoci (CHOPN), chronické renální
insuficience (CHRI) a cévního onemocnění mozku (COM) a jejich vztah
k rozvoji pooperační komplikace nebo úmrtí.
Použité statistické metody: počet, aritmetický průměr, medián,
modus. Pro vyhodnocení signifikantních rozdílů jsme užili Fisher
exact test. Za signifikantní byla považována hodnota two-tailed P
nižší 0,05.
Výsledky
Věk:
Průměrný věk u pacientů mladších 65 let byl 54,3 (minimum 40,
maximum 64, medián 54, modus 63), ve skupině pacientů starších 65
let činil průměr 70,4 let (minimum 66, maximum 85, medián 69, modus
69).
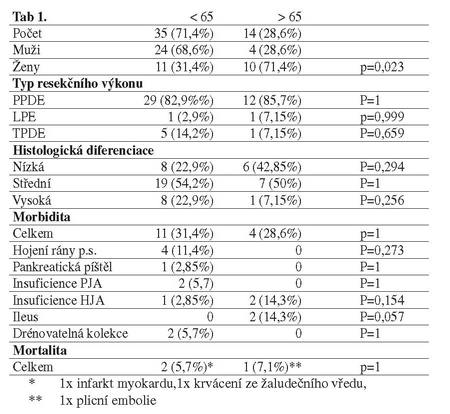
Pohlaví, typ resekčního výkonu, histologická diferenciace nádoru,
morbidita a mortalita: (viz. Tab 1.)
Komorbidity:
Pacienti ve věku nad 65 let měli v době operace následující hlavní
komorbidity: hypertenze 8 (57,1%), diabetes mellitus 3 (21,4%),
CHICHS 2 (14,3%), dysrytmie 1 (7,15%), VCHGD 1 (7,15%), CHRI 1
(7,15%), COM 1 (7,15%) CHOPN žádný pacient.
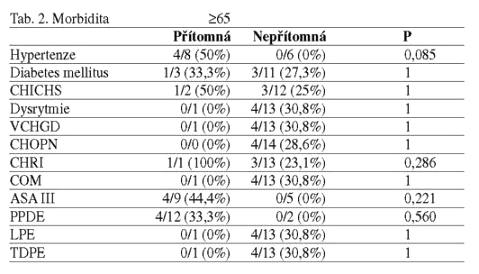
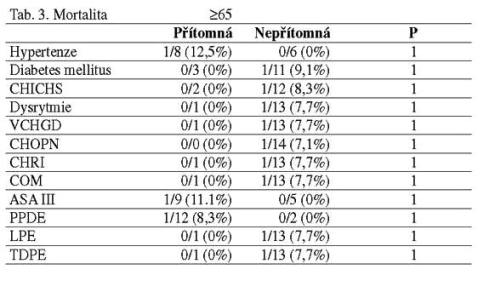
Vztah příslušné komorbidity nebo daného typu resekčního výkonu ke
vzniku pooperační komplikace a pooperačnímu úmrtí je vyjádřen v
tabulce 2. a 3.
Diskuze
Duktální karcinom pankreatu je relativně častý nádor. Evropské
statistiky uvádějí incidenci 11 /100 000. Jde o jeden z
nejmalignějších solidních tumorů vůbec. Většinou (80%) postihuje
pacienty 6.-8. decenia. Radikální resekční výkon je možný pouze asi
u 10% pacientů. V naší práci vidíme signifikantní nárůst počtu
resekčních výkonů u žen starších 65 let ve srovnání se skupinou
mladších pacientů. Tento vzestup si vysvětlujeme jednak delší
střední délkou života žen a tudíž vyšším podílem starších
potenciálně nemocných žen v populaci. Na druhé straně majoritním
podílem chronické pankreatitidy, jakožto významného rizikového
faktoru vzniku karcinomu pankreatu u mužů mladších 65 let
[3].
Naše studie neprokázala signifikantní rozdíl ve 30ti denní
pooperační mortalitě mezi skupinou starých a mladých pacientů (7,1%
vs. 5,7%). Také podíl pooperační morbidity nevykazoval statisticky
významný rozdíl (28,6% vs. 31,4%). Nejčastější pooperační
komplikací ve skupině pacientů pod 65 let bylo sekundární hojení
operační rány (11,4%) a insuficience PJA (5,7%), zatímco u pacientů
starších 65 let to byla insuficience HJA (14,3%) a ileus
(14,3%).
Nezaznamenali jsme statistický významný rozdíl v míře diferenciace
duktálního adenokarcinomu mezi skupinou pacientů starších a
mladších 65 let. Také nebyl prokázán signifikantně významný nárůst
pooperačních komplikací v závislosti na daném typu resekčního
výkonu.
Podobné výsledky přináší ve své studii Casadei a kol.; hodnotící
prognostické faktory resekcí periampulárních a pankreatických
tumorů ve skupinách pacientů starších a mladších 75 let.
Nezaznamenal přitom významný rozdíl v mortalitě, morbiditě, délce
hospitalizace a dlouhodobém přežívaní pacientů starších 75 let v
porovnání se skupinou mladších pacientů. Jako zásadní prognostický
faktor zvyšující riziko smrti v pooperačním období se u pacientů
starších 75 let v jeho studii ukázala CHOPN.[5]
Také práce Hannouna a kol.; s 233 pacienty, kteří podstoupili
pankretoduodenální resekci pro pankreatický nebo periampulární
tumor, nepřinesla signifikantní rozdíl v morbiditě (36% >70 vs.
35% <70) a mortalitě pacientů starších a mladších 70 let.
Celková mortalita pacientů nad 70 let byla dokonce nižší než u
pacientů s věkem pod 70 let (4.5% vs. 10%).[6]
Ze širokého spektra komorbidit jsme nezaznamenali u starých a
geriatrických pacientů statisticky významný vztah mezi konkrétní
komorbiditou a nárůstem mortality a morbidity. U pacientů, kteří se
chronicky neléčili pro žádné onemocnění, se nevyskytly žádné
pooperační komplikace. Naopak u každého pacienta, u kterého se
vyskytla nějaká pooperační komplikace, byla přítomna minimálně
jedna se sledovaných komorbidit.
Jako významný prediktor komplikací bychom ale, na základě zjištění
Fonga a kol.; mohli označit přítomnost srdečního onemocnění,
plicního onemocnění, zejména ve spojitosti s abnormální křivkou EKG
nebo rentgenovým nálezem na plicích.[7]
Zdokonalení chirurgické techniky a organizace specializovaných
center vede k minimalizaci pooperační mortality a morbidity.
Zatímco práce z počátku osmdesátých let minulého století uváděly
podíl mortality u pacientů starších 65 let přes 25% [8] nebo až
41%, s morbiditou kolem 58% [9], nejnovější studie uvádějí
pooperační mortalitu pod 10,5% [10]. Význam superspecializováných
pracovišť v redukci pooperační mortality u geriatrických pacientů
lze doložit na studii Linthera a kol.; který srovnal výsledky
pankreatických resekcí provedených u pacientů ve státě Kalifornia a
v centru University of California San Francisco (UCSF; a tertiary
care referral center). Celostátní pooperační mortalita pacientů
starších 75 let byla 10%, pokud operace proběhla v UCSF byla
mortalita pouze 3% [11]
Sohn a kol. zkoumal možnost provedení pankreatoduodenektomie u
pacientů po 80. roce života. Zaznamenal u nich zvýšený počet
komplikací a prodloužení doby hospitalizace (57% vs. 41%; 21+/-15
vs. 16+/10) v porovnání s mladšími pacienty. Míra mortality však
již nevykazovala signifikantní rozdíl v obou skupinkách. [12] K
obdobným závěrům přišel ve své práci zaměřené na výsledky
pankreatoduodenektomií u pacientů po 7. a 8. dekádě života Chen a
kol.. V jeho srovnání nedošlo k signifikantnímu nárůstu pooperační
mortality ve skupině osmdesátníků (13% vs. 12%). Také morbidita
byla u obou skupin blízká (51% vs. 56%). Osmdesátníci vyžadovali
častěji potřebu umístnění na JIP (69% vs. 27%, p = 0.001). Oba
autoři se proto domnívají, že výkon lze u vybraných pacientů
bezpečně provést i po 80.roce života. [13]
Průměrná délka přežívání po resekčním výkonu se pohybuje kolem 18
měsíců. Studie nedokazují signifikantní rozdíl v dlouhodobém
přežívání starých a mladých pacientů po velkých resekčních výkonech
na pankreatu. U geriatrických pacientů je ale zaznamenána vyšší
vulnerabilita v prvních měsících po operaci. [14,15]
Ekonomickými aspekty resekčního výkonu na pankreatu u pacientů
starších 70 let se zabýval Vickers a kol. V jeho srovnání narostly
signifikantně u geriatrických nemocných pouze náklady za pobyt na
jednotce intenzivní péče, zatímco náklady anesteziologické, na
laboratorní vyšetření, za farmakoterapii a konečně celkové náklady
na péči nevykazovaly ve skupině pacientů starších 70 let
signifikantní nárůst.[16]
Závěr
Výsledky našeho srovnání ukazují, že kalendářní věk pacienta nemůže
být sám o sobě důvodem ke kontraindikaci resekčního výkonu u
pacientů s duktálním adenokarcinomem pankreatu. Potenciálně
kurativní R0 resekci lze provést u geriatrického pacienta s
akceptovatelným podílem mortality a morbidity. Výkony tohoto typu
by měly být prováděné ve specializovaných centrech. Náležitou
pozornost je třeba věnovat důkladné kompenzaci případných
komorbidit. Standardem musí být pooperační sledovaní pacientů na
monitorovaných lůžkách, s intenzivní péčí o vnitřní prostředí.
Neopomínaje přitom dostatečnou jak předoperační, tak pooperační
nutriční podporu.
Literatura:
- Czech republic: age distribution by sex and age group in 2006 (on line) 8.6.2007. Dostupný na: http://www.czso.cz/csu/2007edicniplan.nsf/t/F400409B4E/$File/400307001 .pdf
- Věkové složení obyvatelstva podle pětiletých věkových skupin, obě pohlaví, (on line) 17.12.2003. Dostupný na: http://www.czso.ez/csu/2003edicniplan.nsf/t/FF004FB A8E/$File/4020rr09 .pdf
- Dítě P, Starý K, Novotný I et al. The Incidence of chronic panereatitis in Czech Republic. Europ J Gastroenterol Hepatol 2001, 13, 749-750
- Shore S. Vimalachandran D. Raraty MG. Ghaneh P Cancer in the elderly: pancreatic cancer. Surgical Oncology. 13(4):201-10, 2004 Dec.
- Casadei R. Zanini N. Morselli-Labate AM. Calculli L. Pezzilli R. Poti O. Grottola T. Ricci C. Minni F Prognostic factors in periampullary and pancreatic tumor resection in elderly patients. World Journal of Surgery. 30(11): 1992-2001; discussion 2002-3, 2006 Nov
- Hannoun L. Christophe M. Ribeiro J. Nordlinger B. Elriwini M. Tiret E. Pare R. A report of forty-four instances of panereaticoduodenal resection in patients more than seventy years of age. Surgery, Gynecology & Obstetrics. 177(6):556-60, 1993 Dec.
- Fong Y. Blumgart LH. Fortner JG Brennan MF Pancreatic or liver resection for malignancy is safe and effective for the elderly. Annals of Surgery. 222(4):426-34; discussion 434-7, 1995 Oct.
- Herter FP Cooperman AM. Ahlborn TN. Antinori C. Surgical experience with pancreatic and periampullary cancer. Annals of Surgery. 195(3):274-81, 1982 Mar.
- Lerut JP Gianello PR. Otte JB. Kestens PJ. Pancreaticoduodenal resection. Surgical experience and evaluation of risk factors in 103 patients. Annals of Surgery. 199(4):432-7, 1984 Apr.
- Brozzetti, Stefania MD; Mazzoni, Gianluca MD, PhD; Miccini, Michelangelo MD; Puma, Francesco MD; De Angelis, Monica MD; Cassini, Diletta MD; Bettelli, Elia MD; Tocchi, Adriano MD; Cavallaro, Antonino MD Surgical Treatment of Pancreatic Head Carcinoma in Elderly Patients. Archives of Surgery. 141(2): 137-142, February 2006.
- Lightner AM. Glasgow RE. Jordan TH. Krassner AD. Way LW. Mulvihill SJ. Kirkwood KS. Pancreatic resection in the elderly. Journal of the American College of Surgeons. 198(5):697-706, 2004 May
- Sohn TA. Yeo CJ. Cameron JL. Lillemoe KD. Talamini MA. Hruban RH. Sauter PK. Coleman J. Ord SE. Grochow LB. Abrams RA. Pitt HA. Should panereaticoduodenectomy be performed in octogenarians?. Journal of Gastrointestinal Surgery. 2(3):207-16, 1998 May-Jun.
- Chen JW. Shyr YM. Su CH. Wu CW. Lui WY Is panereaticoduodenectomy justified for septuagenarians and octogenarians?. Hepato-Gastroenterology. 50(53): 1661-4, 2003 Sep-Oct.
- Bathe OF. Levi D. Caldera H. Franceschi D. Raez L. Patel A. Raub WA Jr. Benedetto P Reddy R. Hutson D. Sleeman D. Livingstone AS. Levi JU. Radical resection of periampullary tumors in the elderly: evaluation of long-term results. World Journal of Surgery. 24(3):353-8, 2000 Mar.
- Kairaluoma MI. Stahlberg M. Kiviniemi H. Pancreatic resection for carcinoma of the pancreas and the periampullary region. A twenty-year experience. HPB Surgery. 2(l):57-66; discussion 66-7, 1990 Mar.
- Vickers SM. Kerby JD. Smoot TM. Shumate CR. Halpern NB. Aldrete JS. Gleysteen JJ. Economics of panereatoduodenectomy in the elderly. Surgery. 120(4):620-5; discussion 625-6, 1996 Oct.
Datum přednesení příspěvku: 16. 4. 2009
