Konference: 2005 10. ročník odborného sympózia na téma Onkologie v gynekologii a mammologii
Kategorie: Zhoubné nádory prsu
Téma: Terapie pokročilého karcinomu prsu. II. Blok: Systémová terapie pokročilého karcinomu prsu
Číslo abstraktu: 031
Autoři: prof. MUDr. Luboš Petruželka, CSc.
přeměna se nazývá signální transdukce. Signalizující buňka obvykle produkuje specifický typ molekul, které jsou předávány cílové buňce prostřednictvím receptorového proteinu, který rozpoznává signální molekulu a specificky na ni odpovídá. Receptorový protein zajišťuje
první krok v řadě transdukčních procesů na konci dráhy signálu, v cílové buňce, kde je přicházející extracelulární signál převáděn na intracelulární signály, jež řídí chování buňky. Příjem signálu začíná v místě, kde se signál pocházející z okolí buňky setká s cílovou
molekulou, která patří samotné buňce. Ve všech případech je touto cílovou molekulou receptorový protein. Receptorový protein zajistí první krok přenosu signálu. Zachytí vnější signál a v odpovědi na něj generuje nový signál uvnitř buňky. Ten je prvním krokem v řetězci přenosu signálu uvnitř buňky. Přenosu se zúčastní intracelulární signální molekuly , které se zúčastní v štafetovém řetězci celé signální kaskády. Konečný výsledek představuje odpověď buňky na vnější signál a je podmíněna především regulací genové exprese.
Jedna z cest jak zabránit přenosu nitrobuněčných signálů je blokáda receptorů pro epidermální růstový faktor (EGFR). Rodina těchto receptorů se skládá ze 4 základních tyrosinkinázových receptorů označovaných EGFR ( HER1, erbB-1), HER2/neu nebo erbB-2, HER3 nebo erbB-3 a HER4 nebo erbB-4. 1 až 4. Pro všechny receptory kromě HER2 byly identifikovány přenos signálu zahajující ligandy.
Z rodiny EGFR je nejdůležitější cílovou strukturou pro karcinom prsu EGFR 2 (HER2/neu, erbB-2), který je zvýšeně exprimován u 20-25% těchto nádorů. Podle způsobu zablokování přenosu signálu prostřednictvím tohoto receptoru lze rozdělit cíleně působící agens na
1.inhibitory HER-2 dimerizace
2. blokující anti-HER-2 protilátky
3.ligandy blokující protilátky
4.tyrosinkinázové inhibitory.
Ve vývoji jsou konjugáty ligand s toxiny a anti-HER-2 protilátky s navázaným toxinem, které by měly prostřednictvím navázaného toxinu přímo ničit nádorové buňky. Doposud jsou nejvíce využívány v klinické praxi monoklonální protilátky (př.trastuzumab) , které působí vysoce specificky při nízké toxicitě a kromě přímého působení na nádorovou buňku vedou též k aktivaci imunitního systému. Limitací účinku monoklonálních protilátek je jejich velikost, která může omezovat jejich
dostupnost k nádorovým buňkám, heterogenita exprese nádorových antigenů a možnost exprese obdobných antigenů na zdravých buňkách. Monoklonální protilátky , které již byly uplatněny pro klinické použití u solidních nádorů jsou v tabulce 1.
Tabulka 1
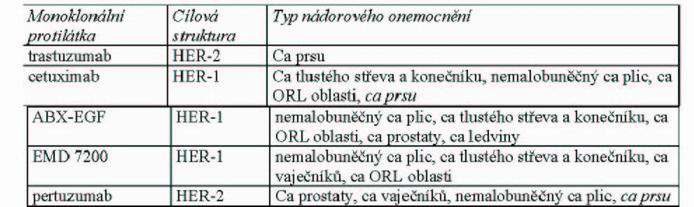
V léčbě karcinomu prsu je nejvíce v klinické praxi široce využíván trastuzumab u nádorů se zvýšenou HER-2 v léčbě metastazujícího onemocnění. Při léčbě metastazujícího samostatně nebo v kombinaci se synergně působící chemoterapií většina onemocnění progreduje do jednoho roku . Léčba trastuzumab resistentního onemocnění je otevřenou otázkou. Léčebné odpovědi lze dosáhnout při změně konkomitatně podávaného cytostatika s využitím synergistického efektu při pokračování v podávání bioterapie.
Signální protein je uvnitř buňky aktivován navázáním fosforylové skupiny a inaktivován odstraněním fosforylu . Při přenosu signalizace fosforylací se fosforyl připojuje kovalentně proteinkinázou, která přenáší koncovou fosforylovou skupinu z ATP na signální protein. Aktivované receptorové tyrosinkinázy vytvářejí komplex intracelulárních signálních proteinů.
Každý fosforylovaný tyrosin slouží jako specifické vazebné místo pro příslušný intracelulární signální protein, který přebírá signál a přenáší ho dále do nitra buňky. Další možností jak zabránit přenosu maligního signálu je inhibice tyrosinkinázy intracelulární části receptoru pro
EGF.V další tabulce (2) jsou uvedeny inhibitory tyrosinkináz (TK), které byly uplatněny v klinické praxi v léčbě solidních nádorů jak v klinických studiích tak v širším klinickém použití (př.gefitinib u nemalobuněčných karcinomů plic. Jejich širší uplatnění v cílené léčbě karcinomu prsu není zatím definováno.

Skupina EGFR je nejvíce prostudovanou strukturou, ale přestavuje je jen malou část struktur, které je možné cíleně terapeuticky zasáhnout. Jedná se o další proteiny zúčastněné v přenosu signálu (aktivované proteiny rodiny ras, apoptotická signální kaskáda) a v procesu
angiogenese. Správná identifikace terčových buněčných molekulárních struktur v budoucnosti umožní cílenou aplikaci biologické léčby zasahující různými mechanismy na molekulární úrovni definované cíle a vedoucí tak k zastavení nebo přerušení přenosu nitrobuněčných signálů podněcujících nádorové buňky k proliferaci nebo zastavujících proces apoptózy.
V současnosti je reálné za pomocí techniky mikročipů získat kompletní molekulární charakteristiku zhoubného nádoru a zaměřit tak možná místa cíleného zásahu.
Historicky prvním příkladem využití cílené léčby podle molekulární charakteristiky nádoru je hormonální terapie karcinomu prsu indikovaná podle výsledků vyšetření exprese estrogenovýchch nebo progesteronových receptorů. Další rozvoj zřejmě povede cestou
cílené molekulární léčby, která bude v řadě případů postupně doplňovat nebo nahrazovat konvenční chemoterapii, působící převážně na proliferující buňky bez cíleného zásahu nádorové buňky a ochrany buněk zdravých. V léčbě metastazujícího onemocnění zůstane pravděpodobně trvale užívanou modalitou pro cytoredukci konvenční chemoterapie
samostatně nebo s využitím synergistického efektu bioterapie. Velký prostor pro využití cílené molekulární biologické terapie je očekáván u časných stadií s cílem likvidace residuální choroby v rámci adjuvantní léčby nebo při udržovací léčbě po dosažení maximální možné
odpovědi u pokročilého onemocnění.
Datum přednesení příspěvku: 7. 1. 2005
