Konference: 2012 XXXVI. Brněnské onkologické dny a XXVI. Konference pro sestry a laboranty
Kategorie: Epidemiologie nádorů a Národní onkologický registr ČR
Téma: 02. Klinické registry
Číslo abstraktu: 018
Autoři: RNDr. Ondřej Májek, Ph.D.; RNDr. Jan Mužík, Ph.D.; Prof. RNDr. Ladislav Dušek, Ph.D.; Prof. MUDr. Jan Daneš, CSc.; plk. prof.MUDr. Miroslav Zavoral, Ph.D.; doc. MUDr. Štěpán Suchánek; MUDr. Vladimír Dvořák
Úvod
Na základě přesvědčivých důkazů jsou v současnosti mezinárodně doporučeny tři screeningové programy, u kterých bylo prokázáno snížení úmrtnosti v cílové populaci: screening nádorů prsu, screening nádorů tlustého střeva a konečníku a screening nádorů děložního hrdla. Tyto screeningové programy jsou součástí doporučení Rady EU všem členským státům [1]. Aby byla garantována maximální účinnost, bezpečnost a hospodárnost, měly by být uvedené preventivní programy pečlivě organizovány. Nezbytnou součástí informační podpory organizovaného screeningového programu je i monitoring výskytu zhoubných nádorů v cílové populaci [2]. Klíčovou roli v informační podpoře českých programů tak hraje Národní onkologický registr ČR (NOR ČR), spravovaný Ústavem zdravotnických informací a statistiky ČR.
V ČR jsou dostupné programy screeningu nádorů prsu, tlustého střeva a konečníku a děložního hrdla (Tab. 1). Účelem všech screeningových programů zhoubných nádorů je snížit úmrtnost na příslušné onemocnění. Screening karcinomu prsu tohoto cíle může dosáhnout zejména prostřednictvím časné detekce malých invazivních zhoubných nádorů. Přestože cílem screeningu kolorektálního karcinomu (KRK) prostřednictvím testu na okultní krvácení do stolice (TOKS) je především časná detekce, program může zároveň významně snížit i incidenci KRK [3]. Při využití kolonoskopického vyšetření lze díky detekci prekanceróz – adenomových polypů – očekávat ještě výraznější snížení incidence KRK. Obdobně může organizovaný screening snížit incidenci karcinomu děložního hrdla díky detekci jeho prekanceróz – intraepiteliálních neoplazií.
|
Preventivní program |
Cílová populace |
Screeningová metoda |
|
Program screeningu karcinomu prsu |
ženy ve věku od 45 let |
mamografické vyšetření jednou za dva roky |
|
Program screeningu kolorektálního karcinomu |
muži a ženy ve věku od 50 let |
50-54 let věku – test na okultní krvácení jednou ročně |
|
od 55 let věku – test na okultní krvácení jednou za dva roky NEBO primární screeningová kolonoskopie jednou za 10 let |
||
|
Program screeningu karcinomu děložního hrdla |
ženy ve věku od 15 let |
cytologické vyšetření stěru z děložního hrdla jednou ročně |
Tab. 1: Programy pro screening nádorových onemocnění dle doporučení Rady EU a jejich dostupnost v České republice
Monitoring epidemiologie zhoubných nádorů
Podrobná doporučení pro monitoring dopadu screeningových programů na nemocnost a úmrtnost v cílové populaci prezentují evropská doporučení [4]. Po zahájení organizovaného screeningu incidence obvykle vzroste z důvodu detekce preklinických (bezpříznakových) onemocnění vzniklých u pacientů během delšího období v minulosti (tzv. prevalenční screening). Incidence by se měla v dalších kolech screeningu vrátit na původní úroveň, protože detekovány jsou zejména onemocnění vzniklá během období od posledního vyšetření (tzv. incidenční screening), lze však očekávat posun ve věku při diagnóze onemocnění (stejný nádor bude díky časnější diagnóze detekován u mladší osoby). Vzhledem k tomu, že screening je cílen na konkrétní věkové skupiny obyvatel, je vhodné monitorovat věkově specifickou incidenci. Dřívější detekce onemocnění by se měla projevit zejm na na zastoupení klinických stadií. Vzhledem k očekávatelnému nárůstu incidence časných stadií (a potenciální nadbytečné detekci – overdiagnosis) by však spíše než podíl měla být monitorována incidence pokročilých onemocnění.
Jak bylo uvedeno, cílem screeningových programů je snížení úmrtnosti. Oproti klinickým studiím je však monitoring tohoto ukazatele v národním programu problematický a dosažení znatelného účinku může trvat mnoho let. Zásadním problémem je nedostatečná účast cílové populace. V ČR stále chybí adresné zvaní osob z cílové populace k preventivnímu vyšetření, náběr je tedy ve všech programech velmi pozvolný. Organizovaný program screeningu karcinomu prsu (zahájen v roce 2002) dosáhl v roce 2008 pokrytí přibližně 50 procent cílové populace. Podobného pokrytí dosahuje program screeningu karcinomu děložního hrdla. Organizovaný program byl v ČR zahájen implementací Věstníku MZ ČR počátkem roku 2009, screeningový test (cytologické vyšetření stěru z děložního hrdla) byl však prováděn již od 60. let 20. minulého století. Program screeningu KRK (zahájen v roce 2000) v roce 2010 pokrývá 22,7 % cílové populace (zdroj údajů o pokrytí: Národní referenční centrum).
Okamžitý účinek na úmrtnost nelze tedy očekávat z toho důvodu, že v cílové populaci dochází k mnoha úmrtím u pacientů, kteří se existujícího screeningu nezúčastnili, ale i u těch, kteří byli diagnostikováni před jeho zahájením. Odhadnout účinek samotného screeningu na úmrtnost je obtížné, neboť je ovlivňována mnoha dalšími faktory, např. účinností léčby nebo změnami v incidenci [2].
|
Období |
ZN prsu (C50) |
ZN tlustého střeva a konečníku (C18-C20) |
ZN děložního hrdla (C53) |
|
|
Incidence (na 100 000) |
1995-99 |
89,2 |
69,1 |
21,1 |
|
2005-09 |
115,8 |
76,7 |
19,3 |
|
|
Změna |
+30 % |
+11 % |
-8% |
|
|
standardizovaná incidence ASR(E) |
1995-99 |
76,0 |
61,4 |
19,5 |
|
2005-09 |
90,5 |
59,1 |
16,8 |
|
|
Změna |
+19% |
-4% |
-14% |
|
|
Mortalita (na 100 000) |
1995-99 |
39,8 |
42,5 |
9,4 |
|
2005-09 |
37,8 |
40,9 |
7,5 |
|
|
Změna |
-5 % |
-4% |
-20 % |
|
|
standardizovaná mortalita ASR(E) |
1995-99 |
31,4 |
36,9 |
7,9 |
|
2005-09 |
25,3 |
30,3 |
5,8 |
|
|
Změna |
-19% |
-18% |
-27% |
|
|
Podíl pokročilých onemocnění1 |
1995-99 |
31 % |
55 % |
35 % |
|
2005-09 |
26% |
55 % |
36% |
|
|
Rozdíl |
-5 % |
0 % |
1 % |
1 podíl stadií 3, 4 a neurčených z objektivních důvodů (chybně neúplné záznamy nejsou uvažovány)
Tab. 2: Vývoj základních epidemiologických charakteristik nádorových onemocnění cílených organizovanými screeningovými programy. Zdroj dat: NOR ČR
Výsledky
Tab. 2 ukazuje vývoj v zátěži populace zmíněnými zhoubnými nádorovými onemocněními. Pro základní znázornění vývoje jsou epidemiologické charakteristiky srovnány mezi obdobím 1995-99, kdy v ČR nebyl zaveden žádný organizovaný screeningový program, a aktuálním obdobím 2005-09. Vedle hrubých hodnot míry incidence a mortality jsou prezentovány i míry věkově standardizované. Ty nejsou zkresleny demografickým vývojem (stárnutím populace) a tak poskytují lepší informaci o vývoji rizika onemocnění a úmrtí.
V uvedeném období došlo ke znatelnému nárůstu incidence zhoubného nádoru prsu (o 30 %, resp. 19 % ve standardizované míře). Tento nárůst nelze spojovat pouze se zahájením screeningového programu, ale je nepochybně rovněž důsledkem změn v životním stylu v posledních dekádách. Dobrou zprávou je, že ve stejném období úmrtnost naopak poklesla (o 5 %, resp. 19 % ve standardizované míře). Incidence KRK v tomto období vzrostla, mírný pokles ve standardizované míře nicméně prozrazuje, že důvodem zdánlivého růstu rizika je výhradně stárnutí české populace. Vývoj úmrtnosti je obdobně příznivý jako u karcinomu prsu. U velmi dobře preventabilního karcinomu děložního hrdla jsme svědky poklesu incidence i mortality, z důvodu nedostatečné organizace ve sledovaném období však zřejmě stále není plně využit potenciál tohoto preventivního programu (screening může snížit incidenci karcinomu děložního hrdla až o 80 % [5]).
V dalším hodnocení se budeme věnovat vývoji zátěže populace karcinomem prsu. Organizovaný program screeningu tohoto onemocnění byl zahájen v roce 2002 a dosáhnul do roku 2008 významného populačního zásahu. Až do roku 2009 byl cílen na shora i zdola omezenou cílovou populaci (45-69 let, od roku 2010 byla zrušena horní věková hranice). Je zřejmé, že v uvedené cílové populaci došlo k dočasnému znatelnému nárůstu incidence z důvodu prevalenčního screeningu – první vrchol je pozorovatelný v roce 2003, kdy se ženy poprvé výrazněji zúčastnily organizovaného programu, další pak v roce 2007 (obr. 1), kdy probíhal projekt adresného zvaní pořádaný zdravotními pojišťovnami. Všeobecná zdravotní pojišťovna tehdy zpřístupnila screening i ženám ve věku 70-74 let, což se dramaticky projevilo na incidenci v této věkové skupině.
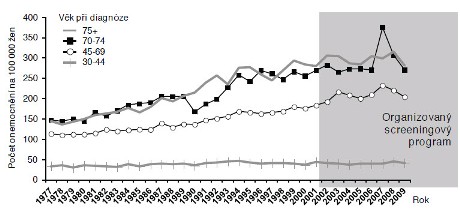
Obr. 1: Vývoj věkově specifické míry incidence ZN prsu. Zdroj dat: NOR ČR
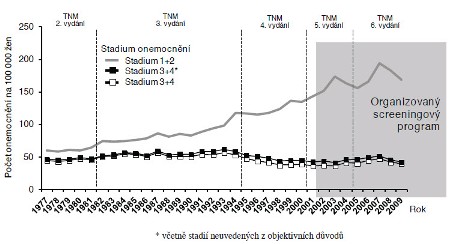
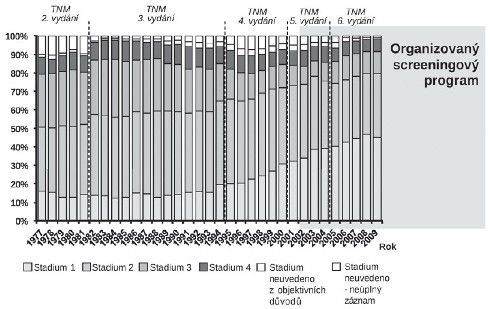
Vývoj zastoupení klinických stadií karcinomu prsu je rovněž zjevný (obr. 2). Podíl pokročilých stadií poklesl mezi lety 1995-99 a 2005-09 z 31 % na 26 %, podobný pokles bohužel u ostatních uvažovaných onemocnění nebyl dosažen (tab. 1). Vedle očekávatelného poklesu podílu pokročilých onemocnění je vhodné hodnotit i incidenci těchto pokročilých onemocnění, která by měla rovněž klesat. Z obr. 3 je zřejmé, že nárůst incidence karcinomu prsu je způsoben nárůstem incidence časných onemocnění. Incidence pokročilých onemocnění naopak ve srovnání s devadesátými léty poklesla (57,9 v letech 1990-94 vs. 46,6 v období 2005-09). Tento odhad poklesu je možné považovat za konzervativní z důvodu velmi nízkého podílu chybně neurčených stadií v NOR ČR v recentním období (1,5 %), postupného stárnutí populace a aktuální dostupnosti citlivějších moderních diagnostických metod.
TNM: klasifikace zhoubných nádorů v různých vydáních
Objektivními důvody pro neuvedení stadia onemocnění jsou nálezy DCO nebo při pitvě, velmi časná úmrtí pacienta, nemocní neléčeni pro kontraindikace onkologické léčby, odmítnutí léčby pacientem.
Není-li neuvedení stadia vysvětleno, je záznam považován za chybně neúplný.
Obr. 2: Vývoj zastoupení klinických stadií ZN prsu (ženy ve věku 45-74 let). Zdroj dat: NOR ČR
Obr. 3: Vývoj míry incidence ZN prsu dle klinických stadií (ženy ve věku 45-74 let). Zdroj dat: NOR ČR
Závěr
Národní onkologický registr ČR přestavuje dlouhodobě a standardně vedenou epidemiologickou databázi s věrohodnými údaji o výskytu zhoubných nádorových onemocnění. Hodnocení těchto dat představuje klíčovou součást informačního systému pro monitoring programů screeningu zhoubných nádorových onemocnění. U onemocnění, na které jsou tyto programy cíleny, lze v nedávném období pozorovat výrazné trendy v incidenci, mortalitě a zastoupení klinických stadií.
V současnosti bohužel chybí legislativní rámec pro evaluaci screeningového procesu prostřednictvím individuálního propojení různých datových zdrojů (populační, onkologický a screeningový registr). Z tohoto důvodu nelze prozatím hodnotit indikátory týkající se hodnocení intervalových karcinomů (falešně negativních výsledků) a provádět univerzální epidemiologické studie dlouhodobého dopadu programu na cílovou populaci (kohortové studie nebo studie případů a kontrol).
Reference
- Council Recommendation of 2 December 2003 on cancer screening (2003/878/EU)
- Vainio H, Bianchini F, editors. Breast Cancer Screening. Lyon: IARCPress; 2002.
- Mandel JS, Church TR, Bond JH, Ederer F, Geisser MS, Mongin SJ, et al. The effect of fecal occult-blood screening on the incidence of colorectal cancer. N Engl J Med. 2000 Nov 30;343(22):1603-7.
- Segnan N, Patnick J, von Karsa L, editors. European guidelines for quality assurance in colorectal cancer screening and diagnosis. Luxembourg: Publications Office of the European Union; 2010.
- Hakama M, Rasanen-Virtanen U. Effect of a mass screening program on the risk of cervical cancer. Am J Epidemiol. 1976 May;103(5):512-7.
Poděkování
Hodnocení dopadu screeningových programů je součástí projektu „Matematické a statistické modely v hodnocení výsledků programů screeningu zhoubných nádorů“ (MUNI/A/0828/2011) v programu Podpora studentských projektů na Masarykově univerzitě – Kategorie A – Grantové projekty specifického výzkumu.
Datum přednesení příspěvku: 20. 4. 2012