Konference: 2011 16. ročník odborného sympózia na téma Onkologie v gynekologii a mammologii
Kategorie: Podpůrná onkologická léčba, výživa nemocných a ošetřovatelská péče
Téma: Zátěžové situace pro středně zdravotnický personál
Číslo abstraktu: 060
Autoři: I. Gulášová; MUDr. Ing. Ján Breza ml., Ph.D.; Mgr. Petra Juřeníková; MUDr. Renata Neumanová, Ph.D., MBA; MUDr. Ivan Riedl
Získavanie informácií o pacientovi a jeho zdravotnom stave tvorí prvú fázu ošetrovateľského procesu – posudzovania. Pri anamnéze bolesti zohrávajú dôležitú úlohu komunikačné a psychosociálne zručnosti sestry, úroveň jej empatie, schopnosť klásť otázky pacientom a schopnosť odpovedať na otázky. Bolesť môžeme chápať zo štyroch rozličných pohľadov: fyzického, sociálneho, psychického a duchovného. Každá skúsenosť pacienta s bolesťou je jedinečná a len on ju môže primerane interpretovať. Na druhej strane treba myslieť aj na komunikačné či psychosociálne faktory (tzv. komunikačné bariéry), ktoré môžu brániť pacientovi – blokujú ho – v tom, aby popísal svoju bolesť a všetky skúsenosti s ňou. Posudzovanie bolesti je pre sestru náročné, hlavne ak sú komunikačné schopnosti pacienta samotnou bolesťou znížené či zablokované alebo ak pacient nevie či nedokáže presne, výstižne popísať jej kvalitu.
Kľúčové Slová
bolesť, komunikácia s pacientom, ošetrovateľská starostlivosť, faktory ovplyvňujúce bolesť
Ú v o d
V liečbe bolesti zastáva ošetrovateľská starostlivosť o pacienta neodmysliteľnú úlohu. Ošetrovateľstvo ako vedná disciplína je zamerané na aktívne vyhľadávanie a uspokojovanie potrieb pacienta. Zahŕňa viac ako len starostlivosť o biologické či fyziologické funkcie a telesnú stránku pacienta. Ošetrovateľská starostlivosť predstavuje komplexný prístup k pacientovi s prihliadnutím na biologicko-sociálnu stránku jeho osobnosti, na jeho priania, obavy, predstavy a hlavne na potreby pacienta trpiaceho bolesťou. Pri ošetrovaní pacienta s bolesťou postupujeme podľa zásad šetrnej ošetrovateľskej starostlivosti. Takáto komplexná starostlivosť o pacienta prispieva k zlepšeniu kvality života pacientov trpiacich bolesťou. V súčasnosti sa za účelom dosiahnutia tohto cieľa najčastejšie používa metóda ošetrovateľského procesu. Ošetrovateľský proces je systematická racionálna metóda plánovania a poskytovania ošetrovateľskej starostlivosti. Cieľom tejto metódy –ošetrovateľského procesu – je hodnotiť pacientov zdravotný stav, skutočné či potenciálne problémy starostlivosti o jeho zdravie, o udržanie zdravia, vytýčiť plány na zhodnotenie potrieb a poskytnúť špecifické ošetrovateľské zásahy na uspokojovanie potrieb pacienta. Je to proces cyklický, jeho jednotlivé zložky nasledujú za sebou v logickom poradí, pričom v tom istom čase môže byť v činnosti viac ako jedna zložka.
Päťfázový ošetrovateľský proces tvorí:
- posudzovanie
- diagnostika
- plánovanie
- realizácia
- vyhodnotenie
Výsledkom aplikácie ošetrovateľského procesu pre pacienta môže byť:
- individualizácia ošetrovateľskej starostlivosti
- cielená, komplexná ošetrovateľská starostlivosť
- kontinuálna ošetrovateľská starostlivosť
- aktívna účasť pacienta na nej
Pre prácu sestry môžeme predpokladať:
- lepšiu úroveň koordinácie – spolupráce
- odborný rast sestry (proces permanentného vzdelávania
sestry)
- zodpovednosť za ošetrovateľskú starostlivosť
- humánny prístup k pacientovi (proces permanentnej sebavýchovy
sestry)
- pri používaní vhodnej dokumentácie sa predpokladá zvýšenie percenta vyriešených problémov pacientov
Získavanie informácií o pacientovi a jeho zdravotnom stave tvorí prvú fázu ošetrovateľského procesu – posudzovania. Zahŕňa zber dát, ich triedenie, overenie a následnú analýzu. Každý zber dát musí byť systematický a nepretržitý.
Základným predpokladom objektívneho a kvalitného zberu informácií je aktívna účasť oboch subjektov – sestry, pacienta a ak je to možné, vhodná je i účasť najbližších rodinných príslušníkov a priateľov.
K najčastejším metódam, ktoré sestra používa pri získavaní dát, patria pozorovanie, rozhovor a niektoré základné druhy fyzikálneho vyšetrenia – sesterský assesment.
Pri sesterskom assesmente sa sestra musí zamerať na všetky problémy bio-psycho- sociálnej oblasti pacienta vyvolané nie len základným ochorením, ale aj bolesťou.
U pacienta trpiaceho bolesťou musí sestra okrem získavania všeobecných anamnéz doplniť ich aj o anamnézu bolesti.
Pacientom trpiacich bolesťou sestra musí pri každom kontakte prejaviť spoluúčasť a pochopenie pre ich problémy. Dôležité je dať im najavo – aby vedeli, cítili – že nie sú so svojim problémom sami a že ich problém, bolesť, nie je prehliadaný.
V tomto ohľade je neodmysliteľná empatia zo strany sestry – vcítenie sa a pochopenie situácie, rozpoloženie pacienta.
Charakteristika bolesti
Bolesť a utrpenie je životnou skúsenosťou každej ľudskej bytosti. Každý vie z vlastnej skúsenosti, čo je to bolesť. Napriek tomu však ešte neexistuje žiadna uspokojivá definícia pojmu bolesť.
Vnímanie bolesti a reakcie na ňu sú výsledkom zložitých interakcií mnohých faktorov. Preto je tak ťažké bolesť identifikovať.
Medzi najčastejšie uvádzané a používané patrí definícia podľa Svetovej zdravotníckej organizácie, ktorá definuje: ‚Bolesť je nepríjemný zmyslový a emocionálny zážitok, ktorý je výsledkom skutočného alebo potenciálneho poškodenia tkaniva, alebo sa ako taký popisuje. Bolesť je vždy subjektívna.‘ (Striebel, 1993)
Existujú však aj iné definície bolesti, napr.:
Geach definuje bolesť ako ‚škodlivú stimuláciu z hroziaceho alebo už existujúceho poškodenia tkaniva‘.
McCaffery definuje bolesť ako: ‚čokoľvek, čo takto označí pacient‘. Základom tejto definície je ochota lekára alebo sestry uveriť, že pacient pociťuje bolesť.
Cleeland hovorí o prvej a druhej úrovni bolesti, pričom prvá úroveň zodpovedá Geachovej definícii bolesti a druhá berie do úvahy aj vnímanie a reakcie pacienta (Kozierová, 1995).
‚Bolesť je zložitý jav, signalizujúci hrozbu tkanivového poškodenia, je to integrovaná obranná reakcia a súkromná skúsenosť s utrpením,‘ takto definoval bolesť Sternbach v roku 1968 (Sofoer, 1997).
Takmer sto rokov stará definícia podľa Sheringtona, ktorý označil bolesť za ‚psychický doprovod imperatívneho obranného reflexu‘.
Ďalšou publikovanou definíciou je definícia podľa Merskeya uverejnená v r. 1967, ktorá opisuje bolesť ako ‚signál skutočného alebo potenciálneho poškodenia tkaniva‘.
Jedna zo známych definícií hovorí:
‚Bolesť je čokoľvek, čo takto človek označí, a existuje kdekoľvek, kde človek povie, že ju cíti.‘ Inými slovami možno povedať, že bolesť je hlboko osobná skúsenosť a musí byť ako taká akceptovaná a rešpektovaná ošetrujúcim (Conno, Foley, 1995).
Bolesť môžeme chápať zo štyroch rozličných pohľadov: fyzického, sociálneho, psychického a duchovného. Tieto štyri dimenzie bolesti môžu byť prítomné a pôsobiť v tom istom čase. Pre pacienta predstavujú komplexnú skúsenosť bolesti.
Pri plánovaní liečby treba brať do úvahy všetky uvedené aspekty. Významnú úlohu zohráva prepojenosť a spolupráca medzi jednotlivými zdravotníckymi profesiami.
Ani jedna z definícií však komplexne nevystihuje bolesť dostatočne, pretože sa nedajú aplikovať na konkrétne typy bolesti a musia sa individuálne prispôsobiť podľa okolností vzniku bolesti.
Bolesť je stále považovaná predovšetkým za symptóm, pričom najdôležitejšie je čo najrýchlejšie odhalenie príčiny vzniku bolesti a jej následné účinné odstránenie.
Sesterská anamnéza bolesti
Údaje, na ktoré musí sestra zamerať pozornosť v priebehu získavania informácií od pacienta – pri anamnéze bolesti:
- lokalizácia bolesti
- intenzita bolesti
- kvalita bolesti
- typ bolesti
- faktory, ktoré vyvolávajú, utišujú bolesť
- sprevádzajúce skúsenosti pacienta s bolesťou
- názor pacienta na bolesť
- obranné spôsoby a efektívne odpovede na bolesť
Pri anamnéze bolesti zohrávajú dôležitú úlohu komunikačné a psychosociálne zručnosti sestry, úroveň jej empatie, schopnosť klásť otázky pacientom a schopnosť odpovedať na pacientove otázky. Uvediem modelovú situáciu otázok, cielene zameraných na zistenie základných údajov o pacientovej bolesti.
Otázky na posudzovanie:
- Lokalizácia: Kde vás bolí?
- Intenzita: Ako by ste určili stupeň svojej bolesti na
stupnici od 1 do 10 (1 znamená najmenšiu bolesť)?
- Kvalita: Povedzte, na čo sa bolesť podobá?
- Typ
- Čas začatia: Kedy sa bolesť začala?
- Trvanie: Ako dlho vás to bolí alebo koľko zvyčajne trvá
táto bolesť?
- Stálosť: Máte aj obdobia bez bolesti? Kedy? Ako dlho
trvajú?
- Vyvolávajúce faktory Po čom sa začína alebo zhoršuje
bolesť?
- Utišujúce faktory: Ktoré opatrenia alebo metódy vám
podľa vás pomáhajú pri zoslabovaní alebo utišovaní bolesti? Aké
lieky používate na tíšenie bolesti?
- Pridružené symptómy: Máte iné príznaky (ako je napr.
nauzea, závrat, rozmazané videnie, skrátený dych) pred bolesťou,
počas alebo po nej.
- Účinok na každodenné aktivity: Ako ovplyvňuje bolesť
vaše denné činnosti (napr. jedenie, prácu, spánok, sociálne a
rekreačné aktivity)?
- Skúsenosti s bolesťou v minulosti: Porozprávajte o
predchádzajúcich skúsenostiach s bolesťou a účinnosti prostriedkov,
ktoré ste používali na zmierňovanie bolesti.
- Mienka o bolesti: Ako by ste interpretovali bolesť? Aké
následky očakávate? Čoho sa najviac bojíte pri tejto
bolesti?
- Ochrana proti bolesti: Čo zvyčajne robíte proti
bolesti?
- Afektívna odpoveď: Čo vo vás vyvoláva bolesť? Úzkosť? Depresiu? Strach? Únavu? Alebo pôsobí ako bremeno? (Doenges, Moorhouse, 1996)
Pri zisťovaní anamnézy bolesti musí sestra poskytnúť pacientovi príležitosť, aby vlastnými slovami vyjadril, ako pociťuje bolesť a svoj stav. Anamnézu treba prispôsobiť danému pacientovi, napr.: otázky, ktoré kladieme obeti nehody, sú odlišné od otázok, ktoré kladieme pacientovi po operácii alebo osobe postihnutej chronickou bolesťou. Zdravotníci by si mali pamätať, že každá skúsenosť pacienta s bolesťou je jedinečná a len on ju môže primerane interpretovať. Na druhej strane treba myslieť aj na komunikačné, či psychosociálne faktory (tzv. komunikačné bariéry), ktoré môžu brániť pacientovi – blokujú ho – v tom, aby popísal svoju bolesť a všetky skúsenosti s ňou.
Lokalizácia bolesti
Bolesť môže byť lokalizovaná na rôznych častiach a miestach tela. Pacienti zvyčajne presne lokalizujú povrchovú bolesť. Bolesť vznikajúcu vo vnútorných orgánoch vnímajú menej špecificky, a preto ju i vedia ťažšie popísať. Vyžaduje preto zvýšenú pozornosť i snahu sestry pri anamnéze bolesti pacienta.
Je dôležité, aby pri získavaní údajov sám pacient nielen opísal bolesť, ale aj názorne ukázal lokalitu bolesti a vysvetlil, odkiaľ a pokiaľ bolesť siaha.
Na presnejšie určenie miesta bolesti nám môže slúžiť Mapa bolesti – The pain chart, ktorú vytvoril M.S. Margolese v roku 1983.
Pacient nám zakreslí oblasti, kde ho bolí, a zároveň využíva farebné znázornenie:
- červená – pálčivá bolesť (páli to)
- modrá – bolesť obecne (bolí to)
- žltá – tupá alebo bodavá bolesť
- zelená – zvieravá bolesť (spôsobujúca kŕče) (McCaffery, 1983)
Pri lokalizácii bolesti u detí musí sestra porozumieť detskému slovníku. Sestra by mala dieťa poprosiť, aby ukázalo, kde to bolí. Rodičia môžu sestre pomôcť pri interpretácii významu detských slov. Pri určovaní lokalizácie bolesti pomôže sestre aj pozorovanie, kedy dieťa kričí (napr.: pri pohybe).
Intenzita bolesti
Zistenie toho ‚ako veľmi to bolí‘, patrí k najdôležitejším zisteniam v rámci terapie bolesti. Existuje niekoľko stupníc pre meranie intenzity bolesti. Žiadna však nie je úplne ideálna – objektívne vyjadrujúca skutočný stav intenzity bolesti, ale snahou je, čo najobjektívnejšie ju určiť. Najčastejšie sa používajú dva typy číselných škál: 5-stupňová škála podľa Melzakova (5 = neznesiteľná bolesť) a 10-stupňová analógová škála bolesti, pričom 0 vyjadruje stav bez bolesti a 10 vyjadruje stav najväčšej predstaviteľnej bolesti.
Vizuálna analógová škála bolesti

Vhodná je i stupnica bolesti podľa Kozierovej (1996).
Chorý na stupnici označí číslo stupňa, ktoré
zodpovedá momentálnej intenzite jeho bolesti. Je výhodné, aby si
pacient označoval stupeň bolesti pravidelne a pritom nezabudol
uviesť dátum a čas. Horšie je to s určením intenzity bolesti u
detí, ktoré sa ešte nevedia slovne vyjadriť. Tu sa dá použiť napr.
vizuálna analógová škála pomocou výrazu tváre dieťaťa v hodnotení
od 0 do 100 bodov.
Pri verbálnom označení bolesti sa často používa päťstupňová
verbálna škála, kde sú jednotlivé stupne označené podľa Kozierovej
(1996):
1.stupeň – žiadna bolesť
2.stupeň – mierna bolesť
3.stupeň – stredná bolesť
4.stupeň – silná bolesť
5.stupeň – neznesiteľná bolesť
Kvalita bolesti
Táto oblasť posudzovania bolesti je pre sestru
náročná, hlavne ak sú komunikačné schopnosti pacienta samotnou
bolesťou znížené či zablokované alebo ak pacient nevie či nedokáže
presne, výstižne popísať kvalitu svojej bolesti. Niekedy pacienti
používajú rôzne dvojzmyselné prídavné mená, tzv. vlastné slová,
ktorým je ťažko porozumieť, resp. ktoré nie presne popisujú údaj,
kvalitu bolesti, ktorú sestra zisťuje.
Sestra by mala zaznamenať slová pacientov, ktoré použili na
opísanie bolesti. Spravidla je ich charakteristika presnejšia a
výstižnejšia ako interpretácia sestrou.
Lekármi sú zaužívané tieto termíny: pálivá bolesť, hyperalgézia,
hypoalgézia, dysestácia, parastézia, hyperpatia, alodýnia,
hyperetézia, hypestézia, analgézia, centrálne bolesti, neuralgie,
neuritídy, neuropatie, radikálne bolesti, pseudoradikálne bolesti
(Exel, Dungl,1996).
Bolesť je menlivá, preto každú zmenu v charaktere je nutné zaznačiť
a uviesť dátum a hodinu zistenej zmeny (Striebel, 1993).
Melzack s Torgersonom kategorizovali kvalitu bolesti do 3 skupín
(Křivohlavý, 1993):
I. Slová opisujúce afektívnu stránku bolesti
II. Slová opisujúce senzorickú kvalitu bolesti
III. Slová, ktoré hodnotia zážitok bolesti len z hľadiska
kvality
AFEKTÍVNA STRÁNKA BOLESTI:
- Napätie (tenzie)
- Prejavy dominancie autonómnej nervovej činnosti – dusivá
bolesť, bolesť plniaca pacienta odporom.
- Strach (bolesť vzbudzujúca hrôzu, desivá bolesť).
- Trestajúca bolesť (krutá, smrtiaca).
- Iné afektívne charakteristiky (oslepujúca, ničiaca).
SENZORICKÁ KVALITA BOLESTI:
- Prechodne časová charakteristika bolesti (bolesť
pulzujúca).
- Priestorová charakteristika (šľahajúca bolesť,
vystreľujúca).
- Bodová charakteristika (pichavá, šrobujúca).
- Rezavá charakteristika (rezavá, kúsavá).
- Sťahujúca a zvierajúca bolesť (škrtiaca, spôsobujúca
zovretie).
- Tlak (trhavá, roztrháva).
- Teplo (pálivá, žhavá).
- Priezračnosť (tupá).
- Skleslosť (bezvýrazná, mdlá).
- Iné zmyslové aspekty (štípavá bolesť).
HODNOTIACA DIMENZIA BOLESTI:
- Znepokojujúca
- Trápiaca
- Zúbožujúca
- Intenzívna
- Neznesiteľná
NAJČASTEJŠIE TERMÍNY NA OPISOVANIE BOLESTI:

Typ bolesti
Zahŕňa čas začatia, trvania a pretrvávania bolesti alebo intervaly bez bolesti. Sestra teda zaznamenáva, kedy sa bolesť začala, ako dlho trvá, či sa opakuje a ak áno, tak aj dĺžku intervalov bez bolesti a kedy sa bolesť naposledy zjavila.
Podmieňujúce a spúšťajúce faktory
Niekedy bolesti predchádzajú určité činnosti, napríklad fyzická námaha, bolesť vyskytujúca sa po najedení, chlad, teplo, výkyvy vlhkosti, emočné napätie, strach, atď. (Melzack, 1987).
Zmierňujúce faktory
Sestra by mala zistiť, kedy po aplikácii určitých faktorov (pokoj, teplo, chlad, analgetiká) nastala úľava, či vôbec mali nejaký efekt alebo či sa dokonca bolesti nezhoršili.
Pridružené symptómy
Do klinického hodnotenia patrí aj posúdenie sprievodných symptómov, ako je zvracanie, závrat a zápcha. Niekedy sa tieto symptómy u pacienta prejavia tesne pred prepuknutím bolesti (Opavský, 1995).
Vplyv na každodenné aktivity
Spôsob, akým bolesť ovplyvňuje bežnú dennú činnosť, pomáha sestre pochopiť pacientov pohľad na stupeň bolesti. Pri posudzovaní bolesti je vhodné použiť i stupnicu hodnotenia vplyvu bolesti na každodenný život.
Na stupnici 0 (bez bolesti) do 5 (najsilnejšia bolesť) má pacient označiť oblasti života (uvedené nižšie), na ktoré má u neho v súčasnosti bolesť vplyv, ako aj veľkosť tohto ovplyvnenia. Ak má pacient momentálne menej bolesti v porovnaní so zvyčajne pociťovanými, treba ho požiadať, aby z vlastnej skúsenosti priradil k oblastiam najsilnejšiu bolesť.

Predchádzajúce skúsenosti s bolesťou
Ľudia, ktorí už osobne zažili bolesť alebo mali vo svojej blízkosti trpiaceho človeka, sa boja bolesti viac ako ľudia, ktorí s ňou nemajú nijaké skúsenosti. Takisto úspešnosť či neúspešnosť postupov na zmierňovanie bolesti ovplyvňuje očakávanie úľavy.
Názor na bolesť
Niektorí ľudia znášajú bolesť lepšie ako iní, čo závisí od viacerých okolností a aj od pacientovho názoru na význam či zmysel bolesti. Pacient, ktorý spája bolesť s pozitívnym významom, jej môže obdivuhodne odolávať. Na bolesť sa pozerá zvyčajne len ako na dočasné ťažkosti a nie ako na hrozbu alebo prerušenie bežných činností (Honzák, 1995).
Pacienti postihnutí neúprosnou chronickou bolesťou môžu trpieť intenzívnejšie. Na bolesť reagujú zúfalstvom, úzkosťou alebo depresiami, keďže nevidia jej pozitívny význam ani cieľ. V tejto situácii môže na bolesť pozerať ako na ohrozenie telesného obrazu a spôsobu života alebo ako na signál hroziacej smrti.
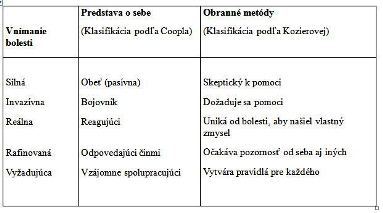
Obranné mechanizmy
Coppl (1995) vidí vzťah medzi určitými typmi ľudí, ich predstavami o sebe a metódami, ktoré používajú na obranu proti bolesti. Coppl klasifikuje pacientov podľa toho, ako znášajú bolesť, do týchto kategórií: obeť, bojovník, reagujúci, odpovedajúci činmi, vzájomne spolupracujúci.
Kozierová vypracovala model obranných mechanizmov jednotlivých typov osobností.
Vnímanie bolesti, predstava pacienta o sebe a obranné metódy
Faktory ovplyvňujúce pociťovanie bolesti
Vnímanie bolesti a reakcie človeka na bolesť môže ovplyvňovať veľa činiteľov. Medzi ne patria: vek, výchova, etnické a kultúrne faktory, viera, emócie, očakávania, okolnosti vzniku bolesti, sociálny stav a prítomnosť iných faktorov.
Viacerí autori delia faktory ovplyvňujúce bolesť rôzne, napríklad Honzák ich delí na tri základné skupiny:
biologické faktory: poškodenie tkaniva, citlivosť receptorov bolesti, toxicita liečby a pod.
psychologické faktory: depresia, úzkosť, strach, lieková závislosť, okolie, frustrácia, hnev, zlosť, zlyhanie liečby
sociálne faktory: opustenosť, stres, sociálne výhody a nevýhody, strata zamestnania a pravidelného príjmu financií.
Každý z uvedených faktorov má významný vplyv na percepciu bolesti, navzájom na seba vplývajú a v konečnom dôsledku pacient buď nevníma bolesť alebo ju vníma menej alebo viac výrazne. Existuje množstvo príkladov vplyvu jednotlivých faktorov na vnímanie bolesti (Beniak, 1989). Zistilo sa, že u depresívnych chorých sa vyskytuje algický syndróm v oveľa väčšej miere a naopak u chorých s chronickou bolesťou sa často vyskytujú depresie a úzkosť. Je dokázaný výrazný vplyv bolesti na funkciu nervovej sústavy (psychický stav) a jeho spätné pôsobenie na vlastný proces bolesti (Opatovský, 1995).
Bolesť – úzkosť – depresia – bolesť.
Bolesť – zvýšená dráždivosť NS - negatívne emočné reakcie – zosilnenie bolesti.
Pretrhnúť tento reťazec sa môže podariť len v rámci komplexnej bio-psycho-sociálnej starostlivosti.
Sesterské diagnózy
- bolesť akútna
- bolesť chronická
- Potenciálne sesterské diagnózy:
- pohyblivosť obmedzená
- spánok narušený
- bezmocnosť
- beznádej
- vyrovnávanie sa obranné
- vedomosti (nedostatok)
- úzkosť
- únava
- zdravie, narušené udržiavanie
McGillov-Melzackov dotazník
V niektorých centrách na liečbu bolesti pacient po poučení sestrou vypĺňa dotazník o svojej bolesti. McGillov-Melzackov dotazník zahŕňa 20 kategórií opisov bolesti v skupinách:
a) senzorické
b) afektívne zložky
c) jeden hodnotiaci komponent
d) rôzne pojmy
Navyše stupnica intenzity bolesti od 0 do 5 umožňuje pacientovi vyjadriť silu bolesti. Nákres ľudského tela spredu i zozadu dovoľuje pacientovi bolesť aj lokalizovať (Conno, 1995).
Proces hodnotenia bolesti vyžaduje aktívne úsilie sestry a začína pochopením toho, že bolesť je subjektívna skúsenosť. Aby mohla sestra poskytnúť pacientovi úľavu, musí vedieť rozpoznať ‘náznaky bolesti’ a posúdiť mieru utrpenia. To nie je ľahká úloha, ba dokonca aj veľmi skúsené sestry niekedy podcenia závažnosť pacientových bolestí.
Vzhľadom k individuálnej povahe bolesti a rozdielom v jej vyjadrovaní musí sestra prevziať istú zodpovednosť pri stanovení, kedy má pacient bolesti. Bolesť by mala byť teda hodnotená s pacientom, nie na pacientovi. To je veľmi dôležité, pretože základom liečby musí byť pacientovo posúdenie bolesti. Výhodný je v tomto ohľade už spomínaný písomný záznam hodnotenia bolesti: uľahčuje komunikáciu medzi pacientom, ošetrujúcim personálom a lekárom. Na oddelení, kde sa hodnotenie bolesti zaznamenávalo v rámci výskumného projektu zameraného na liečbu pooperačných bolestí, prehlásila jedna sestra: ‘Mám pocit, že teraz mám situáciu lepšie v rukách než v minulosti.’
Aby mohla sestra účinne zasiahnuť, musí byť nie len vnímavá, ale aj schopná zhodnotiť faktory, ktoré ovplyvňujú pacientovu reakciu na bolesť, a potlačiť vlastné predsudky o tom, ako bolesť znášať. Mala by zistiť, ako pacient s bolesťou obvykle zaobchádza, a zistiť si jeho spôsob hodnotenia bolesti a tiež spôsob ich zmierňovania. V prvom rade musí sestra ochotne počúvať a zmieriť sa s tým, že jedine pacient vie, čo ho bolí a ako veľmi ho to bolí.
Sestra by nemala toto hodnotenie, posudzovanie pacientovej bolesti ovplyvňovať vlastnými skúsenosťami s bolesťou alebo pozorovaním v iných situáciách, i keď by sa jej to zdalo vhodné a správne. Mala by sa snažiť získať a utvoriť si čo najobjektívnejší obraz o pacientovej bolesti.
Súčasná doba je charakterizovaná nárastom civilizačných ochorení, s ktorými priamo úmerne stúpa aj počet ľudí trpiacich chronickou chorobou. Medzi najčastejšie dôvody nedostatočnej komplexnej ošetrovateľskej starostlivosti o pacienta s bolesťou patrí i nevedomosť zdravotníkov o psychologickom prístupe, komunikácii, získavaní informácií o bolesti pacienta, o možnostiach liečby, ktorá možno nie je zapríčinená nezáujmom zdravotníkov, ale nedostatkom potrebnej literatúry a osvety v tejto oblasti. Väčšia časť publikácií zaoberajúca sa klinickou bolesťou je vydávaná v angličtine, nemčine, francúzštine.
Záver
Človek je neopakovateľnou a jedinečnou bytosťou, integráciou štruktúr a tkanív, orgánov, systémov a duševnej činnosti. Pomoc človeka človeku, lekára a sestra pacientovi je od vekov oceňovaná nad iné. Snaha pomôcť korigovať poruchu, odstrániť jej príčinu, zmierniť utrpenie alebo bolesť vyžaduje enormné úsilie, obrovskú šírku vedomostí a schopnosť využiť vedecké poznatky spolu so zodpovednosťou za rozhodnutia, ktoré by mohli byť osudovo nezvratné, keby sa nerešpektovalo, že medicína dnes už v neodmysliteľnej miere spolu s ošetrovateľstvom sú vedou a umením súčasne. Veda vyžaduje vysoký stupeň vzdelania a pre umenie sú potrebné vlohy, ktoré treba rozvíjať a obohacovať o skúsenosti.
Aj napriek tomu, že koncom 20. storočia sa medicína stáva viacej vedou, zďaleka nie ‘všetko’ je doteraz vyriešené. Chorý človek nemôže byť objektom ekonomického pragmatizmu – predmetom trhu. Z liečebného procesu nesmie vypadnúť chorá ľudská bytosť, ktorá má i duševno – psychiku (Jakoubková, 1998).
Tlmenie bolesti sa v histórií ľudstva stalo vlastne zmyslom pomoci blížnemu, a to už v dobách, keď poznatky medicíny boli na primitívnej úrovni.
Bolesť a utrpenie ľudí viedlo mnohých liečiteľov a šarlatánov k prvým pokusom o jej odstránenie. Aj medicína a lekárske vedy sa spočiatku rozvíjali skôr s úmyslom odstrániť a vyliečiť bolesť ako hľadať jej príčiny a študovať vzťahy medzi nimi.
S postupným rozvojom medicíny a ošetrovateľstva sa však ľudstvo oboznamuje s novými poznatkami a rozvoj tejto oblasti je taký rýchly, že sa nedá komplexne sledovať. Zmysel tlmenia bolesti zostáva jedným zo základných zmyslov ošetrovateľskej existencie.
Adresa autorky:
Narcisová 40
82101Bratislava, SR
E-mail: ivica.gulasova@post.sk
Datum přednesení příspěvku: 7. 1. 2011
