Konference: 2006 XXX. Brněnské onkologické dny a XX. Konference pro sestry a laboranty
Kategorie: Nádory dětského a adolescentního věku
Téma: Nádory dětí a adolescentů
Číslo abstraktu: 081
Autoři: MUDr. Viera Bajčiová, CSc.; prof. MUDr. Jaroslav Štěrba, CSc.; MUDr. Ivo Kocák, Ph.D.; MVDr. Petra Šmuhařová

Epidemiologie
Nádory varlat, v drtivé většině prezentované heterogenní skupinou germinálních nádorů, mají bimodální věkovou distribuci. První vrchol je v kojeneckém a batolecím věku do 2 let. Druhý vrchol je v období dospívání a mladém dospělém věku (15 –35 let). U dětí nádory varlat tvoří 1 – 2% z celkového počtu nádorů s incidencí 0.5 až 2 : 100 000 dětí. GRAF č. 1 Nádory varlat mají celosvětově stoupající incidenci, zvláště pak v krajinách severní Evropy. Meziroční nárůst incidence je kolem 2%. Situaci v České republice ukazuje GRAF č. 2
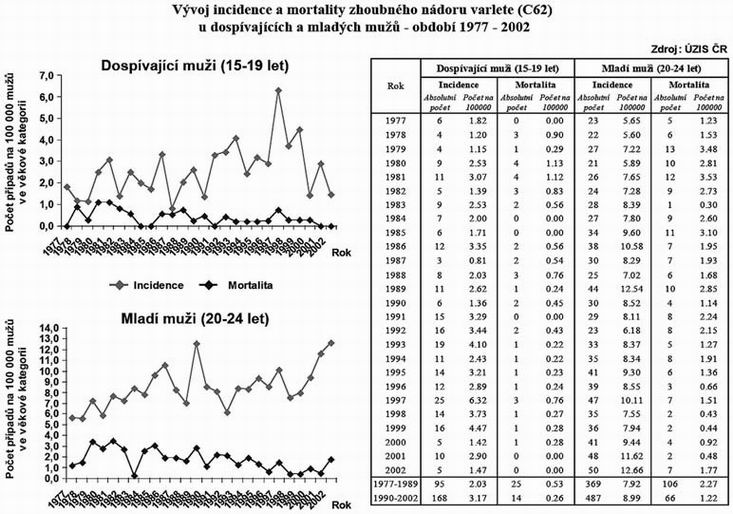
Patogeneza
Biologické studie umožňují na základě dosud publikovaných výsledků předpokládat, že prepubertální nádory varlat se vyvíjejí z primordiálních germinálních buněk, ale na jiném stupni jejich maturace než germinální nádory postpubertální. Nádory varlat u adolescentů jsou geneticky relativně homogenní, zpravidla jsou aneuploidní. Po narození probíhá v testikulárních germinálních buňkách mitotické dělení, ovšem velice pomalým tempem. Toto tempo se prudce zvýší při nástupu puberty. Nastane prudká proliferace s následným objevením se spermatogeneze. Nádory varlat v prepubertálním věku vyrůstají z buněk, které ještě nevstoupili do procesu meiózy. Teorii, že nádory varlat u prepubertálních chlapců jsou samostatnou etiologickou jednotkou, podporuje fakt, že intratubulární germinální neoplazie neboli karcinom in situ (CIS) – častý nález u nádorů varlat dospělých – prakticky chybí u nádorů varlat u dětí.
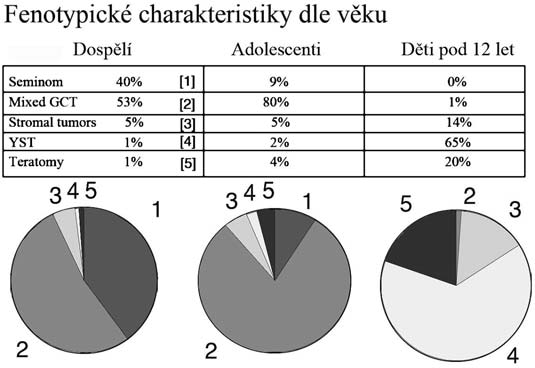
Distribuce a typy nádorů dle věku
Heterogenitu germinálních nádorů varlat prezentovanou různými fenotypy od forem benigních až po vysoce maligní nádory ze žloutkového váčku či embryonální karcinomy podtrhuje ještě fakt, že distribuce a zastoupení jednotlivých různých fenotypů se liší dle věku nositele. Seminomy, nádory typické pro dospělý věk, se v prepubertálním období prakticky nevyskytují, stejně jako smíšené germinální nádory, které jsou typické pro adolescentní věk. V dětském věku dominují nádory ze žloutkového váčku a teratomy. GRAF č. 3
Cytogenetické a molekulárně genetické charakteristiky
Germinální nádory varlat u dětí se liší od postpubertálních nádorů s identickou histologií i cytogenetickými charakteristikami. Postpubertální nádory mají téměř v 80% pozitivní nález izochromozomu 12p, který se u dětských nádorů varlat nevyskytuje. Zvýšení počtu kopií izochromozomu 12p má vliv na transformaci preinvazivního CIS na invazivní nádor. Nádory s více než 3 kopiemi izochromozomu 12p jsou asociovány s horší prognózou.
Nádory varlat u dětí mají naopak typické změny popsané na chromozomu 1, 6, 16, 20, 22. Přestavba chromozomu 1 – ztráta 1p je spojena s horší prognózou i u jiných typů zhoubných nádorů u dětí (Wilmsův nádor, neuroblastom). Předpokládá se, že tumor supresorické geny lokalizované na distálním úseku chromozomu 1 mají také podíl na schopnosti tkání podstoupit terminální diferenciaci. Proto ztráta 1p může být u dětských nádorů varlat prediktorem klinického chování.
WHO (World Health Organization) v roce 2004 vypracovala klasifikaci germinálních nádorů na základě epidemiologie (věku), lokalizace, fenotypové charakteristiky, chromozomální konstituce a genomového imprintingu do 5 skupin. Nádory varlat jsou rozděleny dle výše uvedených informací do 3 skupin – TAB č. 1
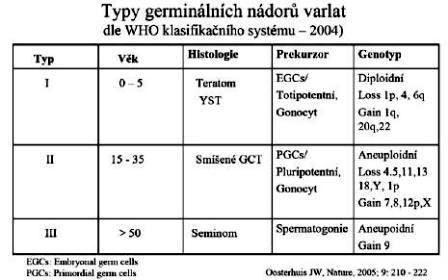
Vliv biologických studií na klinické chování, diagnostiku a strategii léčby
Bimodální věková distribuce nádorů varlat spolu s výše zmíněnými charakteristikami jasně ukazují heterogenitu germinálních nádorů varlat u dětí, adolescentů a dospělých. Tato heterogenita však není reflektována histologií. Proto nepřekvapuje fakt, že nádory stejné histologie v různých věkových kategoriích se chovají rozdílně a tím i reagují rozdílně na aplikovanou léčbu. Např. teratomy varlat u dětí a v prepubertálním období se na rozdíl od dospělých, kde jsou potenciálně maligní, prakticky vždy chovají benigně a proto je možné udělat tzv orgán záchovnou operaci (organ sparing surgery). U starších dětí s teratomem je nutné vždy velmi pečlivě vyšetřit i naléhající parenchym varlete. V případě známek pubertální akcelerace je doporučena orchiektomie. U postpubertálních pacientů s teratomem je vyšetření, léčba a další sledování identické s protokolem léčby u dospělých pacientů.
Rovněž nepřítomnost intratubulární neoplazie neboli karcinomu in situ (CIS) u dětí umožňuje konzervativnější postup, než je možný v adolescentní či dospělé populaci.
U prepubertálních nádorů varlat není doporučena retroperitoneální disekce lymfatických uzlin vzhledem k jejich biologickým charakteristikám. U prepubertálních metastatických nádorů je pouze malá část limitovaná na postižení retroperitonea, většinou jsou postiženy metastatickým procesem plíce (s/nebo bez postižení retroperitonea). Navíc morbidita spojena s výkonem je výrazně vyšší než ve skupině dospělých pacientů.
V tomto kontextu vystupuje do popředí význam biologických studií a identifikace biologických faktorů jako klíče k pochopení nádorové geneze a rozvoje nádoru, i jako identifikace možných prediktivních a prognostických faktorů.
Závěr
Nádory varlat u dětí a adolescentů patří mezi onkologická onemocnění s nízkou incidencí, jsou tedy onemocněním vzácným. Varující je stoupající incidence ve skupině adolescentů a mladých dospělých a rovněž jejich diagnostika v pokročilém stadiu.
V posledních dvou letech rozvoj nových informací a znalostí o patogeneze a biologických vlastnostech v závislosti od věku vedli ke změnám diagnosticko – léčebného přístupu u nádorů varlat v závislosti od věkové kategorie. Nevyhnutelnou se stává spolupráce jednotlivých onkologických center a spolupráce mezi dětským onkologem a onkologem pro léčbu nádorů dospělého typu.
Datum přednesení příspěvku: 12. 5. 2006
