Konference: 2005 XXIX. Brněnské onkologické dny a XIX. Konference pro sestry a laboranty
Kategorie: Onkologická informatika
Téma: Parametrizace dat a onkologická informatika
Číslo abstraktu: 229
Autoři: Prof. RNDr. Ladislav Dušek, Ph.D.; RNDr. Daniel Klimeš, Ph.D.; MUDr. Oldřich Coufal; MUDr. Jiří Novák; PharmDr. Martin Beneš; Mgr. Jana Koptíková, Ph.D.; Ing. Petr Brabec; M. Brož; prof. MUDr. Pavel Šlampa, CSc.; MUDr. Helena Bartoňková; MUDr. Pavel Andres, MBA; prof. MUDr. Rostislav Vyzula, CSc.; prof. MUDr. Jan Žaloudík, CSc.
Zprovoznění brání především následující všeobecně známé faktory:
- nedostupnost parametrických záznamů ve zdravotnických zařízeních (řada i klíčových záznamů je dosud vedena pouze v textové formě, nedostupné pro analytické zpracování)
- heterogenita jednotlivých informačních systémů, která brání vývoji univerzálního řešení
- nutnost agregovat datové vstupy z různých zdrojů (hlášení plátcům zdravotní péče, nemocniční informační systémy, laboratorní záznamy,…), tato řešení bývají komplikovaná a relativně nákladná
- chybějící motivace celého systému zdravotnictví
Je jasné, že dostupnost jasných dat je základním předpokladem hodnocení kvality na kterékoli úrovni organizace systému. Nejsou-li data, není hodnocení kvality ani hodnocení čehokoli jiného. Chceme-li tedy zajistit například spravedlivý akreditační proces, musíme především prosadit sběr analyticky využitelných dat přímo na místě poskytování léčebné péče. Snaha získat data o jednotlivých nemocnicích z plošných statistik a registrů sice může přinést zajímavá regionální srovnání, nemůže ale v žádném případě nahradit elektronickou dokumentaci vedenou přímo v klinickém provozu pracovišť.
Výše uvedená konstatování si lze dnes přečíst již i v denním tisku, takže není daleko chvíle, kdy budou vnímána jako fráze. Druhým nebezpečím, které na prosazování parametrické dokumentace čeká, je paušální odmítnutí nebo rezistence odborné veřejnosti. Při prezentacích na českých i zahraničních konferencích zaznívají především následující námitky proti tomuto snažení:
- parametrická dokumentace zásadně zbrzdí provoz a sníží počet ošetřených pacientů
- ucelená elektronická dokumentace je nadbytečná a bude sledovat velké množství zbytečných parametrů, ty skutečně významné parametry si mohou lékaři podstatně levněji sledovat sami, např. v lokálních databázích
- parametrická dokumentace je systém sám pro sebe a nenabídne novou kvalitu pro zpracování dat
Všechny tyto námitky lze přijmout jako oprávněné, neboť zavedení nového řešení vždy minimálně v první fázi zpozdí běžné rutiny. Bylo by však chybou, kdyby se vedení záznamů o pacientech dělo na úkor pacientů samých a záznamy o kvalitě snižovaly kvalitu. Z tohoto důvodu předkládáme návrh řešení, které je modelově vyvíjeno na Masarykově onkologickém ústavu v Brně a které by mělo přesvědčit o své funkčnosti. Celý systém je vypracován při dodržení následujících několika principů:
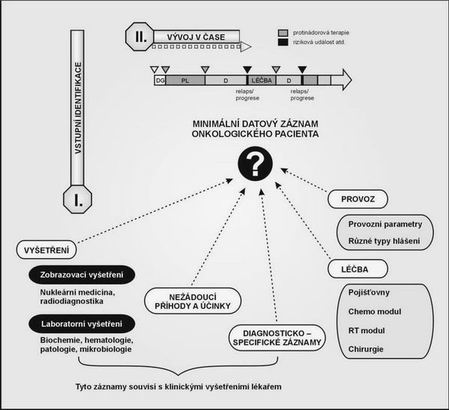
❏ Systém je budován jako modulární a tak respektuje i „přirozené“ rozmístění databázových systémů v nemocnici. Jeho implementace tedy nutně nemusí způsobit revoluci, spíše nabídne maximální využití již dostupných zdrojů dat (Obr.1).
❏ Navržený systém v maximální možné míře využívá běžně dostupných dat a nezatěžuje lékaře nadbytečnou agendou. Jsou tak plně využita hlášení pro zdravotní pojišťovny, vedení záznamů o vydaných/aplikovaných lécích a záznamy o všech provedených vyšetřeních (Obr. 2). Pro zavedení ucelené parametrické dokumentace je tedy nejdůležitější úroveň I a II., tedy minimální sada převážně klinických parametrů. Tyto parametry charakterizují pacienta na vstupu do zdravotnického zařízení (minimální vstupní záznam) a průběžně hodnotí vývoj onemocnění pod vlivem léčebné péče (minimální průběžný záznam). Jde o nepostradatelné údaje, které se v parametrické podobě běžně nehodnotí a jejichž absence ale znemožňuje analýzu všech dalších údajů.
Obr. 1 Přehled modulů navržené parametrické dokumentace

Obr. 2 Dílčí moduly jsou propojeny s minimálním vstupním a průběžným záznamem
❏ Navržený systém respektuje diagnosticko-léčebné postupy a umožní i zavedení protokolárních standardů. Časové údaje nejsou pro hodnocení vývoje onemocnění spojité, ale mají ve skutečnosti diskrétní charakter – tedy jsou založeny na jasně časově vymezených fázích léčebné péče (diagnostika – primární léčba –…).
Dílčí (specializované) moduly tak v uceleném systému představují více méně samostatné databáze, které plní své funkce i bez vazby na osnovu danou minimálním vstupním a průběžným záznamem. Propojení těchto databází s osnovou také nemusí být trvalé – mohou být využívány pro poskytování doplňujících nebo podpůrných informací na základě dotazů. Takto navržená struktura má především následující výhody:
❏ Minimální osnova parametrické dokumentace není zatěžována velkým množstvím rutinně pořizovaných dat – lze tak zařídit skutečnou minimalizaci údajů požadovaných pro záznamy I. a II.
❏ U databází, které se řídí samostatnými pravidly (např. hlášení plátcům zdravotní péče), je zajištěna samostatnost a odpovědné vedení bez rušivé interakce s celým systémem parametrické dokumentace (jsou v pozici „poskytovatelů informace“ na vyžádání)
❏ Systém je flexibilní a umožňuje i změny datové struktury – například u diagnosticko specifických záznamů – tento vývoj nijak nenarušuje celkovou koncepci
Časový vývoj onemocnění dělený dle fází léčebné péče musí být základem datového modelu parametrické dokumentace. Přesné označení začátku a konce jednotlivých fází léčby je nezbytné pro sumární hodnocení dat o přežití pacientů a znalost léčebných epizod slouží k adekvátnímu členění dalších zdrojů dat: laboratorní a jiná data z NIS, přehled provedených výkonů z databází hlášení ZP, případně jiná data. Není-li znám vývoj onemocnění dle léčebných epizod, není možné retrospektivně hodnotit ani tyto další zdroje dat. Fáze zdravotní péče je v systému obecně definována jako úsek léčby popsaný především následujícími atributy:
- Časovými charakteristikami /zahájení, konec/
- Léčebným plánem/schématem/postupem: ideálně prospektivně nastaveným dle standardu/protokolu
- Základními údaji o dodržení plánu (postupu) léčby a vymezením závažných příčin nedodržení
- Základními údaji o případné redukci dávek protinádorové léčby nebo o časovém rozložení dávek
- Výsledek: standardní léčebná odpověď
- Výsledek: jiný marker léčebné odpovědi
- Univerzální parametrizace se týká všech ucelených fází protinádorové terapie (primární terapie, relaps, progrese)
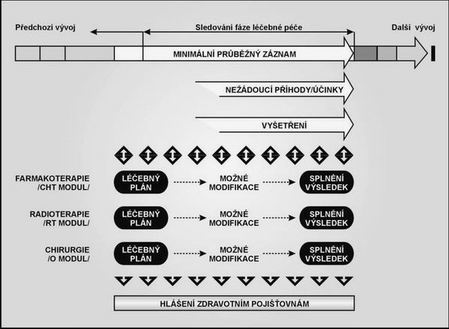
Obr. 3. Moduly definující náplň léčby mají jednotný princip vedení záznamu
Základním principem hodnocení kvality zdravotní péče je prospektivní nastavení léčebného plánu (standardu, protokolu) a následné dodržování předepsaných kroků. Odchylky od plánu, zejména závažné (redukce léčby, změna strategie léčby, zpoždění plánu,…) musí být zdůvodněny. Navržená koncepce předpokládá znalost léčebných plánů a jejich zpětné hodnocení. Tento princip je uplatněn u všech typů protinádorové léčby (chirurgie, farmakoterapie, radioterapie), a to následujícím postupem:
A. V minimálním průběžném záznamu (PD02) je každá fáze zdravotní péče zahájena vždy s tím, že je vymezen Rámcový plán léčby. Zde je uvedena základní strategie léčby, postup v hlavních krocích a plánované modality léčby.
B. Zcela konkrétní plány léčby jsou „před-vyplňovány“ v rámci konkrétních modulů (farmakoterapie, radioterapie, chirurgie). Zde mohou být také prováděny modifikace v průběhu léčby.
C. Závažné odchylky od léčebných plánů jsou zdůvodňovány jasně parametrickou volbou podmínek a důvodů (hodnocení nežádoucích příhod a nežádoucích účinků).
Navržený systém je otevřený pro další vývoj a umožní přechod i na plně standardizované plánování léčby.
Závěr
Navržený systém může být implementován do provozu i velkého zdravotnického zařízení a v pilotním provozu je nastaven tak, aby poskytoval informace z již existujících parametrických databází. S pomocí minimálních klinických záznamů je tak možno využít např. hlášení zdravotním pojišťovnám a získat retrospektivní profily terapeutických postupů a jejich ceny. V kombinaci s klinickými záznamy jde o data, která umožní rutinní hodnocení kvality i výsledků zdravotní péče a umožní benchmarking i na úrovni jednotlivých pacientů. Podrobné informace o navrženém systému a detailní popis struktury modulů bude v době konání konference k dispozici na webovém portálu, který bude představen během prezentace. Systém tedy bude možno využít i v jiných nemocničních zařízeních, minimálně jako vzor řešení.
Vývoj elektronické dokumentace je podporován výzkumnými granty Ministerstva zdravotnictví
(Národní program podpory kvality ve zdravotnictví), dále projektem MZO 00209805 a výzkumným projektem firmy AMGEN.
Datum přednesení příspěvku: 27. 5. 2005
