Konference: 2004 XXVIII. Brněnské onkologické dny a XVIII. Konference pro sestry a laboranty
Kategorie: Podpůrná onkologická léčba, výživa nemocných a ošetřovatelská péče
Téma: Podpůrná onkologická léčba, výživa nemocných a ošetřovatelská péče
Číslo abstraktu: 175
Autoři: doc. MUDr. Miroslav Tomíška, CSc.
Nevolnost a zvracení po podání cytostatik nebo po ozařování jsou závažnými nežádoucími účinky léčby, protože bývají často nemocným pociťovány velmi nepříjemně a v některých případech může pacient kvůli těmto potížím odmítat další léčbu nádorového onemocnění.
V časovém vztahu kcytostatické léčbě rozlišujeme tři různé typy zvracení, z nichž každý má poněkud jinou prevenci a léčbu.
Typy nevolnosti a zvracení ve vztahu k protinádorové chemoterapii

Vznikakutního zvracení je ovlivněn především druhem podaných cytostatik a jejich dávkou. Podle pravděpodobnosti vzniku zvracení, neboli podle emetogenity, rozlišujeme cytostatika do tří skupin. Při podání cytostatik s vysokou emetogenitou by bez antiemetické léčby zvracelo 90% léčených, po cytostaticích střední emetogenity průměrně 60% a po lécích nízké emetogenity méně než 30% léčených jedinců. Kombinovaná chemoterapie je přitom obvykle více emetogenní, než podání jednotlivého cytostatika.
Emetogenita cytostatik (podle celkové dávky léku u pacienta průměrné hmotnosti a výšky)
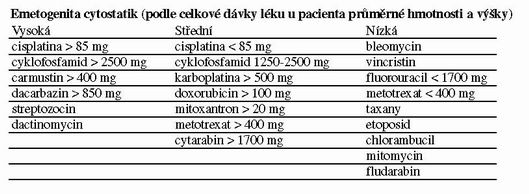
Je zajímavé, že zvracení po cytostaticích se častěji vyskytuje u mladších pacientů, zejména u žen a také u nemocných, kteří mají v anamnéze projevy kinetózy nebo jakékoliv zvracení v minulosti. Naopak nižší výskyt zvracení je pozorován u starších pacientů a také u osob s vysokou konzumací alkoholu.
Zvláště obtížně léčitelným je tzv. oddálené zvracení , které typicky začíná následující den po podání chemoterapie. Vzniká většinou tam, kde předtím došlo k akutnímu zvracení a v mnoha případech může jít spíše o pokračující akutní zvracení než o nově vzniklé potíže. Může pokračovat i 5-6 dnů po zahájení chemoterapie, i když tato již není podávána.
Anticipační nevolnost a zvracení jsou naučenou odpovědí na léčbu cytostatiky, takže vznikají až po dříve prodělaném zvracení po chemoterapii. K těmto projevům dochází v dalších cyklech chemoterapie již před vlastním podáním cytostatika, například při příchodu pacienta do nemocnice a nebo při prvním spatření personálu.
Základem prevence a léčby zvracení po chemoterapii je podávání účinných antiemetických léků. V současné době je doporučeno preventivnínebo spíše profylaktické podání antiemetik všem nemocným s chemoterapií vysoké nebo střední emetogenity od prvního cyklu léčby, tedy ještě dříve než se objeví zvracení.
Nejúčinnějšími léky pro prevenci i léčbu akutního zvracení jsou blokátory 5-HT3 receptorů, neboli setronová antiemetika. Perorální podání je přitom ve velké většině případů stejně účinné, jako intravenózní. U nemocných s poruchami polykání je dnes již dostupný ondansetron v pastilkách resorbujících se v dutině ústní (Zofran Zydis). Nežádoucí účinky těchto antiemetik jsou obvykle mírné a zahrnují nejspíše bolest hlavy nebo zácpu.
Účinek setronů může být zesílen současným podáním kortikosteroidů, zejména dexametazonu v dávce 8-20 mg jednou denně. Kortikosteroidy mají samostatný antiemetický účinek i u oddáleného zvracení.
Prevence i léčba mohou být doplněny podáním prokinetických léků, kam patří zejména metoklopramid (Degan).
Léčba již vzniklého anticipačního zvracení je velmi obtížná, protože většina antiemetických léků, včetně setronů, je v tomto případě neúčinná a může stav i zhoršit. O to důležitější je účinná prevence akutního zvracení, která může zabránit vzniku anticipačního zvracení. V některých případech je možno anticipační zvracení zmírnit malými dávkami benzodiazepinů, zejména alprazolamu (Neurol).
Nevolnost a zvracení po cytostatické léčbě zůstávají i v současné době problémem, protože přes používání účinných léků zažije zvracení v průběhu onkologické terapie přibližně 40% nemocných.
U radioterapie se nevolnost a zvracení vyskytují především při ozařování horní části břicha s použitím větší jednotlivé denní dávky záření na větší plochu. U těchto nemocných je proto také od počátku ozařování odůvodněna preventivní léčba setronovými antiemetiky, která může zvracení zcela zabránit.
U onkologických pacientů se však nevolnost a zvracení vyskytují i mimo souvislost s onkologickou léčbou. V mnoha případech jsou tyto potíže způsobeny postižením dutiny břišní nádorem, kdy nejzávažnější je částečná nebo úplná obstrukce střeva s poruchou střevní pasáže (ileus). Může se však také jednat o tzv. centrální zvracení při postižení mozkových struktur, zejména při metastázách nádoru do mozku. Jindy může jít o metabolickou příčinu zvracení, jako je tomu při hyperkalcémii nebo hyperglykémii. V některých případech může jít o zvracení psychogenní. Při pokročilém nádorovém onemocnění se často jedná o chronickou nevolnost, která může mít více příčin současně a bývá spojena s kachektizací nemocného a zácpou.
Je zřejmé, že léčba nevolnosti a zvracení nesouvisející s onkologickou léčbou bude záviset na příčině obtíží a může tedy být různá. Například při obstrukci horní části střeva nebo při dilataci a paréze žaludku, kdy selhávají všechna antiemetika, může přinést rychlou úlevu zavedení silnější nasogastrické sondy s odvodem žaludečního obsahu navenek.
Přetrvávající nevolnost a zvracení představují pro většinu onkologických pacientů velmi stresující obtíže. Úspěšná léčba příčiny těchto potíží nebo účinná paliativní léčba či pouhé symptomatické ovlivnění proto přinášejí mnoha nemocným významnou úlevu a zlepšení kvality jejich života.
Datum přednesení příspěvku: 26. 5. 2004
