Konference: 2012 XXXVI. Brněnské onkologické dny a XXVI. Konference pro sestry a laboranty
Kategorie: Nádory dětského a adolescentního věku; zhoubné nádory mozku a CNS
Téma: 18. Nádory dětí, adolescentů a mladých dospělých
Číslo abstraktu: 162
Autoři: MUDr. Zdeněk Pavelka; Mgr. Zbyněk Bortlíček; RNDr. Tomáš Pavlík, Ph.D.; Ing. Daniela Kodytková; doc. MUDr. Leoš Křen, Ph.D.; MUDr. Jiří Ventruba, CSc.; Doc. MUDr. Eva Brichtová, Ph.D.; prof. MUDr. Pavel Šlampa, CSc.; Doc. MUDr. Jarmila Skotáková, CSc.; MUDr. Karel Zitterbart, Ph.D.; prof. MUDr. Jaroslav Štěrba, CSc.
Úvod
Nádory centrálního nervového systému (CNS) tvoří asi 25–30 % všech nádorových onemocnění dětí, jejich incidence je 2,7–3,3 na 100 000 dětí. Ročně je v České republice u dětí nádor CNS diagnostikován v 90 až 110 případech. Nejvyšší incidenci nádorů CNS nalézáme ve věkové skupině do 5 let, celá třetina pediatrických nádorů CNS se vyskytne u dětí před pátým, tři čtvrtiny před desátým rokem života dítěte [1,2]. Nejčastěji diagnostikovanými primárními nádory centrální nervové soustavy u dětí do tří let jsou astrocytomy, embryonální nádory, ependymomy, nádory plexus choroideus a teratomy [3]. Maligní tumory pak mají v této věkové kategorii obecně velmi nepříznivou prognózu díky limitovanému užití radioterapie s rizikem závažných pozdních následků [4,5]. Chirurgická resekce zůstává základem lokální kontroly onemocnění. Většina léčebných schémat je postavena na intenzivní chemoterapii včetně vysoce dávkované, nověji v kombinaci s intratékálním podáváním [6-8]. Po chemoterapii je u vysoce rizikových pacientů zvažováno užití fokální konformní radioterapie, a to individuálně na základě věku dítěte, klinického stavu, lokalizace a rozsahu nádoru a dosavadní léčebné odpovědi. Jsou hledány nové terapeutické možnosti, jako jsou například inhibitory signálních drah, anti-angiogenní léčba, imunoterapie a mnoho dalších [9,10].

Vlastní soubor
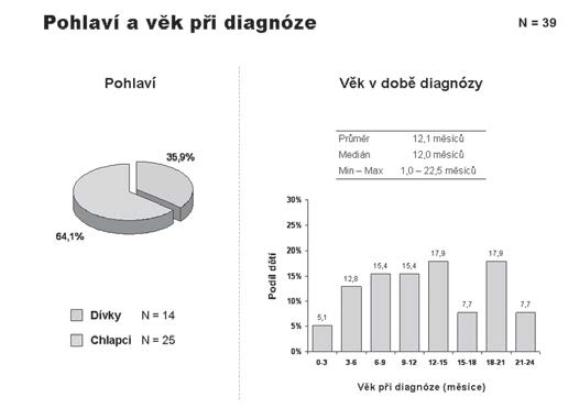
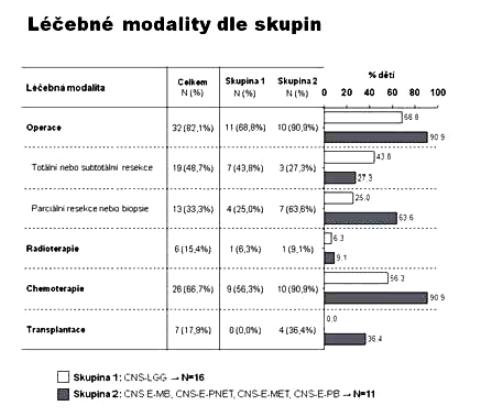
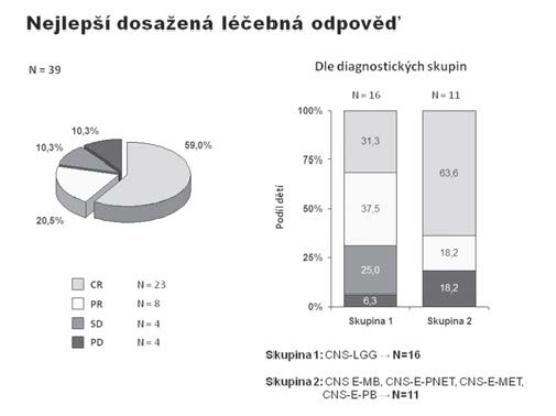
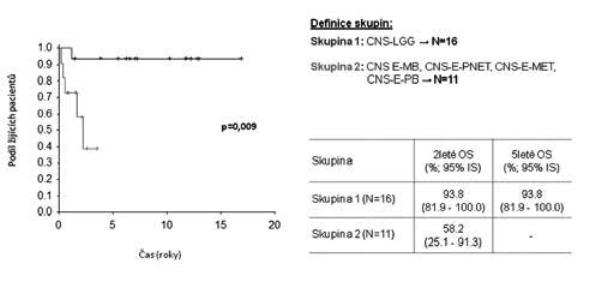
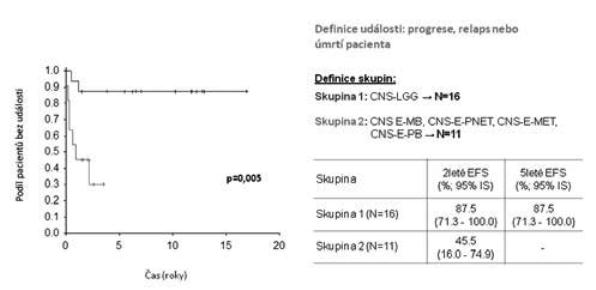
Na Klinice dětské onkologie v Brně jsme v období 1998-2010 ošetřili 386 dětí s diagnózou primárního nádoru CNS, z toho 39 (10 %) dětí bylo v době stanovení diagnózy ve věkové kategorii 0-3 roky, dívky 35,9 % (N=14), chlapci 64,1 % (N=25); medián věku při diagnóze 12 měsíců (obr. 1). Způsob koncepce: přirozená N=29, IVF N=3 (10 %), neznámo (nedohledáno) N=7 případů. Jednotlivé kategorie byly: CNS-LGG (N16=41 %), CNS-EMBRYONÁLNÍ (N11=28,3 %), CNS-CPT (nádory choroi- dálního plexu) 10,3 %, CNS-HGG 7,7 %, CNS-EP (ependymom) 7,7 %, CNS-GC (germ cell tumory) 2,6 %, jiné 2,6 % (obr. 2). Děti jsme léčili pediatrickými protokoly pro příslušnou diagnózu a rizikovou skupinu. Vzhledem k heterogenitě souboru jsme podrobněji analyzovali jen dvě nejpočetnější skupiny CNS-LGG (skupina 1) a CNS-EMBR (skupina 2). Chemoterapie jako léčebná modalita byla užita ve 56,3 % (skupina 1) a 90,9 % (skupina 2) případů, radioterapie v různém rozsahu selektivně pak v 6,3 % (skupina 1) a 9,1 % (skupina 2) případů (obr. 3). Pozitivní léčebná odpověď ve skupině maligních embryonálních tumorů (sk. 2) byla dosažena v 81,8% případů (CR+PR), problém představuje tedy vysoké riziko relapsu/progrese (obr. 4). Byl nalezen statisticky významný rozdíl mezi skupinami 1 a 2 v celkovém přežití ve 2 letech od data diagnózy (OS2): 93,8% (sk. 1) a 58,2 % (sk. 2) /p=0,009 / (obr. 5). Byl potvrzen i statisticky významný rozdíl v přežití bez události 2 roky od data diagnózy (EFS2): 87,5 % (sk. 1) a 45,5 % (sk. 2) /p=0,005/ (obr. 6).
Celkové přežití pacientů od data diagnózy dle skupin
Event-free survival od data diagnózy dle skupin
Závěr
Obecně špatná prognóza maligních tumorů CNS dětí mladších 3 let vyžaduje další zapojení nových léčebných postupů do kombinované léčby. Excelentní je přežití LGG, s celkovým OS v době prezentace téměř 100 %. Detailnější analýzu našich léčebných výsledků zatím nedovolují nízké počty pacientů v jednotlivých kategoriích, nezbytné bude provést i rozbor toxicity, zejména pozdních neurologických a endokrinologických následků.
Literatura
- Schutz J, Kaatsch P. Epidemiology of pediatric tumors of the central nervous system. Expert Rev Neurotherapeutics 2002; 2:469-479.
- Kleihues P, Cavanee WK. Pathology and genetics of tumors of the nervous system. Lyon: International Agency for Research on Cancer (IARC) Press 2007.
- Louis DN, Ohgaki H, Wiestler OD, et al. The WHO 2007 classification of tumours of the central nervous system. Acta Neuroptahol 2007; 114: 97-109.
- Pizzo, P. A., Poplack, D.G. (eds).: Principles and Practice of Pediatric Oncology. Fifth edition. Lippincott Williams & Wilkins: Philadelphia. 2005.
- Reimers, T. S., Mortensen, E. L., Schmiegelow K.: Memory deficits in long-term survivors of childhood brain tumors may primarily reflect general cognitive dysfunctions. Pediatr Blood Cancer 2007;48:205–212.
- Kalifa, Ch. and Grill, J. The therapy of infantile malignant brain tumors: current status? J Neurooncol 2005;75:279–285.
- Lafay-Cousin, L. and Strother D.: Current treatment approaches for infants with malignant central nervous system tumors. Oncologist 2009;14:433–444.
- Pavelka, Z., Zitterbart, K., Pavlík, T. et al.: Treatment results of low-grade gliomas in children (retrospective data analysis). Cesk Slov Neurol Neurochir 2008;71:206-214. 9.
- http://www.childrensoncologygroup.org
- Packer RJ, Reddy A. New treatments in pediatric brain tumors. Curr Treat Options Neurol 2004, 6: 377-389.
Datum přednesení příspěvku: 19. 4. 2012
